Особливості лікування хронічного гаймориту: який код по МКБ 10, причини і симптоми, лікування
Що таке МКБ-10?
Під МКБ-10 розуміють міжнародний документ, який містить 3 томи десятого перегляду. Перший том містить класифікації хвороб. Один том містить інструкції по роботі, а третій том являє алфавітний покажчик хвороб.
Якщо звернутися до цього документа, то можна побачити, що по МКБ гайморит відноситься до класу 10. Воно присутнє в розділі «Хвороби органів дихання». Далі ця недуга поділяється на гострий j01.0 і хронічний j32.0 верхньощелепний синусит. Після того, як природа збудника, який спровокував виникнення цієї недуги, точно встановлена, в код цього захворювання можуть вноситися додаткові позначення:
- B-95 – стрептококи і стафілококи;
- B-96 – бактерії;
- B-97 – віруси.
Проведення обстеження людей, які страждають від гаймориту, дозволило фахівцям встановити, що найчастіше до цього недугу, код якого зазначений у МКБ-10, піддаються дорослі. У дітей носові пазухи розвинені досить слабо, тому у них це захворювання виникає набагато рідше. У більшості випадків виникнення гаймориту є наслідком неправильного або недостатнього лікування простудних захворювань.
Також рекомендуємо прочитати: Засоби від застуди на губах
Симптоми і лікування кишкового грипу у дорослих
Таблетки від температури
Бронхіт і трахеїт: симптоми і лікування
Причини хвороби

Для того щоб у людини розвинувся гайморит (код по МКБ 10 може відрізнятися), має бути виконана одна умова – околоносові пазухи повинні запалитися. Коли виникає запальний процес слизової, то відбувається звуження соустий, і в пазухах виникають слизові виділення патогенного характеру, які поступово перетворюються в гній.
До виникнення запальних процесів в пазухах можуть приводити різні причини:
- патогени-віруси, які проникли в носоглотку;
- простудні захворювання, що знаходяться в запущеній формі;
- поруч розташовані джерела інфекції, до числа яких належать запалені мигдалини і гнійний карієс;
- вплив подразника на слизову протягом тривалого часу. До негативних факторів відносяться шкідливі виробництва, побутова хімія, а також забруднене повітря;
- перенесене людиною переохолодження організму, а також ГРВІ та ГРЗ;
- наявність аномалій в будові носової перегородки або її травми;
- слабка імунна система;
- наявність алергічних реакцій на зовнішні подразники.
Симптоми і лікування гнійної ангіни
Коли виникає нежить, багато людей використовують для лікування звичайні краплі. Якщо такі засоби застосовувати безконтрольно, то це може привести до виникнення стану застою слизу в верхньощелепних пазухах і спровокувати появу гаймориту.
У деяких випадках при виниклих ринітах використовують препарати сильної дії, які в процесі терапії призводять до руйнування кровоносних судин і, внаслідок цього, викликають носові кровотечі.
Симптоми гаймориту
Якщо у людини заклало ніс після відвідування жвавого місця або він переніс застуду, виникли гнійні виділення або болі, які з’являються при нахилі голови вперед, то в цьому випадку для усунення неприємних симптомів слід відвідати лікаря і проконсультуватися з приводу свого стану.
Слід зазначити, що перерахованими симптомами ознаки гострого гаймориту не обмежуються. Фахівці також виділяють і інші, за якими можна діагностувати цю недугу:
- сильний тиск, що з’явилося в області носових пазух;
- підвищення температури тіла, що супроводжується ознобом;
- поява головних болів, які посилюються при поворотах голови;
- труднощі з диханням і напади сухого кашлю вночі;
- поява стану загальної слабкості, легка стомлюваність, порушення сну;
- втрата апетиту і зниження пам’яті.
Дані симптоми можуть проявлятися яскраво, якщо захворювання протікає гостро. Слабо вони виражаються при наявності недуги в хронічній формі. Останній варіант є більш небезпечним, оскільки цей стан може залишатися непоміченим тривалий час. Мляво протікаючий гайморит в хронічній формі під впливом зовнішніх чинників в будь-який момент може перейти в гостру і спровокувати виникнення серйозного захворювання.
Лікування гаймориту

Якщо запалилися верхньощелепні пазухи, то при лікуванні слід розрізняти захворювання гострої та хронічної форми.
Якщо виявлено гостре запалення, то перші дії фахівця повинні бути пов’язані з негайним видаленням з носових пазух гною. Прогрівання навколоносових областей на цій стадії захворювання проводити не можна. Якщо є хронічна форма хвороби, то в цьому випадку необхідна комплексна терапія лікарськими препаратами.
Медикаментозна терапія
Очищення від гнійних виділень є головною метою при лікуванні гаймориту. Для того, щоб цього домогтися, найкращим рішенням є застосування лікарських засобів, що відносяться до групи антисептиків.
- Мірамістин. Це засіб застосовують для промивання носових пазух і закапування носа. Людям, які мають алергічну реакцію на компоненти ліки, воно протипоказане.
- Протаргол. У складі цього фармакологічного препарату присутнє срібло. Ліки застосовується головним чином для закапування в ніс і не має протипоказань.
- Диоксидин. 1% розчин використовується для промивання носових пазух і випускається виробником в ампулах. Це засіб заборонено призначати вагітним, годуючим матерям і дітям для терапії гаймориту.
- Фурацилин. Застосовується 0,2% розчин для проведення промивань. Після курсу лікування тривалістю 5-10 процедур настає повне вилікування хворого від захворювання.
Психосоматика кашлю: лікування у дорослих
Краплі в ніс
При хронічному гаймориті прописують краплі від нежитю. Їх застосування дозволяє позбавити страждаючу від гаймориту людину від стану набряклості слизової, а також зменшити закладеність носа. Необхідно пам’ятати про те, що препарат, що володіє судинозвужувальним ефектом, не рекомендується застосовувати більше 5 днів, щоб уникнути звикання. Перед тим, як проводити закапування цими медикаментами, необхідно провести процедуру очищення носових пазух від слизу. Для цього варто використовувати такі препарати, як Аквалор, Квікс-спрей, Долфін. Вони добре допомагають видаляти слиз при гаймориті. Залежно від форми недуги, а також стану пацієнта закопується один з наступних препаратів:
- з антибіотиком – ізофра, Сінуфорте;
- ліки з судинозвужувальним ефектом – Називин, Глазолін;
- антигістамінні – Цетиризин, Лоратадин.
Як і будь-який лікарський препарат, краплі в ніс мають певні побічні ефекти, тому, щоб уникнути шкоди для здоров’я, застосовувати їх слід тільки за призначенням лікаря.
Антибіотики
Ці лікарські засоби призначають тільки після попереднього виявлення збудника, який спровокував захворювання. Препарати підбираються з урахуванням їх сили дії на певні групи мікробів.
- Пеніциліни – Панклав, Ампіксід. Ліки цієї групи демонструють найбільшу ефективність у боротьбі зі стрептококами.
- Цефалоспорини – Цефиксим, Панцеф. Дані лікарські засоби добре борються зі стрептококами, можуть усувати гемофільної палички, а також клебсиеллу і моракселлу.
- Макроліди – Джозаміцин, Кларитроміцин. Засоби, що відносяться до цієї групи, демонструють високу ефективність і не мають побічних ефектів при застосуванні.
Навіть якщо антибіотик, який хворому застосовувався раніше, допомагав йому, то знову використовувати його при терапії без призначення лікаря не рекомендується. Можуть з’явитися різні чинники, наприклад, ослаблений імунітет, перенесені захворювання або зміна умов життя, які приведуть до того, що організм відреагує на прийом колишнього ліки непередбачуваним чином.
Народна медицина
Ця терапія зупиняє розмноження хвороботворних мікробів і вірусів, забезпечує висновок гнійної слизу з носових пазух, усуває запальний процес, усуває біль і знижує температуру. До медикаментозного лікування відносяться:
- антибіотики;
- спреї і краплі;
- знеболюючі та жарознижувальні ліки – дана група спрямована на симптоматичне лікування, тобто знімає яскраво виражену симптоматику.
Як лікуватися антибіотиками
Ці препарати використовують при патології, спровокованої бактеріальною інфекцією.
При гаймориті, де збудником виявився грибок або вірус, препарати не будуть ефективні.
Перевага в лікуванні бактеріального гаймориту лікарі віддають:
- пеніциліну;
- ампіциліну;
- цефалексину;
- амоксиклаву;
- цефтриаксону;
- азитромицину.

Ціна – від 246 грн.
Краплі та спреї
Дані кошти мають судинозвужувальний ефект і використовуються для зняття набряклості. Для цього фахівці рекомендують:
- нафтизин;
- галазолін;
- називин;
- санорин;
- Назол.
Краплі Аквалор, Салін, Рінолюкс, ізофра мають протизапальну дію, знімають набряки в гайморових пазухах.
двокомпонентні препарати
Двокомпонентні кошти поєднують кілька активних компонентів. Вони одночасно мають муколітичну, судинозвужувальну, антибактеріальну і протиалергенні властивість. Такими препаратами є Ринофлуимуцил і Полідекса.
Жарознижувальні і знеболювальні
Ця група анальгетиків призначається для зниження температури і зняття больових відчуттів. З цими завданнями справляються:
- ібупрофен;
- напроксен;
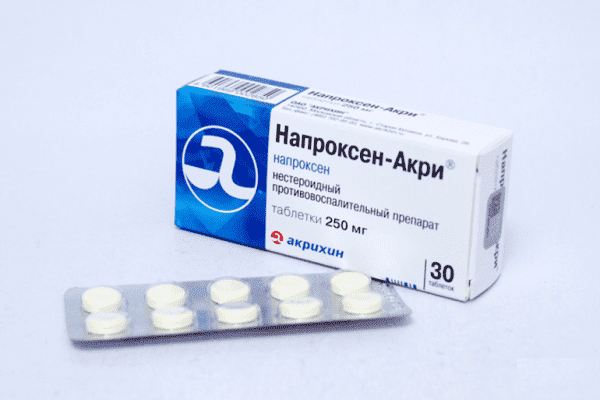
Ціна – від 210 грн.
- парацетамол;
- цитрамон;
- аспірин;
- Анальгін.
Анальгетики рекомендується застосовувати не більше 4-5 разів на добу протягом 7 днів. Якщо не допомагають перераховані кошти, можна використовувати ацетілку, але її потрібно приймати тільки після прийому їжі, тому що вона здатна підвищувати кислотний рівень шлункового соку.
Народні засоби: які і скільки застосовувати
Щоб прискорити одужання від гаймориту, крім медикаментозних засобів можна використовувати народні методи лікування, які включають:
- промивання носа сольовим розчином;
- відварами лікарських рослин (ромашка, евкаліпт, шипшина, шавлія, лаванда) – вони служать, в більшості, імуномодулюючими і антисептичними засобами для поліпшення самопочуття;
- закапування в ніс ефірних масел (тільки розчиняти в воді, інакше можна спалити слизову – евкаліпт, чайне дерево) і соків рослин (алое і каланхое).
Розчин солі або трав’яний настій вливають в носовий прохід, при цьому голова нахилена так, щоб рідина виливалася з другої ніздрі. Закладеність знижується закапуванням в ніс масла обліпихи або шипшини. Робити потрібно протягом 5 днів по 3-5 разів на добу. Трав’яні відвари можна використовувати для інгаляцій на ніч для зняття набряклості.
можливі ускладнення
Недостатнє або несвоєчасне лікування гострого гаймориту призводить до переходу недуги в хронічну форму. Однак захворювання небезпечне можливим розвитком більш серйозних наслідків, наприклад, менінгіт, отит, флегмона очниці.
Лікування гострого верхньощелепного синуситу (гаймориту)
Акцент в лікуванні захворювання зводиться до зняття набряклості в носовій порожнині, звільнення синуса від гною і слизу, а також усунення патогенної мікрофлори, яка і викликала вогнище запалення. Основне завдання – це не допустити розвиток гнійного гаймориту і вжити всіх необхідних заходів при перших ознаках появи гною в синусах.
Для вирішення цієї проблеми призначаються лікарські препарати наступних груп:
- антибіотики (АУГМЕНТИН, зиннат, азитроміцин, Полідекса, биопарокс, ізофра) – використовуються препарати місцевого та системної дії;
- антисептики (фурацилін, колларгол, протаргол);
- антигістамінні засоби (телфаст, супрастин, еріус, тавегіл, кларитин);
- судинозвужувальні засоби (Риназолін, фармазолін, тизин, ксімелін, нафтизин) – тривало їх не використовують;
- зволожуючі назальні препарати (зола, рінолюкс, квікс, Хьюмер, Делуфен);
- протизапальні препарати (ібупрофен, аспірин, парацетамол);
- кортикостероїди (назонекс, беконазе, Аваміс, преднізолон) – в краплях і таблетках;
- пробіотики (лінекс, біфіформ, пробифор, біфіліз, біоспорин) – «прикривають» організм від згубного впливу антибактеріальних засобів.
Всі ці препарати призначає тільки лікар, враховуючи вік, анамнез і вагу пацієнта.
В процесі реабілітації застосовуються фізіотерапевтичні методи:
- лазеротерапія;
- голкорефлексотерапія;
- УВЧ;
- УФО;
- фонофарез.
Важливо! Під час гострого гаймориту всі прогрівальні процедури виключаються, зважаючи на велику ймовірність поширення запального процесу за вогнище ураження.
При неадекватності консервативної терапії вдаються до дренування гайморової порожнини, з подальшим промиванням і санацією, в порожнину вводять антибіотики. Маніпуляції такого роду проводять тільки в умовах лор стаціонару.
Якщо гострий гайморит не був вчасно вилікуваний, то є великий шанс переходу хвороби в хронічну форму, при якій лікування буде більш тривалим і не завжди результативним.
Особливу увагу потрібно приділити лікуванню при двосторонньому гаймориті, коли уражені обидва синуса. Чим раніше розпочато терапія, тим швидше можна позбутися від хвороби і забути про неї назавжди. В іншому випадку вогнище інфекції може досягти інших пазух, торкнутися мозок і гематогенним шляхом потрапити в системний кровотік.
опис
Одонтогенний гайморит. Це запалення слизової оболонки верхньощелепного синуса, викликане поширенням патологічного процесу з первинного вогнища інфекції, що знаходиться у верхній щелепі. Основні прояви захворювання – яскраво виражений головний біль, яка посилюється при нахилі голови, виділення з носа гнійного або серозного характеру, сльозотеча, інтоксикаційний синдром. Діагностика базується на зборі анамнестичних даних, загальному огляді, риноскопії, пункції синуса і променевих методах візуалізації. Лікування включає антибіотикотерапію, промивання антисептиками, хірургічну санацію порожнини пазухи і первинного вогнища.
Гострий гайморит у дітей
У дітей гайморит в гострій формі діагностується у віці від 3 років. Пік захворювання припадає на середньо-шкільний вік, а при відсутності своєчасного лікування мучить школяра довше звичайного. Причини недуги криються в схильності до бактеріальних інфекцій з наступних причин:

наявність хвороби мікробного патогенезу;- аденоїдит;
- хронічний нежить;
- поліпоз;
- алергічний риніт;
- синдром «часто хворіє дитини» особливо у віці 5-6 років;
- анатомічна вузькість соустий.
Хвороба у дітей протікає зі схожими симптомами дорослих громадян. Діти молодшого віку стають млявими, вередливими і сонливими. Підвищується температура, виникають слизові виділення і ознаки загальної інтоксикації. Терапія недуги залежить від віку пацієнта і особливостей дитячого організму.
Діагностичні методи виявлення гострого гаймориту згідно МКБ-10
Діагноз «гострий гайморит» ставиться на підставі огляду, риноскопії та скарг пацієнта. Досвідчений лікар відразу скаже, що ви «власник» гаймориту. Для підтвердження діагнозу можуть бути призначені додаткові методи діагностики:
- рентгенографія верхньощелепної синуса;
- оглядова рентгенографія навколоносових пазух;
- КТ і МРТ;
- пункція пазух;
- лабораторні дослідження (загальний аналіз крові, бактеріальний посів вмісту пазух).
Причини виникнення захворювання
Основна і незмінна причина хронічного гаймориту – ускладнення гострого верхньощелепного синуситу. Захворювання переходить в стадію хронізації в декількох випадках:

Недолікований гострий гайморит.- Відсутність терапії при синуситах, незалежно від патогенезу.
- Полісинусіт або гемісинусит, що залишився без відповідної терапії.
Нерідко респіраторні інфекції протікають з ускладненнями у вигляді запального процесу придаткових пазух носа. До причин виникнення недуги гострої форми відносяться:
- захворювання верхніх дихальних шляхів різного ґенезу;
- запальні процеси (вірусного або бактеріального походження) носоглотки;
- наявність алергії (шерсть тварин, пилок рослин, пари);
- риносинусопатія;
- стоматологічні патології або захворювання порожнини рота;
- ушкодження окістя верхньої щелепи;
- нікотинова або алкогольна залежність;
- вроджені аномалії будови носа, перегородок або порожнинних утворень;
- оперативні втручання в анамнезі;
- імунодефіцит тимчасового або злоякісного характеру;
- наявність кіст, поліпів або гіперплазія слизової оболонки носових шляхів і синусів.
При нестачі імунітету або відсутності лікування, недуга набуває хронічної форми з періодами тимчасового загострення. Лікарі стверджують, що пацієнти, які перенесли одну з форм гаймориту, автоматично потрапляють у групу ризику виникнення хронічного синуситу. При цьому ступінь інтенсивності залежить від індивідуальних особливостей організму і стійкості до провокуючих чинників. Часом пацієнт при перших ознаках полегшення «згортає» лікування, не усунувши причину. В такому випадку ризик ХГ становить близько 80%.
Збільшенню процесу сприяє мікробна інфекція. Закупорка носових шляхів призводить до збільшення місцевої температури, що сприяє посиленому розмноженню умовно-патогенних мікроорганізмів.
Лікування в лікарні: прокол і «кукушка»
При лікуванні в медичних установах лікарі використовують фізіотерапевтичні процедури разом з медикаментозними засобами. Проконсультувавшись з лікарем, можна застосовувати і народні засоби. Потрібно розуміти, що вилікувати хронічний гайморит практично неможливо.
Фізіотерапія
Фізіотерапевтичні процедури включають:
- Тубус-кварцування. Апарат впливає на порожнину носа УФ-променями. Активізує роботу імунної системи, допомагає організму протистояти вірусам і бактеріям, сприяє підвищенню еритроцитів.
- Лазерна терапія. Пристрій впливає на ділянки із запальним процесом лазерними променями. Активізує кровообіг, знімає біль, знижує запалення і набряки.
- Магнітотерапія. Магнітне поле пристрою впливає на уражені ділянки і зменшує набряклість, зменшує виділення слизу, знижує біль і дискомфорт в пазухах носа. Процедуру проводять в середньому 10 разів.
- УВЧ – прогріває уражені ділянки високочастотним електричним струмом. Регенерує тканини, знімає хворобливі відчуття, підвищує протизапальні процеси в носоглотці.
Інвазивні процедури
У разі, якщо ліки і фізіотерапія не дали позитивних результатів, то лікар може вдатися до малоінвазивних методик лікування – проколоти пазуху для виведення гною або використовувати ЯМИК-процедуру. До таких належать:
- Прокол гайморової пазухи або пункція. Проводиться знеболювання певних ділянок, робиться прокол тонкою голкою. Гнійні виділення вимиваються антисептиками. Голкою в носову порожнину вводиться засіб антибактеріальної і протизапальної дії. Лікарі можуть і не проколювати пазуху, якщо там немає застійної слизу.
- ЯМИК-катетер. Це досить новий метод викачування гнійних виділень за допомогою спеціального синус-катетера. Процедура безпечна, не травмує слизові носа. Може проводитися навіть дітям на чутливих тканинах. Принцип дії полягає в тиску різної потужності на носову порожнину і гайморові пазухи, що дозволяє висмоктати гній і відразу влити ліки.
- «Кукушка». Ця процедура має на увазі промивання пазух носа і носових проходів від гною. Повертає нормальне дихання і знімає набряклість. Промивають ніс мирамистином або розчинами фурациліну або Декасан. При проведенні процедур хворий повинен весь час повторювати: «ку-ку», «ку-ку». Це допомагає лікам не потрапляти в горло. Для одужання проводять 10-12 процедур.
Правильно підібрані процедури гарантують одужання навіть запущеної форми гаймориту.
Додаткові факти
Одонтогенний гайморит – часто зустрічається захворювання. Поширеність коливається від 3 до 52%, в середньому патологія виникає у 35-43% населення. Цей варіант поразки верхньощелепної синуси становить близько 14% бактеріальних інфекцій, які потребують лікування у відділенні хірургічної стоматології. На частку даного різновиду синуситу доводиться 20-24% від усієї кількості запальних захворювань щелепно-лицьової області. Серед усіх форм гаймориту від 80 до 96% мають одонтогенну етіологію. Статистично частіше захворювання спостерігається у людей з пневматичним типом будови верхньощелепної пазухи, що пов’язано з тонкістю кісткових стінок і її впровадженням в альвеолярний відросток. Чоловіки і жінки страждають однаково часто.
Прогноз
Прогноз при одонтогенному гаймориті залежить від своєчасності і раціональності лікувальних заходів. При правильно підібраній терапії лікування гострої форми захворювання займає 7-14 днів, результатом стає одужання. При хронічному варіанті комплексне лікування може тривати до 3 тижнів з наступною ремісією або повним одужанням.
Чи можна обійтися без проколу пазухи?
При двосторонньому гострому гаймориті або в хронічній формі без проколу обійтися неможливо. Тільки своєчасне виявлення хвороби та профілактичні заходи допоможуть запобігти ускладнення і зупинити захворювання. При почався нежить зростає ймовірність запального процесу в гайморових пазухах, що призводить до гаймориту. При перших симптомах захворювання слід відразу звертатися до лікаря.
Хронічний гайморит – «хронічний верхньощелепний синусит» (J32.0) по МКБ-10
Затяжний гострий процес через місяць переходить в хронічну стадію, яка поділяється на наступні форми:
- катаральну (поверхневу, найбільш сприятливу) – виділення рясні;
- алергічну – джерелом частіше виступає алерген нез’ясованої етіології;
- гнійну або гнійно-поліпозну – небезпечна форма, коли йде швидке розмноження бактерій і виділення набувають зелений відтінок;
- поліпозну – освіта в пазухах вогнищевих гіперпластичних розростань;
- пристеночно-гіперпластичну;
- некротичну (відбувається розпад тканин всередині пазухи).
Діагностика хронічного гаймориту проводиться за тією ж схемою, що і при гострих формах. Тільки після постановки діагнозу – хронічний гайморит, по МКБ-10 має код J32.0, лікар становить індивідуальну схему лікування. Слід зауважити, що цей код лікар вказує в листі по непрацездатності (лікарняному).
Причини і фактори, що призводять до розвитку хронічної форми практично нічим не відрізняються від гострого гаймориту. Відмінність тільки в тому, що основна причина хронічного гаймориту – запущене гостре запалення верхньощелепних пазух.
Симптоматика захворювання варіюється від ступеня ураження синусів і знову-таки дуже схожа з гострим гайморитом, тільки все прояви хвороби виражені слабше. Організм настільки адаптується до інфекції, що загальний стан пацієнтів буває цілком задовільним. У період загострень симптоми мають тенденцію до активації.
В результаті ми маємо уповільнений хронічний процес, який нерідко стає причиною наступних ускладнень:
- артритів;
- міокардитів;
- пієлонефритів або гломерулонефритів;
- тонзилітів;
- дакриоцистита (запалення слізного мішка);
- запальних процесів нижніх дихальних шляхів;
- і багатьох інших.
Назва
Назва: Одонтогенний гайморит.
Види і форми захворювання
Гострий гайморит різниться етіологічними і морфологічними ознаками. На основі цих даних була створена класифікація, яка застосовується для встановлення основного діагнозу і уточнення характеру недуги.
За локалізацією патологічного процесу гострий гайморит буває:
- правобічний – вогнище інфекції розташоване в правій навколоносовій порожнині;
- лівобічний – інфікування піддалася ліва сторона верхньощелепних придатків носа;
- двосторонній – патологічний процес торкнувся обидві сторони гайморових синусів.
Двосторонній гайморит гострого патогенезу зустрічається рідше і протікає в більш складній формі.
Залежно від причини розвитку запалення, гострий гайморит буває наступного походження:

вірусної етіології або катаральний – причина недуги криється в вірусній інфекції;- бактеріального генезу – обсіменіння слизової оболонки умовно-патогенними бактеріями;
- алергічний – періодичний гайморит, в більшості випадків є рецидивом;
- грибковий – поширення мікотичної інфекції з однієї зі сторін порожнини;
- неінфекційного походження – вазомоторний гайморит;
- через механічний вплив;
- через вроджені аномалії.
Захворювання протікає в двох формах: з ознаками бактеріального інфікування – гнійний гострий гайморит, або в поєднанні з вірулентним організмом – катаральний гайморит. Крім того, захворювання різниться характером слизового ексудату.
Часто саме від складу і фізичних властивостей слизового носового відокремлюваного залежить остаточна ідентифікація гострого гаймориту.
Ступінь тяжкості оцінюється за візуальною шкалою. Є 3 ступеня недуги: легкий, середньотяжкий і важкий.
Пов’язані захворювання і їх лікування
Опис захворювань
Гострий синусит, риносинусит, синусит
Національні рекомендації з лікування
Гострі фронтити у дітей, гострий синусит
Стандарти медичної допомоги
… при одонтогенних верхньощелепних синуситах. Стандарт первинної медико-санітарної допомоги при гострому синуситі … хворим синуситом … дітям при гострих респіраторних захворюваннях середнього ступеня тяжкості … дітям при гострих респіраторних захворюваннях тяжкого ступеня тяжкості
Чим небезпечний
Двосторонній гайморит – досить рідкісне захворювання, проте протікає складно і може бути причиною важких ускладнень в мозку, очах і ЦНС. До відчуття болю в області вилиць, носа, лоба і зубів додається дратівливість і світлобоязнь. Температура може бути високою до 40 градусів, а може залишатися нормальною. Саме другий варіант більш небезпечний, так як хворий не звертає уваги на хворобу, якщо немає температури. Будучи сусідом головного мозку, запалені гноєм пазухи надають на його оболонки негативний вплив. Результатом такого «сусідства» може стати менінгіт. У занедбаній формі захворювання призводить до:
- невриту зорового і лицьового нерва;
- флегмоне очної орбіти;
- патологічного порушення дихання і дефіциту кисню в клітинах тканини;
- запалення кісткових стінок;
- тромбозу вен очниці;
- отиту;
- запалення слухової труби;
- сепсису.
Двосторонній гайморит небезпечний виникненням гаймороетмоїдиту і утворенням поліпів.
Гаймороетмоїдит
Шкідливі мікроорганізми з кров’ю потрапляють у гратчастий лабіринт з навколоносових синусів. При затяжній формі гній прориває стінки слизових, потрапляє в черепну коробку і область навколо очей. При цьому розвивається сліпота, руйнуються осередки гратчастого лабіринту. Без фахівця своєчасно виявити захворювання неможливо. Хоча гаймороетмоїдит лікується медикаментозно без хірургічного втручання, запускати хворобу не можна.
Освіта поліпів
Доброякісні утворення, що розвиваються на слизовій оболонці носа, називаються поліпами. Вони можуть бути болючими або нечутливими, сіро-червоного або рожевого кольору. Нарости зазвичай ростуть парами або у вигляді грон, звисають зі слизових носа. Небезпека в тому, що поліпи можуть набувати великі розміри і перекривати проходи для дихання. З доброякісної пухлини можуть переростати в злоякісну форму. Головною ознакою поліпів є дихання хворого через рот.
Диференціальна діагностика
Диференціальна діагностика проводиться з риногенними і алергічними гайморитами, раком верхньощелепної пазухи. Для перших двох захворювань характерне залучення в патологічний процес обох гайморових пазух, відсутність зв’язку зі стоматологічними патологіями або маніпуляціями. Розвиток клінічної симптоматики при риногенному гаймориті відбувається на тлі захворювань порожнини носа, при алергічному варіанті – після контакту з алергеном або під час сезонного загострення. При злоякісній пухлині симптоми прогресують поступово, інтоксикаційний синдром і виділення гнійних мас або серозного ексудату з носа відсутні.
Види у дорослих і дітей
Ця класифікація заснована на аналізі виділень з носа і в залежності від визначення виду призначається відповідне лікування.
Катаральний
Цей вид протікає в легкій формі з невеликим набряком синуса. Виділення з носа безбарвні, не мають запаху – звідси і назва «катаральний». Однак катаральний синусит дуже схожий на ГРВІ та виявляється несвоєчасно. В результаті хвороба може залишитися непоміченою і перейти в запущену стадію. Запальна слиз накопичується в порожнечі ексудату і поступово перетворюється в гній. На цьому етапі починають проявлятися симптоми двостороннього гнійного гаймориту.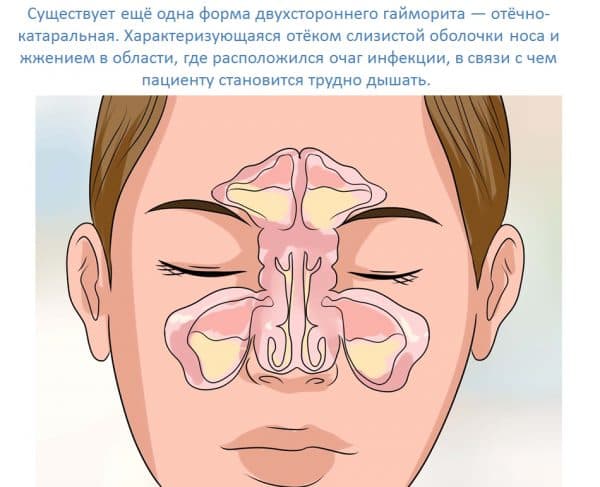
Ексудативний (гнійний)
Тут порушується відтік серозної рідини з пазух. Запальний процес сприяє формуванню гнійних виділень і набрякання навколоносових простору. Зазвичай захворювання починається на тлі бактеріальної інфекції або зниженого імунітету. Виділення мають густу консистенцію з неприємним запахом і кров’яними вкрапленнями. Несвоєчасне визначення ексудативного виду призводить до тяжких ускладнень, таким як поліпозні розростання або кістозні новоутворення.
При ексудативному вигляді гаймориту лікування включає лише медикаментозну терапію: антибіотики, краплі і промивання спеціальними розчинами.
Пристінкова форма хвороби
В даному випадку соустя набрякають, порушується дренаж слизових, пазухи швидко закупорюються. Виникають хороші умови для розмноження бактерій. Це призводить до гострої стадії хвороби, яка переростає в хронічну. Пристінковий вид двостороннього гаймориту викликає потовщення слизової і порушення процесів природного відтоку слизу. Лікарі зазвичай застосовують лише консервативну терапію.
Гайморит даної форми небезпечний ускладненнями, оскільки гнійна рідина, проникаючи в навколишні клітини, руйнує кістки і м’яку тканину. Причиною захворювання може стати наявність в організмі:
- стрептококів;
- хламідій;
- гемофільної палички;
- золотистого стафілокока;
- мікоплазми.
Ознаки цього гаймориту схожі зі звичайною застудою або ринітом. Тому при неправильному визначенні захворювання проблема може посилитися, що призведе до атрофії слизових і кісткових тканин носоглотки. У дітей збільшуються глоткові та піднебінні мигдалини, що провокує розвиток аденоїдиту і тонзиліту.
Гіперпластичний (гіпертрофічний)
При цьому виді відбувається потовщення слизової і звуження отворів носових пазух, спостерігається гіпертрофічний гайморит. Порушується дихання носом. Хвороба протікає важко, оскільки важко правильно підібрати лікування, і не завжди можна вилікуватися терапевтичними методами у вигляді таблеток і спреїв. Слизові пазух розростаються, що порушує процес природного виділення. Хвороба виникає через наявність в організмі стафілококової або стрептококової інфекції. Неправильне сякання провокує зростання хвороботворних бактерій у ротовій і носовій порожнинах, викликає патологічний процес. На рентгенівському знімку гіперпластичний гайморит виражається темною смугою з чіткими контурами.
Поліпозний
Цей вид характерний розростанням слизової верхньощелепних пазух у формі поліпів і формується кілька років на тлі хронічної форми. Поліпи – доброякісні нарости, природа яких невідома. У виділеній слизу багато шкідливих бактерій, які здатні викликати інфекцію і в ротовій порожнині.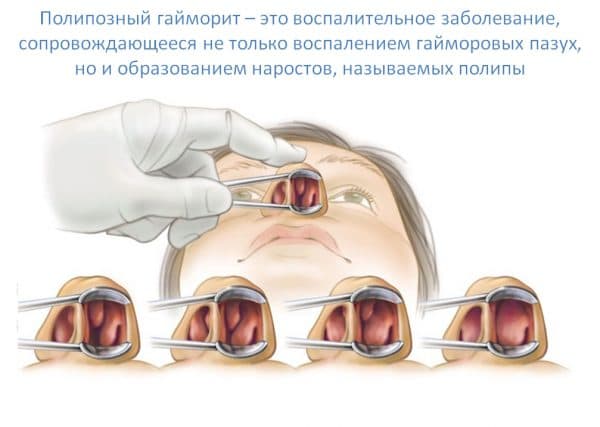
Захворювання поліпозним гайморитом вимагає негайного медичного втручання, оскільки загрожує здоров’ю і життю пацієнта. Головний біль, довгий нежить, закладеність пазух, а також відчуття чужорідного тіла в носових проходах свідчать про поліпозну форму хвороби.
При поліпозному гаймориті пацієнт може померти уві сні від нестачі кисню, оскільки провокується апное.



