Помірна дисплазія шийки матки: що це таке і як можна зробити лікування плоского епітелію легкого ступеня
Дисплазія: що це таке?
Дисплазія шийкової області відноситься до передракових захворювань і являє собою зміни в клітинних структурах слизового епітеліального шару шийки.
На ранніх стадіях патологія має оборотний характер, тому обов’язковим є своєчасне виявлення і лікування недуги.
Дисплазія, на відміну від ерозії , не просто порушує цілісність слизової оболонки, але й викликає утворення нетипових клітин і шарів епітеліальної тканини.
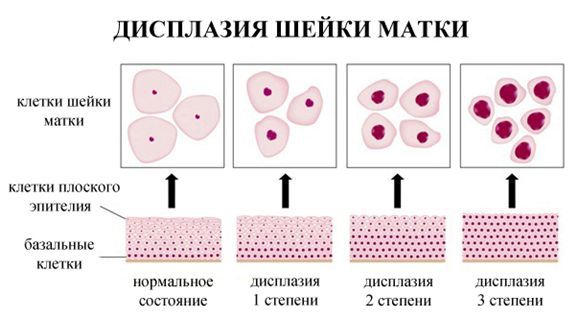
Слизова шийки має три шари – базальний, проміжний і поверхневий. У нормальному стані клітини базального шару мають округлу форму і одне ядро.
У базальному шарі відбувається постійне ділення клітин, які поступово переміщуються до самого верхнього (поверхневого шару). В ході переміщення клітинне ядро зменшується в розмірі, а сама клітина ущільнюється – дозріває і стає слизовою.
При дисплазії гістологія слизової порушується, що обумовлюється збоями в розподілі і дозріванні клітинних структур. При цьому можливе утворення атипових клітин, які не властиві для плоского епітелію.
ЗВЕРНІТЬ УВАГУ! Якщо захворювання прогресує, атипові клітини починають активно рости і ділитися, а також проростати в навколишні тканини і судини, тобто відбувається злоякісне переродження.
Причини виникнення
Дисплазія, згідно з думкою більшості фахівців, є наслідком тривалого перебування вірусу папіломи людини на слизовій оболонці шийки.
Генетичний матеріал цього вірусу впроваджується в клітини слизової і порушує їх роботу. Особливо велику роль у розвитку дисплазії грають онкогенні штами вірусу.
Крім цього, існують і інші чинники , які можуть дати поштовх для розвитку недуги:
- герпесна інфекція;
- хламідіоз;
- трихомоніаз;
- ерозія;
- тривалі запальні процеси;
- часта зміна статевих партнерів;
- рання інтимне життя;
- пологи до 16 років;
- нестача вітамінів і фолієвої кислоти.
Існує ризик і при механічному пошкодженні слизової – часті аборти, велика кількість пологів, неправильне використання внутрівлагаліщних контрацептивів і так далі.
Інші ступені патології
Ступені дисплазії визначаються виходячи з таких характеристик:
- глибина ураження;
- структурні зміни;
- морфологічні характеристики.
Розрізняють:
- Слабка дисплазія – 1 ступінь – глибина ураження не більше третини епітеліальної тканини.
- Середня – 2 ступінь – уражається половина епітелію.
- Важка – 3 ступінь – ураження зачіпає більш ніж 2/3 слизової.
Що буде, якщо не лікувати?
Оскільки дисплазія супроводжується появою атипових клітин, зрозуміло, що при відсутності лікування процес трансформується в злоякісний. Це найбільша небезпека дисплазії.
ВАЖЛИВО! Крім того, при відсутності лікування помірна дисплазія може ускладнюватися інфікуванням і запальними процесами, що можуть привести до серйозних захворювань репродуктивних органів жінки.
Методи діагностики
Спільними діагностичними заходами для виявлення патології є:
- Огляд в гінекологічному кріслі. В ході даного дослідження лікар може виявити пошкоджені ділянки.
- Кольпоскопія – це огляд вагінальної частини шийки за допомогою спеціального оптичного приладу. При цьому уражену область можна оглянути детально і взяти необхідний матеріал для дослідження.
- Лабораторне дослідження мазка проводиться для виявлення збудника і оцінки стану клітин слизової.
- Біопсія – 100% гарантія виявлення онкологічних клітин.
Лікування медикаментами
У деяких випадках лікар приймає рішення лікувати помірну дисплазію консервативними методами. Іноді такий метод виявляється ефективним.
Найчастіше в цьому випадку призначаються такі препарати:
- протизапальні антибактеріальні засоби (Цефтриаксон, доксициклін, Азитроміцин);
- препарати інтерферону і інші імуностимулятори (Гінферон, Изопринозин, Віферон);
- вагінальні свічки, які надають позитивний вплив на мікрофлору піхви і відновлюють епітелій (свічки з обліпиховою олією, Бетадин, Гексикон, Ливарол);
- біологічно активні добавки, які нормалізують рівень естрогенів і не дають розвиватися гіперпластичним процесам (Індінол);
- вітаміни.
Медикаменти також використовуються до і після хірургічного втручання, при цьому одночасно проводиться терапія, спрямована на причину виникнення дисплазії – усунення папіломавірусної інфекції, хламідійної інфекції і так далі.
Народні засоби
Народна медицина при лікуванні помірної дисплазії не може бути самостійним терапевтичним методом.
Її використовують тільки в якості доповнення до основного лікування. Крім того, консультація з лікарем за вибором народних засобів є обов’язковою.
Використовуються:
- спринцювання – календула, зелений чай, бадан;
- ванночки – відвар сосни;
- тампонація – прополіс, масло обліпихи;
- відвари лікарських трав для прийому внутрішньо – верболіз, корінь лопуха, розторопша.
Хірургічне втручання
Хірургічне лікування помірної дисплазії шийки матки – це припікання.
Суть припікання – видалення змінених тканин, які в подальшому будуть заміщені на нові здорові клітини.
У більшості випадків це безболісні процедури, які проводяться в амбулаторних умовах без необхідності стаціонарного відновного періоду.
В даний час використовуються наступні методики:
- Кріодеструкція – припікання уражених ділянок рідким азотом.
- Лазерна коагуляція.
- Електрокоагуляція – використання електричного струму. Найбільш застаріла і травматична процедура, яка не рекомендується для жінок, які планують згодом вагітність.
- Радіохвильове лікування – це найсучасніший і щадний метод видалення ділянок дисплазії, підходить для родили жінок.
Можливі наслідки
Як вже було сказано, основною небезпекою дисплазії є високий ризик її переродження в злоякісний процес, а також ця недуга може стати причиною різних запальних та інфекційних захворювань репродуктивної системи жіночого організму.
ОБЕРЕЖНО! У деяких випадках дисплазія може бути перешкодою для вагітності та пологів.
Симптоми
Початкові дегенеративні прояви хвороби, як правило, проходять безсимптомно. Під час проведення планового гінекологічного огляду дисплазію матки виявити неможливо.
Загострення симптомів захворювання виникає внаслідок розвитку важких патологічних змін клітин епітелію матки та поширення запалення. Симптоми деструктивних змін шийки матки характеризуються наявністю наступних проявів патології:
- больові відчуття ниючого характеру внизу живота;
- поява виділень білого кольору з різким і неприємним запахом;
- наявність неприємних больових відчуттів під час інтимної близькості;
- поява відчуття печіння і свербіння в статевих органах жінки;
- наявність рясних кривавих згустків після інтимної близькості;
- поява патологічних змін клітин органу;
- загострення вагініту;
- наявність папіломавірусних утворень на статевих органах;
- поява ознак койлоцитоз або дискератоза.
При появі будь-яких перерахованих вище симптомів ступеня шийки матки CIN 1, 2, необхідно негайно звернутися за допомогою до фахівця в області гінекології для проведення глибокого апаратного обстеження, адже успішне і ефективне лікування, спрямоване на вплив на захворювання, можливе лише на ранніх етапах розвитку патології.
Діагностика дисплазії шийки матки
Оскільки дисплазія може переходити в рак за ряду умов, найважливішим у справі попередження ускладнень є її рання діагностика. Всі жінки старше 21 років, які ведуть статеве життя, повинні 1 раз на рік відвідувати гінеколога для огляду і 1 раз в 3 роки проходити цитологічне обстеження.
У діагностиці цього захворювання використовуються наступні поширені методи:
- огляд;
- цитологічне дослідження мазка (по Папаніколау, або smear-test);
- кольпоскопія;
- паркан шматочка тканини (прицільна біопсія).
При огляді в дзеркалах ділянки дисплазії виглядають як ділянки неправильної форми (бляшки) білуватого кольору. При проведенні проби Шиллера – фарбування шийного епітелію розчином Люголя – визначається нерівномірне фарбування. Ділянки дисплазії залишаються світліше здорової тканини.
Цитологічне дослідження здатне визначити наявність дисплазії шийки матки з точністю 60-90%. Чутливість методу підвищується при збільшенні ступеня дисплазії.
Кольпоскопія – це інструментальний метод огляду вагінальної частини шийки матки спеціальним збільшувальним приладом – кольпоскопом. При огляді будуть видні неправильно розташовані гіллясті кровоносні судини в зоні дисплазії, мозаїчність, бліде забарвлення зміненого епітелію. При обробці шийки матки розчином оцтової кислоти змінені ділянки будуть білого кольору.
Слід пам’ятати, що жоден з перерахованих методів не може диференціювати важку ступінь дисплазії від раку. Це можливо тільки за допомогою гістологічного дослідження шматочка епітелію. Метод, яким це виконується, носить назву прицільна біопсія з вишкрібанням цервікального каналу. Отримані в результаті процедури тканини піддаються ретельному вивченню. Цей метод має 100% -й точністю.
профілактика
З метою профілактики дисплазії на побутовому рівні молодим жінкам слід дотримуватися:
- інтимну гігієну, особливо перед і після вступом у статевий контакт;
- періодично заповнювати запаси фолієвої кислоти в організмі;
- повноцінно харчуватися;
- не відкладати надовго візити до гінеколога;
- намагатися вести розмірене статеве життя з постійним партнером.
Лікарі також рекомендують зробити щеплення від папіломавірусу 16 і 18 типів. Своєчасно проведена вакцинація скорочує ризик розвитку хвороби в кілька разів.
Дівчатам не слід довгий час перебувати на сонці, зловживати засмагою, в тому числі і тим, що можна отримати штучним чином у солярії. У піхву можна вводити тільки ті лікарські предмети і засоби, які рекомендував використовувати лікуючий лікар.
дієта
Полегшити стан жінки та призупинити подальше поширення вірусу здатна спеціальна дієта. Зараженим папіломавірусом жінкам доведеться виключити зі свого щоденного раціону будь-які смажені, гострі і копчені продукти, спиртні напої, цукор, солодке, продукти, що містять ГМО.
З метою підвищення рівня фолієвої кислоти природним шляхом жінка повинна споживати більше зелені, бобових, цитрусових, бананів, капусти, гречаної і пшоняної крупи, волоських горіхів.
Необхідний організму вітамін А є в печінці, молочних продуктах, морській капусті і рибі. Аскорбінова кислота присутня в болгарському перці, капусті, ківі, щавлі, редисці, цитрусових, смородині і малині. Більшість з перерахованих продуктів також багаті вмістом вітаміну Е і В-каротинів.
Для зміцнення імунної системи рекомендують їсти більше курячих яєць, арахісу, кукурудзи, кореня селери, капусти і рисової крупи. Найкраще відмовитися від газованої води, замінивши її насиченим антиоксидантами зеленим чаєм.
Класифікація: які види дисплазії відомі
Диференціація патології заснована на визначенні ступеня (стадії) дисплазії. Поразка шийки може зачіпати різні шари плоского епітелію. Залежно від глибини охоплення патологічними процесами виділяють такі стадії хвороби:
- Легка дисплазія шийки матки, або дисплазія першого ступеня. Спостерігається слабка проліферація епітеліальних клітин верхнього (базального) шару. Зміни невиражені, виявляються койлоцити, дискератоз (явні ознаки ВПЛ). Поразка клітин діагностується до 1/3 товщини епітелію. Хвороба в 70% випадків зазнає зворотний розвиток без лікування.
- Помірна дисплазія шийки матки, або дисплазія другого ступеня. Виявляються більш виражені зміни, уражено до 1/2 -2/3 товщини пласта епітелію. У 40% випадків хвороба регресує, але у багатьох жінок переходить на наступну стадію.
- Важка дисплазія, або дисплазія третього ступеня. Практично весь епітелій вражений аномальними клітинами, є вельми важкі морфологічні зміни. По суті, це – безпосередньо передраковий стан або неінвазивний рак. Без лікування патологія надзвичайно швидко переходить у злоякісну карциному шийки матки.
Ускладнення та можливі наслідки цервікальної неоплазії
Найнебезпечнішим наслідком неоплазії шийки матки є перехід в інвазивний рак. Це відбувається при важкій формі або у 30-50% запущених випадках, коли захворювання пізно діагностовано або з якихось причин не проводилося лікування.
Післяопераційні ускладнення:
• деформація шийки матки рубцями;
• порушення менструального циклу;
• безпліддя;
• загострення наявних хронічних захворювань репродуктивних органів;
• рецидив дисплазії.
Симптоми і прояви захворювання
При 2 ступені дисплазії шийки матки симптомів, характерних саме для цього стану, не існує. Приблизно у 10% жінок захворювання протікає безсимптомно, виявляється випадково.
Підозри на наявність такої патології виникають, якщо у жінки є ознаки зараження ВПЛ (гострокінцеві кондиломи в області зовнішніх статевих органів або заднього проходу). При виявленні у жінки хламідіозу, гонореї та інших венеричних інфекцій ризик виникнення дисплазії підвищений, тому потрібне проведення ретельного обстеження.
Виявити патологію 2 ступеня нерідко вдається, якщо у жінки є симптоми супутніх інфекційних і запальних захворювань. При цьому з’являються вагінальні виділення незвичайної забарвлення, консистенції, з неприємним запахом. Виникають відчуття свербіння і печіння в зовнішніх статевих органах, порушення сечовипускання. Больові відчуття в нижній частині живота для дисплазії шийки матки не характерні і виникають тільки при наявності супутніх захворювань або травм.
Як розвивається хвороба
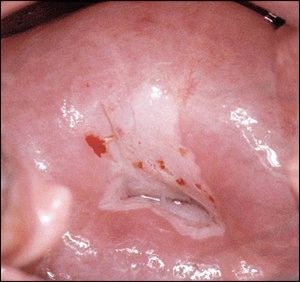
Доведено, що чільна роль в утворенні дисплазії епітелію і в клітинах сполучної тканини цервікального каналу належить вірусам папіломи. Якщо у людини працює імунітет, пацієнт зможе вчасно позбутися сторонніх механізмів, знищить їх і не дозволить ділитися. Кожна клітина здатна поділитися обмежену кількість разів – тому людина не зможе жити вічно: одного разу клітини сполучної тканини тіла перестають ділитися.
Якщо ВПЛ має високий рівень онкогенної активності, кров транспортує збудник до статевих органів, де вірус легко влаштовується в клітинах епітелію або сполучної тканини. Він починає виробляти спеціальні білки, потрібні для блокування будь-яких імунологічних дій, що потрапляють у ДНК, вносячи зміни в структуру геному. Змінена ДНК дозволяє вірусним клітинам розмножуватися безперешкодно.
У другому ступені клітини не здатні розмножуватися нескінченно, як у випадку з раком. Однак зазначена ступінь означає достатній розвиток запущеної хвороби. Жінки, які не нехтують щорічним оглядом у гінеколога, позбавлені шансу досягти подібного освіти.

розвиток дисплазії
Як встановити діагноз?
1) ПАП-тест.
Інша назва – мазок по Папаніколау. Це цитологічний тест, або “рідинна цитологія”. Під час гінекологічного огляду лікар проводить спеціальним інструментом по поверхні шийки матки, матеріал відправляють на дослідження під мікроскопом.
Якщо виявляються аномальні клітини, значить дисплазія має місце, але треба ще встановити ступінь. Жінці пропонують зробити біопсію.
2) Біопсія шийки матки.
Спеціальним приладом під час проведення кольпоскопії відщипується мікроскопічний шматочок від шийки матки в зоні патологічного ділянки і відправляється на дослідження під мікроскопом.
В результаті оцінюється ступінь дисплазії (неоплазії) епітелію на підставі товщини ураженого шару і тяжкості ураження клітин.
3) Аналіз на ВПЛ.
Беруть мазок з поверхні шийки матки і відправляють на ПЛР. Якщо виявляють ВПЛ, то визначають їх типи.
4) Імуногістохімія з онкомаркерами.
Цей аналіз проводиться не всім жінкам, а тільки при підозрі на рак шийки матки. Якщо у пацієнтки є рак, то при зв’язуванні пухлинних білків зі спеціальними реагентами цей аналіз стає позитивним.
Якщо раку шийки матки немає, то немає і специфічних пухлинних білків (або маркерів), отже, результат дослідження буде негативним.
Питання по аналізах
– Якщо у мене ВПЛ позитивний, а у партнера негативний, як таке може бути, і чи треба лікувати партнера?
Головне: лікування призначається тільки тоді, коли є прояви вірусу на шкірі або на слизових оболонках. Або коли цитологія або біопсія показали неоплазію. У ряді випадків, при плануванні вагітності, лікування повинні проходити обидва партнери.
Тепер про причини такої невідповідності в аналізах. Основна причина: імунітет партнера досить сильний, щоб придушити вірус і не дати йому розвинутися.
– Чому рідинна цитологія показує наявність дисплазії, а біопсія – ні?
Тому, що для рідинної цитології матеріал береться з багатьох ділянок слизової, а при біопсії – з одного-двох. Цілком можливо, що при біопсії матеріал був узятий з здорових ділянок.
Коротка схема-інфографіка по CIN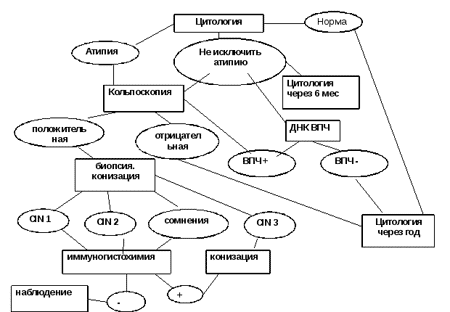
Чому виникає помірна дисплазія шийки матки
Останнім часом кількість смертей від онкології шийки матки значно зменшилася. Якщо визначити дисплазію першої і другої стадії, благополучний результат захворювання гарантований.
Дисплазія шийки матки вважається передвісником онкологічного захворювання. Щоб уникнути подібного захворювання, потрібно дотримуватися рекомендацій гінекологів.
Причини появи дисплазії:
- Пошкодження матки через численні пологи;
- Недостатня кількість вітамінів в організмі;
- У разі вживання препаратів, які містять гормони;
- Якщо партнер має рак пеніса;
- При слабкому імунітеті, наявності венеричних хвороб;
- Якщо родичі страждали на онкологію;
- При наявності у жінки папіломи;
- При численних статевих зв’язках;
- У разі вживання спиртних напоїв, нікотину;
- У разі раннього початку статевого життя;
- Через нехтування нормами особистої гігієни.
Якщо виключити з життя вищеперелічені причини, ризик появи дисплазії помірного ступеня зводиться до мінімуму. Раз на шість місяців слід відвідувати гінеколога.
Класифікація та стадії розвитку дисплазії шийки матки
Для постановки цитологічного діагнозу (за результатами цитологічного дослідження зіскрібків шийки матки і цервікального каналу з фарбуванням по Папаніколау (Рар-тест) або рідинної цитології) використовується класифікація Бетесда, заснована на терміні SIL (Squamous Intraepithelial Lesion) – плоскоклітинне інтраепітеліальне поразку.
Виділяють три види результатів соскобів з поверхні шийки матки (екзоцервікса):
- нормальні мазки, без змін клітин шийки матки (NILM, Negative for intraepithelial lesion or malignancy);
- «Незрозумілі» мазки без певного значення, за якими не можна визначити характер ураження, проте вони при цьому не є нормою (ASC-US, Atypical Squamous Cells of Undetermined Significance) або, що гірше, ASC-H, Atypical squamous cells cannot exclude HSIL, виявлення атипових клітин плоского епітелію, що не виключає SIL високого ступеня);
- передраки низькою (LSIL, Low Grade Squamous Intraepithelial Lesion) і високої (HSIL, High Grade Squamous Intraepithelial Lesion) ступеня.
Класифікація Папаніколау
- 1-й клас – нормальна цитологічна картина (негативний результат);
- 2-й клас – зміна морфології клітин, що обумовлена запаленням у піхві і (або) шийці матки;
- 3-й клас – поодинокі клітини з аномалією ядер і цитоплазми (підозра на злоякісне новоутворення);
- 4-й клас – окремі клітини з явними ознаками виникнення злоякісної пухлини;
- 5-й клас – багато типово ракових клітин (злоякісне новоутворення).
Існують також гістологічні класифікації для оцінки матеріалу, отриманого при біопсії.
За класифікацією RM Richart в залежності від глибини ураження поверхневого клітинного шару шийки матки виділяють:
- ЦІН 1 (дисплазія незначною мірою) – ознаки папіломавірусної інфекції (койлоцитоз і дискератоз). Поразка до 1/3 товщини клітинного пласта;
- ЦІН 2 (дисплазія середнього ступеня) – уражена 1/2 товщини клітинного шару;
- ЦІН 3 (дисплазія тяжкого ступеня) – поразка більше 2/3 клітинного шару.
У наведеній нижче таблиці дані співвідношення класифікацій передракових уражень шийки матки.
Система Папаніколау Описова система ВОЗ CIN Термінологічна система Бетесда
| Клас 1 (норма) |
Відсутність злоякісних клітин |
Відсутність неопластичних змін |
норма |
| Клас 2 (метаплазія епітелію, запальний тип) |
Атипія, пов’язана із запаленням |
Реактивні зміни клітин ASC: ASC – US, ASC – H |
|
| Клас 3 ( “діскаріоз”) |
слабка дисплазія | CIN 1 койлоцитоз |
LSIL |
| помірна дисплазія | CIN 2 | HSIL | |
| важка дисплазія | CIN 3 | ||
| Клас 4 (клітини, підозрілі на рак або карцинома in situ) |
Карцинома in situ | ||
| Клас 5 (рак) |
інвазивна карцинома | карцинома | карцинома |
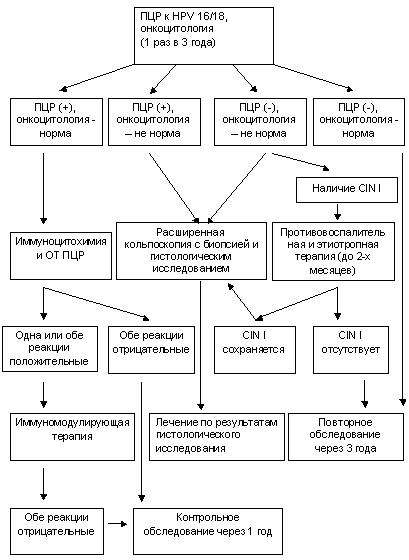
Діагностичні заходи
Оскільки виражених клінічних ознак дисплазія не має, діагностика починається з огляду пацієнтки в гінекологічному кріслі. Лікар виявляє почервоніння слизової, блиск зіву, зміни в рельєфі епітелію, плями, нарости.
Точний діагноз тільки на підставі гінекологічного огляду поставити неможливо, тому використовуються наступні діагностичні заходи:
- кольпоскопія. Лікар оглядає слизову за допомогою оптичного приладу, під час даної процедури є можливість взяти матеріал для подальших лабораторних досліджень;
- аналіз мазка на цитологію. Це необхідно для виявлення в мазку вірусу папіломи і для визначення його штаму;
- біопсія. Цей аналіз дозволяє визначити стан епітеліальних клітин і їх шарів. Крім цього, в ході аналізу встановлюється стадія патологічного процесу;
- ПЛР-діагностика необхідна для виявлення вірусу папіломи і для визначення його концентрації.
У разі нестачі інформації після проведених досліджень, пацієнтка може бути спрямована на ІФА або культуральну діагностику, можливо, також доведеться здати кров на гормони і пройти діагностику внутрішніх органів.
ЗВЕРНІТЬ УВАГУ! При підозрі на злоякісний процес призначаються диференціальні методики, які дозволяють виявити активне зростання атипових клітинних структур.
Збудники і умови, які є причиною хвороби
Як і при будь-якому іншому захворюванні жіночих органів, дисплазія шийки матки має передумови до зародження в жіночому організмі.
Класифікують кілька негативних факторів, які провокують захворювання:
- Екзогенні (придбані): зараження вірусним інфекційним захворюванням, таким як папілома людини, вірус герпесу, різні види урогенітальних інфекцій та венеричних хвороб, як уреаплазма, хламідії, мікоплазмоз, трихомонади, гонококи, часті пологи, навмисне переривання вагітності, штучні пологи. Тривала дія інфекції на жіночий організм провокує його ослаблення, що є сприятливою причиною для захворювання.
- Ендогенні (умови внутрішнього середовища): тривалі порушення гормонального фону (прийом таблеток, імунні і генетичні захворювання), погіршення імунітету, різкі скачки ваги і захворювання щитовидної залози, що також характеризується зміною гормонального фону.
- Змішані фактори, коли стан організму, імунітет, інші хвороби в сукупності стали причиною хвороби.
Але на першому місці серед цих чинників все ж варто вірус папіломи людини (ВПЛ). Дуже часто хворий навіть не знає, що заражений інфекцією.
Роками вірус вражає організм зсередини, без явних симптомів. Іноді від моменту зараження ВПЛ до виявлення дисплазії може пройти більше 8 років.
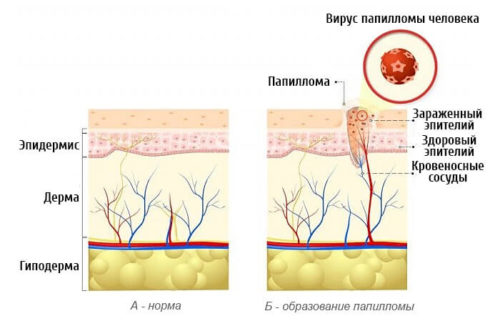
Від моменту зараження ВПЛ до виникнення злоякісної пухлини можуть пройти багато років.
Заразитися цим вірусом жінка може при різних умовах. Під час незахищених статевих актів, користуючись предметами чужої гігієни (рушник, мочалка, білизна та ін.), В сауні чи басейні, при тактильних контактах тощо.
Заразитися вірусом може практично будь-яка жінка, але в основному це ті, хто має часті незахищені контакти з випадковими статевими партнерами. Привести до дисплазії може будь-який з видів ВПЛ, наприклад, кондиломи, що виникають на статевих органах, або бородавки.
У зв’язку з цим рекомендується особливо ретельно дотримуватися елементарних правил гігієни.
За ступенем активності і онкогенності ВПЛ поділяються на підвиди:
- Не несуть ризик онкологічного захворювання або ж несуть малий рівень ризику. Найчастіше це відноситься до бородавок і передаються статевим шляхом загостреним кондиломам. Серед причин захворювання на рак шийки матки вони займають не більше 10%.
- Несуть малий рівень ризику. Призводять до виникнення раку шийки матки в 10-20% випадків зі ста.
- Високий рівень ризику. Практично завжди ВПЛ є першопричиною онкологічного захворювання. Є показником дисплазії, яка переросла в онкологію.
Більш ніж в 90% ракових пухлин шийки матки виявляють ДНК онкогенних типів ВПЛ 16 і 18.
Особливості харчування
При дисплазії шийки матки обов’язково потрібно скорегувати меню і ввести в свій звичний раціон продукти, які допоможуть впоратися з авітамінозом. Рекомендується також доповнити меню капустою і їжею, багатою фолієвою кислотою. Вітаміни повинні надходити в організм регулярно і в достатній кількості.
Рекомендується дотримання дієти, основу якої складають овочі і фрукти. Скоротити споживання вуглеводів і жирів. Як джерело тваринних білків рекомендується вживати нежирні сорти м’яса, риби, свинячу печінку. Важливо також відмовитися від газованих і спиртних напоїв, кави та тютюнопаління.
Терапія захворювання за допомогою трави чистотілу
Чистотіл – одне з рослин, цілющі якості якого доведені багаторічним досвідом його застосування. У його складі є більше 30 алкалоїдів. У плані цілющих якостей максимальну важливість має безпосередньо хелидонин. Він володіє ефектом, схожим з дією папаверину і морфіну. Необхідно взяти до уваги, що лікувальний сік отримують тільки з надземної частини чистотілу.
При лікуванні шийки матки CIN 1 можна робити тампони з відваром чистотілу або підмиватися. Всередину його не використовують. Для виготовлення відвару знадобиться столова ложка висохлої трави і 200 мілілітрів окропу. Рослину заливають водою і настоюють протягом хвилини.
Тампони можна змочити в маслі чистотілу. Для його виготовлення 2 столових ложки висохлої трави заливають гарячим соняшниковою олією і наполягають. Тампони просочують отриманою сумішшю і вводять у вагіну на період нічного сну. Терапію слід проходити протягом 14 днів.
Відвар чистотілу підійде для спринцювань при дисплазії шийки матки. Для того, щоб зробити лікарський засіб, знадобляться висохлі сировинні матеріали або зелень рослини, яку слід обстригти в період його цвітіння. Листя промивають, подрібнюють і укладають в літрову банку, наповнюючи її до середини. Потім банку заливають гарячою водою, прикривають кришкою і залишають охолоджуватися. Через зазначений час настій проціджують і використовують для спринцювання. У період однієї лікувальної операції необхідно витратити весь обсяг настою. Курс лікування триває протягом 2 тижнів. Спринцюватися необхідно двічі на день. Даний спосіб можна використовувати для ліквідації симптомів запалення, властивих для кольпіту, кандидозу та аднекситу.
Лікувальні результати використання відвару і настою чистотілу – це скорочення запалення, ліквідація бактерій і припинення свербіння. Але перед початком лікування необхідно запитати у лікаря про користь застосування даного народного засобу.
Категорично забороняється підмиватися в період гострої стадії запального процесу, а також менше, ніж через сім днів після викидня або аборту. Малий проміжок після пологів і виношування дитини вважаються протипоказаннями до проведення процедури.
Вплив на вагітність
В цілому для виношування дитини дисплазія небезпеки не представляє, проте гормональні сплески, які спостерігаються при вагітності, можуть спровокувати прогресування або ускладнення захворювання.
Крім того, негативний вплив на вагітність надаватимуть запальні та інфекційні процеси, які є частими супутниками дисплазії. Саме тому всі вагітні, у яких діагностували дисплазію, повинні бути під особливим і ретельним контролем у фахівця.
Що стосується природних пологів, то дисплазія може істотно їх ускладнити, тому рекомендується кесарів розтин.
ЗВЕРНІТЬ УВАГУ! Якщо дитина буде проходити по родових шляхах, він може заразитися від матері вірусом папіломи, що негативно позначиться на його здоров’ї згодом.
Ознаки
Приблизно у 10-15% жінок дисплазія може не виявити себе протягом тривалого періоду часу. Захворювання протікає латентно, жінка дізнається про його наявність після чергового походу до гінеколога. Явно виражені симптоми хвороби можуть бути виявлені самостійно лише в разі попутного інфікування статевих органів грибками і вірусами. У цьому випадку перші ознаки дисплазії будуть схожі з симптомами ендоцервіциту та кольпіту. Заражені жінки скаржаться на:
- свербіж і печіння в піхві;
- збільшення кількості виділень;
- неприємно пахнуть виділення з домішкою крові;
- виділення неприємного відтінку, що з’являються безпосередньо після статевого контакту.
Болі при дисплазії немає. Якщо імунна система жінки досить міцна, то перераховані ознаки дисплазії зникнуть без терапевтичного втручання.
Досить часто дисплазія розвивається на тлі гонореї, кондиломатозу і хламідіозу, що помітно полегшує завдання лікаря з її виявлення.
Проведення операції
При помірній дисплазії плоского епітелію, що протікає в запущеній формі, або якщо вона загрожує переходом у злоякісну пухлину, може бути призначена операція по видаленню матки. Показаннями для її проведення є:
- значна область поразки;
- перехід у злоякісну форму;
- неможливість усунути патологію іншими методами;
- наявність супутніх хвороб.
Для жінок репродуктивного віку такий варіант лікування застосовується дуже рідко, тільки при протіканні помірної важкої дисплазії. В основному лікарі намагаються зберегти репродуктивні функції.
Сучасні способи постановки діагнозу, лікування хвороби
Своєчасні методи щодо встановлення діагнозу дисплазії шийки матки помірного ступеня – головний метод профілактики раку. Лікування хвороби залежить від стадії розвитку. Лікування здійснюється за допомогою антиретровірусної терапії, лікувальних тампонів і ванночок. При появі дискомфорту самолікування припиняють. Краще звернутися до досвідченого гінеколога, пройти повне обстеження.
Медицина не стоїть на місці. Інноваційне обладнання дозволяє виявити хворобу на першій стадії. Нові методи усунення дисплазії абсолютно безболісні.
Коли лікування завершилося, пацієнтки перебувають на обліку фахівців з метою профілактики рецидивів. Мазок беруть двічі на рік.
Відгуки з різних джерел:
Олена, 40 років
Причиною дисплазії в моєму випадку послужила ерозія, що розвинулася після пологів. До лікаря не зверталася протягом декількох років, думала, все само пройде, але на черговому плановому огляді була поставлена перед фактом – або в подальшому мене чекає онкологія, або я погоджуюся на припікання. Процедура безболісна, але неприємна, весь час знаходишся в свідомості. Перетерпіла я її, і з тих пір про те, що таке дисплазія, забула.
Вікторія, 27 років
Чула численні позитивні відгуки про такий метод лікування, як вплив на дисплазію шийки матки рідким азотом.
Усунення запальних процесів
Для запобігання запальних ускладнень застосовуються протизапальні засоби на основі ібупрофену ( «Ібуклін», «Нурофен»). Також при наявності місцевих інфекційних захворювань можуть бути призначені антибіотики:
- «Доксициклін», що надає бактеріостатичну дію;
- «Метронідазол» – протимікробний препарат;
- «Тержинан» – комплексний антибіотик, має протимікробну і протизапальну дію;
- «Цефтріаксон» – бактерицидний засіб.
До чого призводить відсутність лікування
У деяких випадках організм жінки може самостійно боротися з вірусом папіломи, проте це спостерігається в менше, ніж в половині всіх випадків дисплазії шийки матки.
Якщо імунна система працює як належить, то через кілька місяців після діагностики недуги дисплазія може вилікуватися самостійно. Але майже у половини жінок з діагнозом «дисплазія» недуга стабілізується і залишається на 2 стадії на кілька років.
25% жінок, які страждають від дисплазії, без відповідного лікування спостерігають різні ускладнення недуги.
Це може бути безпліддя, сильні запальні або інфекційні процеси, і найстрашніше – прогресування захворювання в 3 стадію з подальшою трансформацією в злоякісний процес.
Лікування за допомогою рідкого азоту
Метод кріохірургії традиційний при лікуванні захворювання. Після його застосування з піхви виділяється багато слизу. Причина пов’язана з неможливістю усунення виключно уражених ділянок. У разі застосування холоду захоплюється уражена і здорова тканина. Однак подібне лікування м’якше в порівнянні зі скальпельним методом.
кріохірургія матки
Метод з використанням ножової конізації
Щоб видалити уражену ділянку або взяти матеріал для аналізу, проводиться метод ножової конізації. Ефективність методу полягає в тому, що потім не залишається обвуглених кутів на уражених ділянках. Ультразвуковий скальпель використовують для зменшення кровотечі. При великій площі ураження шийку зазвичай ампутують, зберігаючи дітородні органи.
Прогноз
У більшості випадків прогноз сприятливий, як уже говорилося вище, дисплазія шийки матки самостійно виліковується у 45% жінок. Але затягувати з лікуванням не варто, прогресуюча дисплазія може призвести до утворення передракових, а потім і ракових клітин, у жінок може розвинутися безпліддя. Якщо ж хвора дотримується всіх рекомендацій лікаря, то лікування має виключно позитивні результати.
Як лікувати шийку матки CIN 1?
Медикаментозне лікування при дисплазії шийки матки повинно бути комплексним і включати в себе застосування лікарських препаратів. Спільно з фармакологією можна вживати народні засоби, але тільки після консультації з фахівцем. Їх дія спрямована на перелічені нижче фактори.
Відновлення мікрофлори слизових оболонок
Для нормалізації мікробіоценозу піхви та знищення патогенних мікроорганізмів при дисплазії шийки матки ступеня CIN 1, 2 застосовуються «Малаві», а також вагінальні свічки:
- «Гексикон» – засіб, що надає антисептичну дію при інфекційно-запальних процесах;
- «Бетадин» – антисептичний засіб з дезинфікуючою дією;
- «Ацилакт» – надає антисептичну дію на патогенні бактерії;
- «Лактонорм», «Гінолакт» – знижують рівень дисбіотичного розладу;
- «Ливарол» – протигрибковий препарат, що володіє антисептичною дією, усуває дискомфорт і неприємні симптоми.
Для відновлення гормонального фону і збільшення вироблення естрогену призначаються біологічні добавки «Індінол Форте» та «Індол-3-карбінол».
Вітамінний комплекс
Для нейтралізації токсинів і підвищення стійкості до вірусів прописується комплекс вітамінів групи А, Е, вітаміни В1, В2 і В12, селен, а також фолієва і аскорбінова кислоти, які є необхідними елементами для швидкого відновлення тканин епітелію шийки.
Посилення загальної імунної системи
Для підвищення імунної відповіді і активної боротьби з вірусами і мікробами використовується курс імуностимуляторів та інтерферонів, що включає в себе такі препарати як:
- «Изопринозин» – противірусний препарат, що володіє імуномодулюючою дією;
- «Реаферон», «Віферон», «Іммунал» – стимулюють вироблення інтерферонів і надають протипухлинну дію;
- «Генферон-супозиторій», дія якого спрямована на посилення місцевого імунітету;
- «Продигиозан» – імуностимулятор, який має загоюючий ефект.
Дисплазія з точки зору лікаря
Шийка матки є кордоном між піхвою і власне маткою. Вона складається з 3 типів тканин:
- епітеліальної;
- м’язової;
- сполучної.
Особливістю її епітелію є те, що він неоднорідний за своєю будовою. Шийка матки є місцем зустрічі 2 видів покривного епітелію: циліндричного, клітини якого розташовані в один шар, мають прямокутну форму і вистилають порожнину матки і шийного каналу, і багатошарового плоского, характерного для піхви і представленого декількома рядами клітин сплющеної форми. І той, і інший епітелій розташовується на тонкій базальній мембрані, що складається з колагенових волокон і відіграє роль міцної основи та обмежувача.
Саме через таке складне будова шийки матки в цій зоні часто виникають різні патологічні процеси, пов’язані зі зміною характеристик клітин.
Самими основними з них є:
- Ерозія – це зміщення циліндричного епітелію в сторону піхви. Будова, функції, особливості росту клітин не порушуються. Через різницю умов в шийковому каналі і в піхві, циліндричні клітини пошкоджуються кислими продуктами життєдіяльності нормальної мікрофлори жіночих статевих шляхів, травмою під час статевого акту, утворюючи погано загоювані ранки – ерозію. Під час гінекологічного огляду на кріслі вона виглядає ділянкою соковитого червоного кольору на блідо-рожевому тлі.
- Рак шийки матки – це процес зміни будови, функцій клітин епітелію, які придбали здатність до необмеженого росту. Якщо розрослися клітини не вийшли за межі базальної мембрани, то говорять про «раку на місці» (CIS carcinoma in situ), він є початковою стадією розвитку злоякісних новоутворень будь-яких внутрішніх органів. Якщо ракова пухлина проросла базальну мембрану, то з медичної точки зору, мова йде про інвазивний рак.
- Дисплазія – це зміна будови багатошарового плоского епітелію, який покриває шийку матки, при цьому в ньому з’являються клітини з «ненормальною» формою ядра, багатоядерні, неправильна форма, втрачається анатомічне поділ на шари. Однак при цьому змінені клітини не мають здатності до необмеженого росту і не проникають за межі базальної мембрани. Циліндричний епітелій в зоні переходу на шийці матки залишається незмінним.
Сучасна медицина давно не використовує термін «дисплазія», замість нього і в діагнозі, і в науковій літературі можна зустріти наступне визначення: цервікальна інтраепітеліальна неоплазія (CIN, або ЦІН), що означає утворення нових не властивих даної тканини клітинних елементів шийного епітелію.
Клінічні прояви цервікальної неоплазії
Захворювання небезпечне відсутністю симптомів. У 10% від усіх хворих жінок відзначається прихований перебіг. Диспластичний процес, як і ерозія, не супроводжується больовими відчуттями, підвищенням температури і погіршенням загального самопочуття. Симптоми патології з’являються в більшості випадків при приєднанні будь-якої вторинної мікробної інфекції, що призводить до цервіцитів (запалення шийки матки), тріхомоніазу (запального процесу сечостатевої сфери, викликаного трихомонадами), кольпіту (запалення піхви) та до інших хвороб. У цьому випадку з’являються такі ознаки:
• свербіж і печіння в піхву;
• виділення з домішкою крові після спринцювань, застосування тампонів або статевого акту;
• зміна консистенції, кольору і запаху виділень: поява рясних густих неприємно пахнучих білій;
• дискомфорт при статевому акті.
При тяжкому ступені атипії можливі помірні тягнучі болі в області матки.
Хвороба часто протікає одночасно з генітальним герпесом, гострими кондиломами заднього проходу, вульви, піхви, а також з іншими хворобами, що передаються статевим шляхом.
При відсутності супутніх хвороб і супроводжуючої їх симптоматики цервікальна неоплазія може бути виявлена тільки під час гінекологічного обстеження.
Патогенез дисплазії шийки матки
Критичний фактор розвитку цервікальної інтраепітеліальної неоплазії – інфікування вірусом папіломи людини. У багатьох випадках цервікальна інтраепітеліальна неоплазія легкого ступеня відображає тимчасову реакцію організму на папіломавірусну інфекцію і без лікування зникає протягом півроку-року спостереження. При цервікальної інтраепітеліальної неоплазії помірного та тяжкого ступеня висока ймовірність вбудовування вірусу папіломи людини в клітинний геном. Інфіковані клітини починають продукувати вірусні білки E6 і E7, які продовжують життя клітини, зберігаючи її здатність до необмеженого поділу. Неминуче формуються на цьому тлі мутації клітин, які ведуть до формування передраку (дисплазії) і раку шийки матки, піхви та вульви.