Сифіліс носа – вроджений і набутий типи, лікування
Набутий тип інфекції
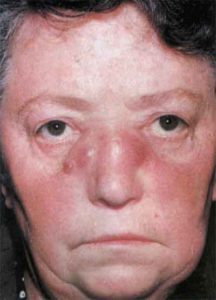
Фото сифілісу носа
Сифіліс порожнини носа діагностується досить рідко. Його відносять до варіантів екстрагенітальної локалізації інфекції.
Збудником сифілісу в даній частині особи є бліда трепонема. У багатьох випадках причина розвитку цієї хвороби – це всілякі види статевих контактів, а також недотримання заходів гігієни після їх здійснення.
Найчастіше уражається область носової перегородки, а саме її передня частина.
По завершенню інкубаційного періоду, якщо впровадження трепонеми сталося в цій частині особи, на ній формується важливий клінічний симптом сифілісу – твердий шанкр і наступний за ним лімфаденіт. У багатьох випадках типово ураження саме нижньощелепних лімфатичних вузлів.
Шанкр або первинна сифілома носа безболісна, нагадує невелику ерозію з щільним підставою і блискучою, гладкою поверхнею. Як правило, в даний час процес розвитку інфільтрату односторонній.
Набутий сифіліс області носа у вторинному періоді завжди проявляється тривалими катаральними явищами, утворенням загоюючих тріщин шкіри носа і слизової оболонки носової перегородки. Однак важливо зазначити, що ці прояви сифілісу діагностуються набагато рідше, на відміну від проявів первинної стадії хвороби і третинної стадії.
Поразка в третій період захворювання

Третинний сифіліс може розвинутися через два роки після моменту зараження. Однак найчастіше цей вид сифілісу діагностується через 4-5 років з моменту впровадження в організм людини блідої трепонеми.
Третинний сифіліс проявляється формуванням типового в цьому періоді інфільтрату – гуми. Гуми є щільними вузлами, які згуртовуються зі шкірою і кістковою тканиною, ростуть, виразкуються і довго не проходять, згодом залишаючи рубці.
Сифіліс області носа нерідко є улюбленою локалізацією гуми. На початковій стадії розвитку інфільтрату хворі скаржаться на головні болі, постійний нежить, нерідко формується припухлість в порожнині органу, почервоніння його слизової оболонки.
Коли настає розпад інфільтрату, з носової порожнини починають постійно витікати кров’янисті, брудно-сірі виділення з гнильним запахом.
В результаті важких руйнівних процесів у тканинах носової перегородки і перфорації твердого піднебіння виникають порушення прийому їжі, гугнявість.
Часто гуми, розташовуючись на носовій перегородці, викликають її перфорацію, повний розпад порожнини і формування так званого сідлоподібного носа, при якому його кінчик відтягується догори, а вся верхня частина западає.
У випадках западання нижньої частини носа формується лорнетний ніс. Це спостерігається, коли гуми локалізуються в районі слизової оболонки переходу хрящової частини в кісткову.
Важливим ознаком для діагностування сифілісу області носа вважається те, що під час розвитку інфільтрату і його розпаду пацієнти не скаржаться на біль.
Вроджений тип поразки

Фото наслідків сифілісу носа
Сифіліс області порожнини носа також може бути вродженим.
Діагностика цього виду сифілісу ґрунтується на виявленні ряду специфічних ознак, серед яких присутній сифілітичний риніт. У багатьох випадках він визначається вже при народженні дитини, проте іноді він проявляється лише в перші 4 тижні його життя.
Дана патологія характеризується звуженням просвіту носової порожнини і ходів, набряком слизової оболонки носа і подальшим утворенням типового інфільтрату у вигляді виразки. Дані прояви сифілісу поступово переходять на хрящ і кісткові структури. У зв’язку з утворенням набряку і інфільтрату в носовій порожнині дитина може дихати тільки через рот.
Всі ці зміни і порушення носа можуть закінчитися утворенням специфічних деформацій, які часто є симптомами пізнього вродженого сифілісу носа.
Всі деформації з боку носа нагадують прояви хвороби в періоді третинного сифілісу: руйнується перегородка носа, атрофується хрящ і розвивається лорнетовідний, баранячий або сідлоподібний ніс.
Незважаючи на всі прояви і типові стадії, сифіліс в області носа повинен підтверджуватися лабораторними дослідженнями, тобто вірна діагностика включає і зовнішні зміни з боку органу, і внутрішні порушення з боку крові.
Оголошена тривога!
Є сім основних ознак, виявивши які, не варто зволікати з візитом до лікаря.
- Сверблячка і печіння в інтимній зоні.
- Почервоніння в області статевих органів і заднього проходу, іноді – виразки, пухирці, прищики.
- Виділення зі статевих органів, неприємний запах.
- Часте, хворобливе сечовипускання.
- Збільшення лімфатичних вузлів, особливо в паховій області.
- У жінок – біль внизу живота, в піхву.
- Дискомфорт під час статевого акту.
Однак, наприклад, сифіліс або хламідіоз можуть проявитися через кілька тижнів після зараження, а іноді ЗПСШ можуть протікати приховано, переходячи в хронічну форму.
Температура при статевих інфекціях
У деяких випадках захворювання, що передаються статевим шляхом, супроводжуються сильним або незначним підвищенням температури, однак, з огляду на те, що воно може бути викликане безліччю причин, температура при статевих інфекціях легко знижується жарознижувальними засобами.
Таким чином, підвищення температури при ЗПСШ є одним з ознак того, що вам слід пройти обстеження.
Ознаки розладу психіки
астенічний синдром
Цей стан може супроводжувати будь-які розлади психіки та багато соматичних захворювань. Астенія виражається в слабкості, низькій працездатності, перепадах настрою, підвищеній чутливості. Людина легко починає плакати, миттєво дратується і втрачає самовладання. Нерідко астенії супроводжують порушення сну.
нав’язливі стани
У широкий спектр нав’язливостей входить безліч проявів: від постійних сумнівів, страхів, з якими людина не здатна впоратися, до нездоланного прагнення до чистоти або вчинення певних дій.
Під владою нав’язливого стану людина може по кілька разів повертатися додому, щоб перевірити, чи вимкнув він праску, газ, воду, чи закрив двері на ключ. Нав’язливий страх нещасного випадку може змушувати хворого виконувати певні ритуали, які, на переконання страждальця, можуть відвести біду. Якщо ви помічаєте, що ваш знайомий або родич годинами миє руки, став надмірно гидливим і все час боїться захворіти – це теж нав’язливість. Прагнення не наступати на тріщини на асфальті, стики плитки, уникнення певних видів транспорту чи людей в одязі певного кольору або виду – теж нав’язливий стан.
зміни настрою
Туга, пригніченість, прагнення до самозвинувачення, розмови про власну нікчемність або гріховність, про смерть теж можуть виявитися симптомами хвороби. Звертати увагу слід і на інші прояви неадекватності:
- Неприродне легковажність, безтурботність.
- Придуркуватість, не властива віком і характером.
- Ейфоричність, оптимізм, який не має під собою підстав.
- Метушливість, балакучість, нездатність концентруватися, сумбурне мислення.
- Завищена самооцінка.
- Прожектерство.
- Посилення сексуальності, згасання природної сором’язливості, нездатність стримувати сексуальні бажання.
Незвичайні відчуття: сенестопатії
У вас є привід для занепокоєння, якщо ваш близький починає скаржитися на появу незвичайних відчуттів в тілі. Вони можуть бути вкрай неприємними або просто дратівливими. Це відчуття здавлювання, печіння, ворушіння «чогось всередині», «шелестіння в голові». Іноді такі відчуття можуть бути наслідком цілком реальних соматичних хвороб, але нерідко сенестопатії свідчать про наявність іпохондричного синдрому.
іпохондрія
Виражається в маніакальному заклопотанні станом власного здоров’я. Обстеження і результати аналізів можуть говорити про відсутність захворювань, але хворий не вірить і вимагає нових обстежень і серйозного лікування. Людина говорить майже виключно про своє самопочуття, не вилазить з клінік і вимагає ставлення до себе, як до хворого. Іпохондрія нерідко йде рука об руку з депресією.
ілюзії
Не потрібно плутати ілюзії і галюцинації. Ілюзії змушують людину сприймати реальні об’єкти і явища в спотвореному вигляді, тоді як при галюцинаціях людина відчуває те, чого насправді не існує.
Приклади ілюзій:
- візерунок на шпалерах здається сплетінням змій або черв’яків;
- розміри предметів сприймаються в спотвореному вигляді;
- стукіт крапель дощу по підвіконню здається обережними кроками когось страшного;
- тіні дерев перетворюються в жахливих істот, які підповзають з страшними намірами тощо.
Галюцинації
Якщо сторонні можуть і не здогадуватися про наявність ілюзій, то схильність до галюцинацій може проявлятися більш помітно.
Галюцинації можуть зачіпати всі органи чуття, тобто бути зоровими, слуховими, тактильними, смаковими, нюховими та загальними, також можуть комбінуватися в будь-якому поєднанні. Хворому все, що він бачить, чує і відчуває, здається абсолютно реальним. Він може не вірити, що цього не відчувають, не чують, не бачать навколишні. Їх погляд він може сприймати як заговір, обман, знущання, дратуватися через те, що його не розуміють.
При слухових галюцинаціях людина чує різного роду шум, обривки слів або зв’язкові фрази. «Голоси» можуть давати команди або коментувати кожну дію хворого, сміятися над ним або обговорювати його думки.
Смакові і нюхові галюцинації часто викликають відчуття неприємної властивості: огидного смаку або запаху.
При тактильних галюцинаціях хворому здається, що його хтось кусає, чіпає, душить, що по ньому повзають комахи, що якісь істоти впроваджуються в його організм і там пересуваються або поїдають тіло зсередини.
Зовні схильність галюцинацій виражається в розмовах з невидимим співрозмовником, раптовому сміху або постійному напруженому прислухуванні до чогось. Хворий може весь час струшувати з себе щось, скрикувати, оглядати себе з заклопотаним виглядом або питати оточуючих, чи не бачать вони чогось на його тілі або в навколишньому просторі.
Маячня
Маячні стани нерідко супроводжують психози. Бред грунтується на помилкових судженнях, причому хворий наполегливо зберігає свою помилкову переконаність, навіть при наявності явних протиріч з реальністю. Маячні ідеї набувають надцінність, значимість, визначаючи всю поведінку.
Маячні розлади можуть виражатися в еротичній формі, у переконаності у своїй великій місії, походженні від знатного роду або інопланетян. Хворому може здаватися, що хтось намагається його вбити, отруїти, обікрасти або викрасти. Іноді розвитку маревного стану передує відчуття нереальності навколишнього світу або власної особистості.
Схильність до збирання або непомірна щедрість
Так, будь-який колекціонер може опинитися під підозрою. Особливо в тих випадках, коли збиральництво стає нав’язливою ідеєю, підпорядковуючи собі все життя людини. Це може виражатися в прагненні тягти в будинок речі, знайдені на смітниках, накопичувати продукти, не звертаючи уваги на терміни придатності, або підбирати безпритульних тварин в кількостях, що перевищують можливість забезпечити їм нормальний догляд і правильне утримання.
Прагнення роздавати все своє майно, непомірне марнотратство також можуть розцінюватися як підозрілий симптом. Особливо якщо людина раніше не відрізнялася щедрістю або альтруїзмом.
Десоціалізація
Є люди, нелюдські та нетовариські через свій характер. Це нормально і не повинно викликати підозри у шизофренії та інших психічних розладах. Але якщо природжений веселун, душа компанії, сім’янин і хороший друг раптом починає руйнувати соціальні зв’язки, стає відлюдником, проявляє холодність до тих, хто ще недавно був йому дорогим – це привід для занепокоєння про його психічне здоров’я.
Людина стає неохайною, перестає стежити за собою, в суспільстві може почати вести себе шокуюче – робити вчинки, які вважаються непристойними і неприпустимими.
Як вести себе у лікаря
Варто відзначити, що відвідування лікаря буде складатися з деяких моментів.
А саме:
- бесіди (обговорення проблеми);
- огляду;
- направлення на здачу аналізів.
Як проходить бесіда
Для того щоб поставити попередній діагноз, лікарю необхідно знати, на що скаржиться пацієнт.
Тому необхідно фахівцю розповісти:
- Які турбують симптоми (це може бути свербіж, біль, неприємні відчуття під час статевого акту, дивні виділення з неприємним запахом тощо).
- Коли з’явилися перші ознаки нездужань (бажано згадати після чого).
- Чи були незахищені статеві акти.
✚Слід пам’ятати, що немає сенсу приховувати основні причини дискомфортного стану. Будь-яка таємниця з боку пацієнта може ввести лікаря в оману, і він не зможе чітко уявити загальну картину захворювання.
Як проходить огляд
Якщо є підозри на сечостатеву інфекцію, тоді жінкам оглядають переддень піхви, шийку матки і отвір уретри. У чоловіків – зовнішній отвір уретри, головку пеніса, мошонку. У деяких випадках лікар може провести огляд передміхурової залози.
При підозрі на сифіліс уважно оглядаються не тільки статеві органи, але також анальний отвір, слизові оболонки рота, шкірні покриви тіла і голови.
Які аналізи необхідно здавати
Тільки спеціалізований лікар вирішує, які аналізи на ІПСШ необхідні для виявлення захворювання. Це може бути мазок з піхви, забір сперми, кров або сеча.
У разі, коли лікар підозрює у пацієнта наявність сифілісу, людині призначають серологічне дослідження крові, яка береться з вени. Якщо на слизових є ерозії або виразки, тоді проводиться дослідження в темному полі (темнопольна мікроскопія).
Маючи підозри на сечостатеві інфекції, буде взятий бактеріоскопічний мазок.
Зважаючи на те, що деякі збудники добре «ховаються», а деякі поєднуються між собою, лікар може призначити обстеження за допомогою культурного методу або ПЛР-аналізу.
У разі, коли збудник інфекції знаходиться в придатках яєчок у чоловіків, у передміхуровій залозі або в маткових трубах, не зайвим буде проведення імунологічного дослідження крові, а також імуноферментного аналізу, що дозволяє визначити антитіла різних класів проти збудників інфекцій, що передаються статевим шляхом (ІПСШ).
Лікування венеричних захворювань у порожнині рота
Лікування залежить від виду інфекції та області поразки. Лікування герпесу легкого ступеня полягає лише в призначенні місцевої терапії: знеболюючі препарати, що дозволяють зняти всі неприємні симптоми – біль, печіння, свербіж. Імунний захист цілком може сама впоратися з легким ступенем прояву вірусу. При середній та важкій формах прояву герпесу може бути рекомендоване лікування в стаціонарі з призначенням противірусних препаратів і симптоматичної терапії.
При складних формах перебігу захворювання складно обійтися без імуностимулюючої терапії, яка спрямована на зміцнення імунітету. При частих рецидивах захворювання лікарі призначають профілактичне лікування і складну імунотерапію.
Для лікування гонореї у порожнині рота зазвичай використовують антибіотики, останнім часом лікарі стурбовані появою штамів інфекції, які стійкі до деяких антибіотиків. Тому під час лікування лікарі можуть змінювати препарат. Для того щоб уникнути всіх можливих ускладнень та наслідків, необхідно ретельно дотримуватися всіх рекомендацій фахівців та приймати препарати відповідно до рекомендацій: не порушувати дозування і тривалість прийому.
Дослідження організму
Постановка діагнозу артеріальна гіпертонічна хвороба проходить після проведення безлічі аналізів. Дослідження можуть тривати кілька тижнів. Як ставлять діагноз – артеріальна гіпертонія, знають небагато. В першу чергу лікар звертає увагу на присутні симптоми та показники тиску. Спеціаліст діагностує хворобу остаточно після того, як:
- поставив діагноз і встановив її занедбаність;
- встановив фактор ризику виникнення ускладнень;
- встановив первинне або вторинне походження;
- провів дослідження організму на наявність так званих мішеней.
Аускультація серця (визначення розшифровується, як прослуховування) в обов’язковому порядку проводиться фахівцем при дослідженні організму. Лікар також повинен з’ясувати всю симптоматику, яка спостерігається у пацієнта. Йому також потрібно дізнатися, як давно хворого турбують ознаки серцево-судинного порушення.
При наявності основного захворювання, гіпертонія діагностується як вторинна. В такому випадку гіпертензія не виникає як самостійна патологія.
Для підтвердження гіпертензивного стану деяких ступенів лікар повинен дослідити організм повністю і з’ясувати, чи присутні органи-мішені. Щоб виявити порушення в нирках, пацієнту потрібно:
- здати випорожнення на аналіз;
- пройти ультразвукове дослідження;
- пройти ренографію.
При постановці діагнозу лікар обов’язково проводить дослідження можливих органів-мішеней.
Буде потрібно також обстежити серце. У хворого може бути присутнім збільшення лівого шлуночка. При гіпертензії в якості мішені також можуть виступати органи зору. У деяких випадках може статися крововилив у сітківку. Ретельному дослідженню піддається також щитовидна залоза.
Через пошкодження деяких внутрішніх органів у людини можуть виникати супутні хвороби. Його стан поступово погіршується. Спостерігається наявність таких ознак:
- різкі спазми в області голови;
- симптоми інтоксикації;
- збільшення деяких органів;
- порушення сну;
- запаморочення;
- непритомний стан.
ЕхоКГ – один з основних методів дослідження серця.
Присутній ризик виникнення гіпертонічного кризу. Без своєчасного лікування захворювання може обернутися істотними порушеннями і патологіями. Людина з наявністю органів-мішеней в обов’язковому порядку повинна здійснювати прийом лікарських препаратів.
Симптоми і стадії хвороби
Медиками протягом клінічної картини сифілісу відзначаються 3 етапи:
- первинний;
- вторинний;
- третинний.
Примітно, що перші два розвиваються у людини в тому випадку, коли вірус трепонеми проник в організм через порожнину носа, наприклад, за допомогою брудних пальців рук.
Також медиками сифіліс поділяється на 2 категорії: набутий та вроджений. Природжений тип передається через кров від інфікованої матері до дитини. Набутий сифіліс передається через особистий контакт з хворим або при користуванні спільними предметами. Набутий сифіліс найчастіше вражає вхід у носову порожнину і проявляється у вигляді висипки.
Розглянемо перебіг хвороби в залежності від стадії розвитку патологічного процесу.
первинна стадія
Первинна стадія характеризується появою невеликого вузлика, локалізованого біля входу в носову порожнину, на кінчику, крилах і спинці носа та на носовій перегородці.
Через 2-3 тижні проникнення в організм пацієнта вірусу у нього з’являється сифілітичний вузлик, який височить над поверхнею шкіри і не викликає у пацієнта больових відчуттів. Через кілька днів вузлик розсмоктується і покривається скоринкою жовтого кольору, а після цього на його місці утворюється ерозійне пляма червоного кольору з ущільненим підставою. Пляма наповнене серозною рідиною з великою кількістю бактеріальних клітин всередині. Через невеликий проміжок часу ерозія розпадається, а на її місці формується глибока виразка.
Також у людини запалюються потиличні і підщелепні лімфатичні вузли. При цьому больові відчуття при натисканні на них відсутні. При закритті освітою входу в ніс розвивається закладеність носа.
вторинна стадія
Вторинна стадія розвитку сифілісу характеризується доброякісним ураженням тканин і появою висипань. При ній у хворого розвивається катаральний нежить, і утворюються мокнучі тріщини біля носа. Людину постійно мучить нежить, у нього з’являється набряк, руйнуються перетинки. При даній стадії також уражається слизова оболонка рота. Тріщини на мові, губах і небі роблять процес прийому їжі болючим. Всі пошкодження в даному випадку можна усунути лише хірургічним шляхом.
У новонароджених вторинна стадія сифілісу носа характеризується появою нежиті, який довго не проходить. Також у них виникає характерне сопіння і утруднене носове дихання. У дітей з’являються сильні виділення з носа, які мають зелений колір, тягучу консистенцію і неприємний запах. У них утворюються коричневі скоринки при вході в носову порожнину, які ускладнюють доступ до кисню і призводять до формування глибоких ран, що кровоточать на крилах носа. Слизова оболонка при цій стадії потовщується, і утворюються інфільтрати, які вражають кісткові та хрящові тканини. Також дана стадія у дітей характеризується збільшенням шийних лімфатичних вузлів.
третинний сифіліс
Третинний назальний сифіліс розвивається у 5-7% хворих, які вчасно не проводили лікування перших стадій хвороби, або ж призначене лікування було невірним. При даній стадії у пацієнта виникають на твердому і м’якому небі гумозні інфільтрати, які руйнують кісткову і хрящову тканину носової порожнини. В результаті цього у людини виникає глибока виразка. Шкіра набуває червоного відтінку, ніс опухає і його спинка розширюється, м’які тканини біля носа також опухають.
Третинний сифіліс носа характеризується розвитком гнійного риніту з домішкою крові, порушенням носового дихання, руйнуванням хрящів носа та його деформацією. У хворого часто виникають носові кровотечі, з’являється неприємний запах з порожнини носа і відбувається відторгнення секвестрів. Пацієнта турбує часта задишка, біль у грудях і в серці, відчуття здавлювання даних областей. Також у нього з’являється загальна слабкість.
При важкій стадії розвитку захворювання у хворого розвивається сифілітичне западання носа. Часто пацієнти задають питання: «Чому виникає западання носа?» Це відбувається тоді, коли глибока виразка розташовується в області крил носа. Вона призводить до руйнування хрящів і тканин, їх рубцювання, звуження входу в ніс. При цьому порушується структура носової перегородки, вона повністю руйнується, і формується седловидна форма.
У тому випадку, якщо патоген локалізується на задній поверхні носової порожнини, то виникає руйнування твердого неба.
Типовими ознаками розвитку сифілісу носа є:
- одностороннє ураження шкірних покривів;
- швидкий розвиток запального процесу;
- поява пухлини в носовій перегородці;
- виникнення труднощів під час дихання і розвиток кисневого голодування;
- різке підвищення температури тіла до критичних позначок;
- поява загальної слабкості, часта нудота, блювота і порушення стільця.
Медики відзначають, що перехід хвороби в більш важку стадію обумовлений такими факторами:
- зараженням пацієнта пенсійного віку або дитини молодшого віку;
- відсутністю належного лікування або призначенням пацієнтові неправильних препаратів;
- наявністю несприятливих соціально-побутових умов;
- появою у пацієнта травм і розвитком важких хронічних захворювань;
- частою інтоксикацією організму алкогольними, наркотичними і важкими виробничими препаратами;
- зниженням діяльності імунної системи або тривалими хворобами, що викликають імунодефіцит. До них слід віднести малярію, туберкульоз, хронічні патології травної системи;
- наявністю важких фізичних, розумових і психологічних навантажень;
- неповноцінним і нераціональним харчуванням.
Особливості вродженого течії
Медики відзначають, що на ранніх стадіях вроджений сифіліс носа виявити практично неможливо. Це пов’язано з тим, що всі аналізи, які здає інфікована мати, є негативними. У новонароджених хворобу можна виявити лише на останній стадії її розвитку. Вона характеризується порушенням цілісності або повним руйнуванням у дитини верхніх зубів; інші зуби стають нерівними і загинаються всередину порожнини рота. Перші зуби у новонароджених з сифілісом уражаються карієсом, а також з’являються серйозні пошкодження в області ясен. Подальший розвиток дитини з сифілісом ускладнюється: він страждає від неврологічних розладів, у нього розвивається часткова або навіть повна глухота.
Симптоми ЗПСШ у жінок
Симптоми венеричних захворювань, що виникають у жінок, схожі лише на перший погляд. Така ознака, як виділення і висип, можуть відрізнятися кольором, консистенцією, локалізацією; підвищення температури – не завжди актуально, а збільшення лімфатичних вузлів – явище, властиве не кожній венеричній інфекції. Тому, щоб диференціювати патологію, враховується не один симптом, а комплекс таких.
Список ІПСШ інфекцій у жінок
Хламідіоз
Перші ознаки ЗПСШ у жінок спостерігаються через 1-4 тижні з моменту інфікування. У жінки з’являються гнійні виділення, сечовипускання стає болючим, неприємне відчуття поширюється на нижню частину живота, попереково-крижовий відділ спини. Звертає на себе увагу і той факт, що виникають кровотечі між менструаціями.
Якщо проігнорувати перераховані симптоми ЗПСШ у жінок і не почати лікування патології, велика ймовірність запалення фаллопієвих труб, шийки матки. Також хламідіоз негативно позначається на перебігу вагітності, створює додаткові труднощі в процесі родової діяльності. У новонародженого, мати якого хвора венеричним захворюванням, може розвинутися кон’юнктивіт, запалення носоглотки, легенів.
Трихомоніаз
Зміни в стані здоров’я стають помітними в період з 4 по 21-й день від моменту інфікування.
Протягом цього захворювання підтверджує, що не завжди перші ознаки венеричних захворювань у жінок виглядають у вигляді гнійних виділень з піхви. При трихомоніазі пацієнтка відзначає рясні виділення пінистої консистенції. Вони мають білий або жовтувато-зелений колір, супроводжуються різким запахом. У міру виділення секреція стикається з покровом статевих шляхів, чим викликає сильний свербіж, інтенсивне роздратування геніталій, біль – як в стані спокою, так і під час сечовипускання.
Жінка вважає за краще дотримуватися статевий спокій, оскільки близькість приносить дискомфорт через обширне запалення всередині органів статевої системи. Досить часто патологія протікає без виражених симптомів ІПСШ.
Важливо виявити порушення якомога раніше, оскільки серйозні ускладнення, які воно тягне за собою – ураження шийки і внутрішнього шару матки, фаллопієвих труб, яєчників, сечоводів, уретри. Поряд з такими захворюваннями, як цистит, ендометрит, може розвинутися критичний стан, обумовлений як перитоніт. Його ознаки – стабільно висока температура тіла, біль в очеревині, сепсис.
Мікоплазмоз
Захворювання розвивається стрімко. Перші симптоми ІПСШ у жінок виявляються вже через 3 дні після контакту з інфікованим партнером. У рідкісних клінічних випадках виявлення відбувається тільки через місяць. Звертає на себе увагу безперервний свербіж, дискомфорт в області зовнішніх і внутрішніх статевих органів. Сечовипускання доставляє нестерпний біль, виділення з урогенітального тракту – незначні, частіше – прозорі.
На відміну від чоловіків, у яких мікоплазмоз викликає проблеми з виробленням сперми, функціональна діяльність репродуктивних органів жінок не страждає, і основні проблеми зі здоров’ям зводяться до хронічного запалення статевих органів.
Сифіліс
Поширене венеричне захворювання, обумовлене проникненням в організм блідої спірохети. Перші ознаки ІПСШ у жінок помітні тільки через 3 тижні з моменту зараження (це мінімальний термін).
Виявити інфекцію досить просто: очевидні симптоми ЗПСШ у жінок зводяться до великого збільшення лімфатичних вузлів, появі розеол (червоних плям) і твердого шанкра. Загальний стан пацієнтки відбувається з різкими змінами – період ремісії може змінитися загостренням. У момент розвитку рожевих і червоних множинних плям на поверхні шкірного покриву, рівень температури тіла підвищується.
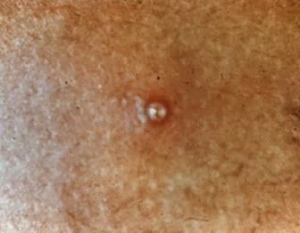
Твердий шанкр – це специфічне новоутворення, яскраво вказує на наявність сифілісу. Чітко окреслена ерозія з твердим дном має величину приблизно 1 см в діаметрі. Запальний елемент заживає самостійно, прискорити цей процес допоможе своєчасно розпочате лікування. Якщо збільшені лімфовузли розташовані поблизу твердого шанкра, вони абсолютно безболісні.
У числі інших проявів венеричної інфекції привертає увагу масивне випадання волосся. Якщо пацієнтка довгий час не звертається за медичною допомогою, відбувається велике ураження внутрішніх органів, що в 25% випадків призводить до летального результату.
Гонорея
Поширена інфекція. Без симптомів ЗПСШ у жінок ніколи не протікає: вже через тиждень (в середньому) після зараження з’являються характерні для гонореї виділення з піхви. Патологічні маси мають жовтий або трохи зеленуватий колір, вкрай неприємний гнійний запах. Через постійний контакт виділень зі слизовою оболонкою сечового міхура, розвивається цистит – запалення цього органа. Виділення сечі частішає, процес приносить хворобливість, виникають постійні тягнуть болі внизу живота, між менструаціями відбуваються додаткові кровотечі.
На тлі перерахованих ознак підвищується температура тіла, виникає загальне нездужання, проблеми зі станом шкіри, захворювання позначається і на стані волосся. Якщо тривалий час ігнорувати венеричну інфекцію, страждає селезінка, печінка. Імунна система знижує свої природні властивості.
Нерідко гонорею виявляють тільки тоді, коли звертаються до гінеколога або уролога – зі скаргами на гаданий цистит, аднексит або ендометрит. Гонорея має тенденцію залучати до основного патологічного осередку тканини анального отвору, матки, яєчників, фаллопієвих труб. Найсерйозніше ускладнення захворювання – безпліддя.
Можливі ризики
При наявності хвороби 3-1 ступеня (діагноз гіпертонія) лікар може встановлювати рівень певного ризику. Такий фактор свідчить про наявність уражень організму та ймовірності виникнення ускладнень. Найбільш серйозною вважається хвороба 3 ступеня, ризик 4. Уникнути ускладнень можна при своєчасній діагностиці. Розрізняють такі стадії ризику:
- перша;
- друга;
- третя;
- четверта.
Найбільш безпечною вважається ГБ 1 ризику. Така стадія повинна бути виявлена якомога раніше. В такому випадку гіпертонік зможе уникнути виникнення ускладнень. Діагностичний кабінет повинен бути відвіданий якомога раніше.
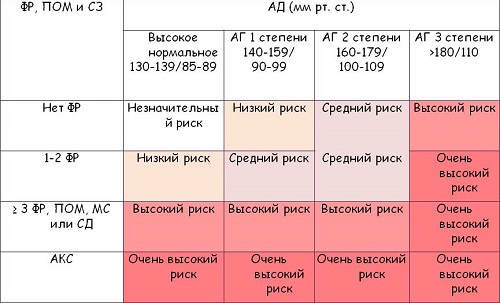
Стратифікація додаткового ризику при артеріальній гіпертензії
Багатьох цікавить чи можна самостійно виявити 1 ступінь ризику виникнення патологій при гіпертонічній хворобі. Існує безліч причин, за якими пацієнти нехтують відвідуванням медичного закладу. Діагноз у пацієнта артеріальна гіпертензія може бути запідозрений при наявності таких симптомів:
- біль в області головного мозку;
- відсутність апетиту;
- безпричинний блювотний рефлекс;
- порушення сну;
- порушення в кровообігу;
- прискорене серцебиття.
Наявність таких симптомів – вагомий привід для того, щоб була проведена діагностика артеріальної гіпертензії. Вони можуть свідчити про 1 ступінь ризику. Для запобігання розвитку 2 стадії немає необхідності вживати спеціальні лікарські засоби. Важливо дотримуватися одне головне правило – вести здоровий спосіб життя. Навіть при наявності двох-трьох симптомів можна припустити погіршення стану. Діагностика гіпертонії в домашніх умовах не ефективна. Вплив гіпертензії на організм досить велике.
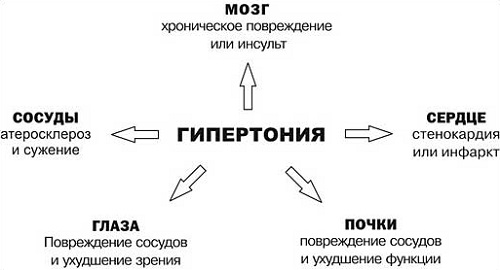
Якщо не лікувати артеріальну гіпертензію, рано чи пізно вона позначиться на стані всього організму
Хвороба на будь-якій стадії 2 ступеня ризику свідчить про наявність певних пошкоджень в організмі. Симптоматика, присутня на початковому етапі, стає хронічною. Хвороба 1-3 ступеня, ризик 2, стає причиною виникнення ускладнень:
- порушень в роботі органів зору;
- появи шумів в серці;
- змін в роботі правого шлуночка.
Хвороба 1, 3 і 2 ступеня, ризик 3, істотно впливає на організм пацієнта. У його тілі присутня величезна кількість порушень. Спостерігаються ушкодження внутрішніх органів. При захворюванні 4 ризику, воно може обернутися летальним результатом хворого.
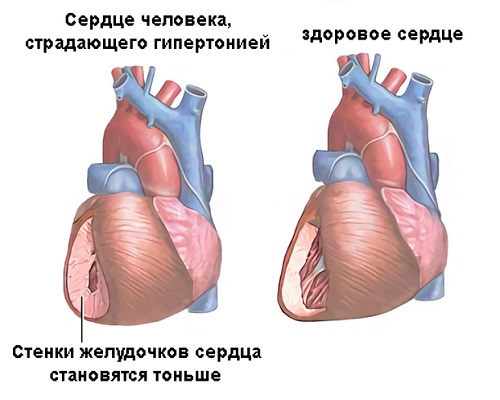
Щоб не допустити розвитку ускладнень на серце, важливо вчасно почати лікування.
Вимоги до здачі аналізів
Перед тим як прийти на здачу аналізів, необхідно виконати ряд правил, щоб результати не опинилися помилковими.
Варто дотримуватися наступних рекомендацій:
- Коли здається ПЛР або мазок з статевих органів, не можна ходити в туалет по маленькому за 2 години до процедури. Крім цього, не можна спринцюватися і підмиватися із застосуванням мила і різних інтим-гелів.
- У разі призначення спермограми, чоловікам слід відмовитися від статевих актів (на п’ять днів), які призводять до сім’явипорскування.
- Якщо проводиться метод дослідження ІФА, то заздалегідь до процедури ніяк готуватися не потрібно.
Первинна діагностика
Причин, за якими може виникнути гіпертонія, безліч. Саме тому хвороба присутня у багатьох людей. Діагностика та обґрунтування діагнозу вимагає великої кількості часу. Обстеження проходить в кілька етапів. Приклади формулювання діагнозу може розшифрувати лікар. Варто відзначити, що в деяких випадках підвищення тиску може спостерігатися у підлітків і дітей. В такому випадку гіпертензія супроводжує серйозні порушення. Програма діагностики повинна бути пройдена якомога раніше.
При першому зверненні до медичного закладу з підозрою на гіпертонію, пацієнту проводять первинний огляд.
Шкідливі звички і неправильне харчування – головні чинники ризику розвитку гіпертонічної хвороби.
Диференціальна (початкова) діагностика артеріальної гіпертензії включає в себе часте вимірювання тиску. Пацієнту рекомендують протягом декількох тижнів щодня фіксувати його рівень. Формулювання початкового діагнозу гіпертонічної хвороби відбувається на підставі:
- рівня тиску;
- періодичності підвищення показників;
- наявності симптоматики захворювання.
Обстеження тиску при гіпертонії має безліч особливостей. Саме від них залежить точність показників.
Для вимірювання тиску використовую як автоматичні, так і механічні тонометри.
Вимірювання рівня артеріального тиску повинно відбуватися тоді, коли пацієнт перебуває в стані спокою. За невеликий проміжок часу до вимірювання тиску пацієнтові необхідно відмовитися від:
- вживання спиртних напоїв;
- кави і чаю;
- куріння;
- вживання надмірної кількості води;
- надмірних фізичних навантажень.
Зняти показання тиску можна тільки сидячи або лежачи. Вимірювання артеріального тиску стоячи проводиться тільки в крайніх випадках. Величезну роль відіграє положення тіла. Найбільш точні результати вимірювання спостерігаються у того пацієнта, який знімає дані, дотримуючись основних рекомендацій. Хворий повинен спиратися спиною об спинку меблів. Нижні кінцівки повинні стійко стояти на підлозі. Небажано їх перехрещувати. Тонометр накладається на руку, звільнену від одягу і аксесуарів. Манжет накладають на рівні серця.
Тимчасове підвищення артеріального тиску можуть спровокувати ряд факторів.
Первинно діагностовану хворобу можна підтвердити за допомогою спеціальних досліджень і регулярного вимірювання рівня тиску. Показники двічі фіксуються на прийомі у лікаря. Потім вимірювання тиску проходить протягом декількох тижнів в домашніх умовах.
Чим лікуються венеричні захворювання
Лікування призначається залежно від виявленого недугу. Існує ряд препаратів, які вже традиційно прописуються при тих чи інших хворобах. Потрібно сказати, що якщо при сечостатевих інфекціях лікар може коригувати призначення, то при сифілісі – немає. Це захворювання лікують строго за наявними інструкціями.
Повертаючись до сечостатевих інфекцій, варто зазначити, що лікар обов’язково призначає необхідні антибіотики, імуномодулюючі препарати, гомеопатичні засоби і фізіотерапевтичні процедури.
Електрокардіограма
Багато пацієнтів замислюються про те, чи можна обійтися без біохімічного дослідження крові після проходження електрокардіограми. Така процедура дозволяє виявити порушення в роботі серця і збільшення лівого шлуночка, яке є вагомим симптомом гіпертензії. Електрокардіограма проводиться з використанням додаткового дослідження – доплерографії. Завдяки такій процедурі можна простежити за кровотоком, що проходить в венах і артеріях.
Без біохімічного дослідження крові пацієнту не обійтися. Він також відноситься до додаткового аналізу. Завдяки такому дослідженню можна встановити рівень холестерину в крові, який у кількості вище норми сприяє утворенню бляшок на стінках судин. Саме з цієї причини у людей часто виникає гіпертонія.
При обстеженні пацієнт в обов’язковому порядку відправляється на запис ЕКГ.
Розшифрувати результат самостійно без особливих знань не вийде. При вивченні кардіографічного малюнка лікар звертає увагу:
- на довжину площі одиниць;
- на амплітуду коливання зубців.
При наявності початкової стадії хвороби таке дослідження неефективне. Воно не фіксує жодних порушень. На кардіографічному малюнку відсутні відхилення від норми. Діагностика 1 стадії грунтується на вимірі тиску.
При наявності середньої тяжкості хвороби у пацієнта на кардіологічному малюнку можна зафіксувати зміни в одному з шлуночків серця. Може спостерігатися порушення серцевого ритму і кровообігу. Такі патології можуть бути зафіксовані і за допомогою інших аналізів.
Для визначення першого ступеня гіпертонії досить показників вимірювання тиску.
При наявності останньої стадії хвороби спостерігаються суттєві порушення на кардіограмі. Відзначається гіпертрофія лівого шлуночка і пошкодження кровообігу.
Електрокардіограма – одне з найбільш ефективних і точних досліджень при гіпертонії 2-3 ступеня. У людей із захворюванням спостерігається часте сердечне скорочення. Це є відхиленням від норми. Дослідження дозволяє оцінити роботу серця.
Перед тим, як пройти електрокардіограму, пацієнт повинен незначно підготуватися. Гіпертонік повинен прийти на дослідження без втоми і стресового стану. Перед процедурою потрібно виспатися і відмовитися від будь-яких фізичних навантажень. Організм повинен знаходитися в стані спокою. Не можна курити і пити напої з кофеїном.
Куди необхідно звертатися
Кожен житель України має можливість звернутися в спеціалізовані організації.
Такими є:
- муніципальні поліклініки (шкірно-венерологічні диспансери);
- комерційні центри;
- приватно практикуючі фахівці.
✚ Важно! Не варто тягнути зі зверненням до лікаря. Це дозволить швидше усунути недуга.
Куди звертатися, повинен вирішувати кожен самостійно. Бажаючи заощадити, можна відвідати поліклініку, що знаходиться за місцем проживання людини. В цьому випадку слід взяти страховий поліс. Маючи можливість заплатити за прийом, не зайвим буде звернутися в спеціалізований приватний центр або до приватних лікарів, а саме дерматовенеролога.
На основі чого ставиться діагноз
Остаточний діагноз може бути поставлений тільки після того, як лікар отримає результати аналізів пацієнта. У сукупності з оглядом він може не сумніватися в правильності наявного захворювання.
Крім назви збудника, в діагнозі зазвичай вказується і той орган сечостатевої системи, що був вражений. Останнім часом з точки зору юриспруденції деякі діагнози ставляться неправомірно. Однак це робиться для того, щоб пацієнтам було простіше розібратися у своїй проблемі. Наприклад, мікоплазмоз, уреаплазмоз, гарднерельоз – це ті захворювання, які можуть прописуватися в науково-популярній літературі, але ніяк не в медичній карті пацієнта або в листі його діагнозу.
Симптоми гонореї в порожнині рота
Гонорея – венеричне захворювання, яке провокується гонококками. Для гонореї характерне ураження статевих органів і сечовидільної системи. У порожнині рота гонорея зазвичай вражає глотку і називається «глотковою гонореєю». Симптоми на статевих органах починають проявлятися через 3-7 днів після зараження, а в порожнині рота вони з’являються дещо пізніше. У число останніх входять:
- виразки в ротовій порожнині, іноді вони безболісні;
- уражається червона облямівка губ, що нагадує герпесні поразки;
- запалення глотки, хворобливе і утруднене ковтання;
- стрептококове запалення горла;
- білуваті і жовті виділення.


