УЗД простати у чоловіків: що це і для чого робити ультразвукову анатомію, що показує трансабдоминальное дослідження передміхурової залози, а також фото-матеріали
УЗД простати: що це таке?
Трансабдомінальне УЗД простати – це сучасний неінвазивний метод діагностики захворювань органів малого таза і черевної порожнини. У медицині трансабдомінальне УЗД простати – це один з найбільш точних методів, що дозволяють виявити патології простати у чоловіків.
За допомогою спеціального датчика лікар може оцінити величину простати, подивитися її контури і консистенцію, виявити новоутворення, а також наявність запального процесу.
Процедура проводиться швидко, безболісно і не доставляє дискомфорту. Крім того, ультразвукове дослідження через черевну стінку вважається абсолютно безпечним для організму, на відміну, наприклад, від впливу випромінювання під час рентгенівського знімка.
Показання
Для чого роблять трансабдомінальне УЗД простати?
Основними показаннями для проведення у чоловіків трансабдомінального УЗД простати можуть стати:
- відчуття болю і утруднення при сечовипусканні;
- нетримання сечі;
- прискорені позиви до сечовипускання, які нерідко супроводжуються дискомфортом, болем та відчуттям неповного спорожнення сечового міхура;
- біль в спині (крижовій області), промежини і внизу живота;
- прискорене сім’явиверження під час статевого акту;
- зниження потенції;
- дискомфорт під час спорожнення кишечника;
- печіння в області промежини і уретрі.
Показанням для проведення ультразвукової анатомії простати може також стати збільшення розмірів залози (на що може звернути лікар під час огляду методом пальпації), погані результати лабораторних досліджень, а також у якості підготовки до оперативних втручань.
Що може виявити?
Що показує УЗД простати?
Проведення такої діагностики допомагає лікареві розпізнати такі чоловічі захворювання:
- Аденома простати.
- Гострий і хронічний prostatitis.
- Рак простати. Це особливо важливо, адже за статистикою ризик раку з віком зростає, а захворювання це протягом тривалого часу може протікати абсолютно безсимптомно.
- Кісти залози, які часто розвиваються на тлі простатиту. Ультразвукове дослідження простати дозволяє не тільки виявити наявність і розташування кісти, а й оцінити її розміри.
Підготовка
Підготовка до УЗД простати у чоловіків не складна:
- Пацієнту необхідно прийти на дослідження з наповненим сечовим міхуром. Перед УЗД простати (за 1-1,5 години) потрібно випити 0,5-1 літра прохолодної кип’яченої води.
- Не можна мочитися до процедури.
- Занадто багато рідини теж не варто пити. Пацієнт повинен відчувати легкі позиви, щоб виключити дискомфорт до процедури і під час її проведення.
- На УЗД простати рекомендується взяти з собою серветки, чистий рушник і шкарпетки.
Техніка проведення
Як зробити УЗД простати?
Процедура проводиться швидко і не займає, як правило, більше 10-15 хвилин:
- під час діагностики пацієнт знаходиться в горизонтальному положенні (як під час проведення УЗД черевної порожнини);
- низ живота необхідно звільнити від одягу;
- лікар наносить на низ живота спеціальний гель і починає водити спеціальним датчиком по поверхні тіла;
- під час дослідження лікар оглядає органи черевної порожнини, фіксує необхідні свідчення, а в кінці складає висновок.
Під час процедури пацієнт не відчуває ніяких неприємних відчуттів, на відміну від трансабдомінального дослідження, яке здійснюється через черевну стінку. Трансректальне УЗД простати передбачає введення спеціального датчика в пряму кишку.
Хоча багато пацієнтів намагаються уникати цієї процедури, вона вважається найбільш достовірною і точною. Передміхурова залоза стикається своєю стінкою з прямою кишкою, тому лікар може оглянути органи найбільш ретельно.
Відрізняється і спосіб підготовки до цього дослідження. Як правило, пацієнтів просять дотримуватися легкої дієти напередодні візиту до лікаря і зробити вранці очисну клізму. Якщо пацієнт користується ректальними свічками або мазями, напередодні процедури УЗД простати їх скасовують.
Показники норми і патології
Під час проведення УЗД фіксуються необхідні показники:
- Лікар оцінює розміри залози. У нормі вони повинні бути до 2,5-3 см в довжину і 4 см в ширину. Значне перевищення цих показників (особливо у чоловіків після 35-40 років) вказує на патологію і відхилення від норми.
- Користуючись спеціальною формулою, лікар визначає обсяг простати. У нормі він не повинен перевищувати 24-26 см.
- Потім вираховується маса. Нормальним показником вважається 17-18 грам.
- Крім основних параметрів лікар визначає зовнішній вигляд і форму передміхурової залози. Вона повинна бути симетричною, нагадуючи за формою плід каштана. Контури мають бути чіткими і добре проглядатися.
- Про відхилення можуть говорити підвищення або зниження ехогенності органу, а також ознаки закупорки проток.
Зазначені параметри можуть незначно відрізнятися у пацієнтів. Організм у всіх індивідуальний, тому це може не говорити про патологію.
Підготовка до обстеження
Спеціальних вказівок про те, як правильно підготуватися до обстеження простати, не виділено. Однак лікарі дають ряд рекомендацій, дотримання яких дозволить отримати найбільш достовірні результати. По-перше, рекомендується звільнити кишечник, наприклад, за допомогою очисної клізми або ректальних свічок. По-друге, за годину до процедури необхідно випити не менше 1,5 літра води, оскільки УЗД проводиться тільки при наповненому сечовому міхурі. При цьому ходити в туалет раніше діагностики не рекомендується.
Фахівці рекомендують деякий час до діагностики дотримуватися спеціального раціону – обмежити кількість продуктів, вживання яких може спровокувати активний метеоризм. Зокрема, рекомендується прибрати на деякий час з раціону боби, свіжі овочі і фрукти, молочні продукти, солодощі і кофеїн. А ось вживання нежирного м’яса і риби, рису і гречки, кисломолочних продуктів і великої кількості рідини заохочується. Таке невелике утримання сприятиме безпроблемному обстеженню і комфорту пацієнта під час діагностики.
Приходити на діагностику краще на голодний шлунок, особливо якщо УЗД проходить вранці. Якщо ж діагностика призначена в післяобідній час, то дозволяється легко поснідати.
Якщо пацієнт нещодавно переніс операцію або в даний час проходить лікування і вживає лікарські препарати, а також проходить мануальну терапію, варто повідомити лікаря. Він аналізує результати аналізів та УЗД.
Методика проведення
Існують 2 методики сканування:
- трансректальна;
- трансабдомінальна.
Трансректальне УЗД (ТРУЗІ)
Найбільш точне дослідження, при якому датчик апарату вводиться на максимально близьку до простати відстань – в пряму кишку. Пацієнта укладають на лівий бік на кушетку з приведеними до живота колінами. На датчик апарату у вигляді невеликого стрижня надівається стерильний презерватив, наноситься змазує гель, після чого він обережно вводиться в пряму кишку.
Датчик невеликого розміру, не перевищує довжину вказівного пальця, тому не викликає ніяких неприємних відчуттів. Перед проведенням процедури обов’язковим є дослідження прямої кишки – пальцеве, огляд ректальним дзеркалом, щоб уникнути перешкод для УЗД (звуження просвіту, наявність тромбозу гемороїдальних вен, виразок, поліпів, пухлин, парапроктиту).
За введеним датчиком з апарату направляються ультразвукові хвилі, які відображаються одними тканинами та поглинаються іншими. Відбиті хвилі уловлюються датчиком, надходять в цифровий аналізатор апарату і, відповідно до закладених програмами, проводиться їх аналіз із зазначенням усіх параметрів та зображенням на екрані, а також робляться знімки. Сканери нового покоління дозволяють зробити відеозапис дослідження.
Підготовчі заходи
Підготовка до ТРУЗІ передміхурової залози не представляє складнощів. Все, що потрібно, – це дотримуватися рекомендацій лікаря, щоб процедура була ефективною. Перше, що може вимагатися, – це дотримання простої дієти, покликаної купірувати утворення газів у кишечнику. Набір виключених за пару днів до процедури продуктів визначається індивідуально, але часто це:
- свіжа або солона капуста;
- різні бобові;
- чорний хліб;
- свіжі фрукти;
- алкогольні напої;
- будь-яка газована вода.
Дослідження проводиться на голодний шлунок, тому доведеться відмовитися від вживання їжі в день проведення процедури. Останній прийом їжі краще провести напередодні ввечері, приблизно о 6-7. Перебуваючи вдома, пацієнт повинен особливо уважно проконтролювати дотримання цього правила. Снідати перед ТРУЗІ, звичайно ж, теж не можна. Після вечері для поліпшення ефекту процедури можна вжити кілька таблеток активованого вугілля.
Обов’язково перед процедурою провести очисну клізму. Завдяки цьому з кишечника віддаляться всі зайві речовини, лікарю ніщо не завадить оцінити стан органу. Підготуватися таким чином можна як самостійно, так і за допомогою лікаря або медичної сестри.
Щоб ефективність процедури була максимальною, сечовий міхур повинен бути повним. Пити рекомендується найпростішу воду незадовго до дослідження. Потрібно бути готовим до того, що випити доведеться 3-4 склянки води, а потім стримувати позиви сходити до туалету до тих пір, поки дослідження не буде закінчено.
ТРУЗІ, зроблений без вживання води перед маніпуляцією, не вважається достовірним.
Ехогенності
Один з найважливіших параметрів УЗД. Визначає інтенсивність відбиття звукових хвиль. Суть у тому, що об’єкти, які мають різну щільність, на моніторі апарату будуть відображатися різним кольором. Наприклад, м’язова тканина фібро-мускулярної зони простати має високу щільність, тому на екрані вона матиме білий колір. Рідина, як речовина з низькою щільністю, на моніторі показана чорним. Саме тому УЗД покаже вміст кісти або абсцесу як чорну пляму.
Передміхурова залоза, неоднорідна по своєму морфологічному будові, тому дуже часто ехогенність описується по зонам:
- Фібро-мускулярна зона (м’язова і сполучна тканини).
- Залозиста частина простати: центральна, периферійна, транзиторні зони.
Якщо ехогенність в нормі, то цей параметр буде мати наступну характеристику:
- «Звичайна», «середня», «дрібнозернистий»,
Якщо діагностується, наприклад, гострий простатит, то в протоколі, швидше за все, будуть слова:
- «Гіпоехогенне», «низька ехогенність», «дифузне (осередкове) зниження ехогенності.
При фіброзі і хронічному простатиті ехогенність підвищена, тому в характеристиці буде стояти:
Як роблять обстеження у чоловіків
На шкіру мошонки наноситься гель, зігрітий до 37 градусів. Датчик УЗД переміщається від однієї сторони на іншу, а сканограма яєчок відображається на моніторі. Якщо призначено дослідження з допплерографією судин, то його лікар проводить в положенні стоячи, лежачи і після затримки дихання з напруженням.
УЗД простати через пряму кишку є максимально інформативним, але його не рекомендується використовувати при виражених анальних тріщинах, загостренні гемороїдальної хвороби і нетриманні сечі. Процедура проходить в положенні лежачи. Введення датчика в анус на 5 см викликає дискомфорт, але больові відчуття при відсутності запалення мінімальні.
Якщо в ході УЗД передбачена біопсія тканин передміхурової залози, то місцево застосовується знеболюючий засіб. При абдомінальному (стандартному поверхневому) дослідженні гель наноситься на низ живота, і датчик переміщують в зоні проекції простати.
Недоліки та переваги методу
Як вже говорилося вище, найчастіше лікар призначає метод трансректального УЗД, оскільки у зовнішнього типу є недоліки. Після проведення процедури можна отримати тільки такі дані внутрішнього органу:
- форма;
- розмір;
- симетричність;
- обсяг залози;
- місце розташування.
Цей метод заснований на скануванні внутрішніх органів, але через низьку чутливість складно виявити захворювання на ранній стадії. До переваг цього методу відносяться такі особливості:
- таке обстеження дозволяє побачити всі необхідні параметри для діагностики захворювань простати;
- цей метод один з доступних і його ціна не така висока в порівнянні з іншими способами діагностики;
- завдяки такому обстеженню можна перевірити стан багатьох внутрішніх органів чоловіка;
- процедура не завдає шкоди людині, для її проведення не потрібно робити надрізи, проколи.
Ще однією перевагою цієї процедури можна назвати її тривалість. Також однією з позитивних сторін вважається мінімальна підготовка до дослідження.
Крім того, ця процедура є безпечною для людини, оскільки вона не піддає його випромінюванню. Для проведення дослідження використовуються частоти від 3,5 до 7,5 МГц, чого достатньо для виявлення патологій.
Онкологічні процеси в яєчку
Рак яєчка зустрічається відносно рідко, і в 95% випадків це герміногенні пухлини (в 50-60% семінома). Залежно від гістологічного типу виглядає картина: гомогенна або негомогенна структура.
Патологічні новоутворення частіше діагностують у правому яєчку. Білатеральні пухлини (з обох сторін) виявляються в 1-3% випадків.
Пухлина на УЗД виглядає як утворення неправильної форми, іноді складається з декількох новоутворень, з неоднорідною структурою. Розміри хворого яєчка більше норми, присутня реактивна водянка.
Якщо є підозра на рак яєчка, то в обов’язковому порядку досліджують заочеревинного простору і регіонарні лімфатичні вузли для виключення або підтвердження процесів метастазування.
Обов’язкове виконання біопсії освіти.
Для чого потрібно знати будову простати і сім’яних пухирців
Вивчаючи будову простати, ви повинні знати, що в органі присутні три види клітин, зокрема головні клітини, базальні і ендокринні клітини, причому кожна з них несе свою функцію, яка важлива для нормальної роботи передміхурової залози. Залози простати розташовуються у оболонки сечовипускального каналу, навколо сполучної тканини сечівника і навколо основної частини органу. Знати будову передміхурової залози вкрай важливо не тільки для чоловіка, але й для мами хлопчика, адже тільки уважне ставлення матусі до сина дозволить на ранній стадії визначити будь-які відхилення від норми в цьому питанні. Слід знати не тільки будову простати, але і будову насінних бульбашок, адже їх роль у нормальному та повноцінному житті чоловіка вкрай важлива. До речі, основне завдання насіннєвих пухирців полягає у виробництві секрету, в якому сперматозоїди чоловіка активно «живуть» і насичуються фруктозою, що є «харчуванням» для сперматозоїдів. Цей орган розташовується ззаду сечового міхура і має форму зігнутої трубки, яка повинна бути певних розмірів. Так, у нормі розмір насіннєвих пухирців становить в довжину близько п’яти сантиметрів і в діаметрі близько чотирьох міліметрів.
Якщо розміри збільшені, то лікар може діагностувати захворювання серед чоловіків, яке може сильно зашкодити здоров’ю і зіпсувати якість життя. Насінні бульбашки мають три оболонки, кожна з яких відіграє важливу роль у нормальному функціонуванні даного органу, тому чоловік також повинен знати інформацію з цього питання, щоб мати можливість контролювати стан свого здоров’я, адже насінні бульбашки складаються із слизової оболонки, м’язової оболонки і адвентиційної.

Нормальна будова даного органу, а також нормальне функціонування передміхурової залози є свідченням здоров’я чоловіка, але переконатися в цьому можна тільки після здачі певних аналізів і вивчення їх результатів досвідченим лікарем. Функція передміхурової залози полягає у виробленні спеціального кислого середовища, яка розріджує сперматозоїди і робить їх більш рухливими. Це сприятливо впливає не тільки на здоров’я чоловіка, але і на можливість запліднення жіночої яйцеклітини. Вплив передміхурової залози на благополуччя представника сильної половини людства є вкрай важливим, тому в першу чергу лікар-уролог обстежує саме цей орган малого таза максимально «детально».
Звичайно, якщо ми говоримо про молодого і активного чоловіка, то, швидше за все, функціонування передміхурової залози правильне і в межах норми. З віком якість «роботи» цього органу погіршується, що негативно впливає на здоров’я представника сильної половини людства. Якщо мова йде про чоловіка старше 55-60 років, то клітини простати поступово атрофуються, а на їх місці з’являються нарости солей і каменів. Проте, якщо проводити профілактичні заходи, то цих наслідків можна уникнути. Важливо, що профілактика дозволить чоловікові в будь-якому віці бути не тільки здоровим, але й активним, в тому числі й у особистих відносинах. Під профілактикою в даному випадку маються на увазі різноманітні методи і способи, такі як ведення здорового способу життя, регулярні заняття спортом, пробіжки або активне проведення часу та інше. Не можна не згадати про масаж простати, який може виконувати як медичний спеціаліст, так і сам чоловік у домашніх умовах. Будова передміхурової залози дозволяє без особливих труднощів виконувати масаж самостійно, що дозволить уникнути складнощів і заощадити гроші.
Одним з найбільш поширених захворювань передміхурової залози є простатит, який яскраво виражається у симптомах, тому визначити початок хвороби не складно. Не слід займатися самолікуванням, адже в такій ситуації можна «заглушити» симптоми, але не вилікуватися від захворювання. Без точного діагнозу будь-яке лікування може бути не тільки неефективним, але й небезпечним. Це пов’язано з тим, що симптоматика простатиту схожа з симптоматикою інших чоловічих захворювань, тому лишити точний діагноз може тільки досвідчений лікар після вивчення результатів аналізів.
Поставивши діагноз, лікар підбере для чоловіка найбільш ефективний курс лікування, який дасть бажаний результат стосовно здоров’я в мінімальний термін, що дозволить представнику сильної половини людства повернутися до повноцінної життєдіяльності. При простатиті також можна використовувати народні засоби лікування, але тільки після консультації з лікарем, який допоможе вибрати найбільш результативний курс народної медицини. Відмінним засобом профілактики простатиту є масаж, який можна використовувати і в процесі лікування цього захворювання.
Масаж проводиться через анальний отвір, причому масажні дії можуть здійснюватися пальцем або спеціальним масажером. Рекомендується виконувати масаж регулярно, а точніше — щодня. Процес масажування повинен тривати близько п’яти хвилин, саме тому такий спосіб профілактики може підійти навіть для чоловіка, у якого дуже мало вільного часу через активну життєдіяльність. Якщо з будь-яких причин чоловік не може самостійно масажувати простату, то слід звернутися до медичного фахівця, який має навички і практичний досвід у цій сфері діяльності, і який виконає завдання на високому професійному рівні.
Методи лікування везикуліту
Схеми терапії везикуліту можуть відрізнятися. Все залежить від форми перебігу хвороби. Якщо відзначається гостре перебіг, хворому необхідний постільний режим. Раціон в цей період повинен бути щадним, ні в якому разі не можна допускати запорів.
• Усунення больових відчуттів і запальних явищ. Для цього призначають анальгетики (Диклофенак, Анальгін) і спазмолітики (Папаверин, Но-шпа). Якщо болі виражені дуже сильно, можуть призначити наркотичні препарати (омнопон, Промедол).
• Зменшення сексуальної активності чоловіка. З цією метою застосовують розчин броміду натрію.
• Усунення інфекції. Як антимікробних препаратів використовують сульфаніламіди, похідні нитрофурану та фторхінолони.
• Ванни на травах (сидячі). Оптимальна температура води – близько 40 градусів. Тривалість процедури – не більше 20 хв. Повторювати бажано три рази на день.
• Аплікації парафіну.
• Прикладання до промежини грілки.
Якщо скупчився гній, підвищується ймовірність серйозних ускладнень – гнійний процес може поширитися по малому тазу або черевній порожнині. Тому доводиться вдаватися до операції – розтину через промежину.
При дотриманні пацієнтом всіх приписів лікаря шанси на повне одужання високі. Але іноді гостре запалення дає ускладнення. У хворих з двостороннім процесом може порушитися репродуктивна функція.
При легкому перебігу хронічного процесу терапію починають консервативними методами.
Лікування проходить амбулаторно.
Для успішного одужання необхідна правильно підібрана схема застосування антимікробних препаратів. Дозування і тривалість лікування визначає тільки лікар.
Для посилення ефекту терапії хворому додатково призначають імуномодулятори (такі як левомізол, Віферон).
Якщо має місце тривалий гнійний процес, показане ін’єкційне введення антибіотиків або оперативне втручання. Іноді навіть доводиться вдаватися до радикального методу – везикулоектомії. Хворого поміщають у стаціонар, де він повинен дотримуватися режиму, що виключає фізичні навантаження, і отримувати щадне харчування.
Плюси і мінуси дослідження
УЗД простати трансабдомінальним способом найчастіше призначають в якості скринінгового дослідження.
Важливо! Цей метод діагностики дозволяє встановити, що у пацієнта порушена робота простати.
Але поставити точний діагноз не завжди вдається.
Мінуси
Хоча цей вид дослідження загальнодоступний, він має свої недоліки:
- Можливості точної діагностики обмежені через розташування залози.
- УЗД трансабдомінальним способом буває неможливо зробити повним чоловікам через наявність жирової складки на животі.
- Можна визначити тільки такі параметри, як розмір, обсяг, форма, локалізація простати.
- Виявити патології на ранній стадії також не завжди виходить через низьку чутливість сканування.
Коротко про «друге чоловіче серце»
Щоб зрозуміти, як робиться УЗД простати, потрібно трохи розібратися в анатомії залози. Простата – невелика за обсягом, непарна залоза зовнішньої секреції. Залежно від габаритів чоловіки, її вага становить від 25 до 55 грамів. За структурою орган складається з м’язової і залозистої тканини. Простата включає три частини: ідентичні праву і ліву частини, що складаються з 30-50 часток, і передню частину, де розташовані сім’явивідні протоки і сечовипускальний канал.
Орган служить для вироблення секрету, що містить імуноглобуліни, ферменти, вітаміни та кислоти. Ця речовина є основою сперми. Повноцінно функціонувати передміхурова залоза починає до повноліття юнаки. Спад працездатності, як правило, спостерігається у віці 50+. Над залозою знаходиться ще один важливий орган чоловічого здоров’я – насінні бульбашки або везикули. Вони забезпечують захист сперматозоїдів, беруть участь у процесі виробництва насінної рідини та утилізації її залишків.
Насінні бульбашки
– в продукції суттєвої частини насінної рідини (до 75% від обсягу еякулята);
– в накопиченні компонентів насінної рідини до моменту сім’явипорскування (сперматозоїдів у насінних бульбашках, як правило, немає, а основне вмістилище сперматозоїдів – ампули сім’явиносних проток);
– в участі у механізмі сім’явиверження (в момент сім’явиверження вміст сім’яних пухирців і сім’явиносних проток надходить в сечовипускальний канал, де змішується з секретом простати і виводиться назовні).
Зазвичай захворювання везикуліт розвивається у пацієнтів з хронічним простатитом. Але також досить часто таке захворювання розвивається у чоловіків, які страждають захворюваннями сечостатевої системи (уретрит, орхіт, епідидиміт та ін.). Однак бувають випадки, коли причиною виникнення везикуліту є загальне інфекційне захворювання, таке як грип або ангіна.
До причин, що викликають запалення насінних бульбашок, можна віднести деякі чинники:
тривале перебування в сидячому положенні та малорухливий спосіб життя,
неправильне харчування, яке призводить до частих запорів,
переохолодження організму, і як наслідок — пригнічення імунної системи,
тривале статеве утримання, а також надмірна статева активність.
Якщо везикуліт розвинувся внаслідок ускладнень хвороб сечостатевої системи, це означає, що інфекція в насінні бульбашки потрапила через сім’явивідний проток. В інших випадках інфекція може потрапити в насінні бульбашки гематогенним шляхом (через кров).
Запальні захворювання насіннєвих пухирців поділяють на гострий везикуліт і хронічний.
болі в паховій області,
болі в області прямої кишки,
внизу живота з одного або двох сторін.
Виникаючі хворобливі відчуття при виверженні often супроводжуються домішками крові. При підозрі на везикуліт проводять необхідні аналізи. При цьому в сечі та рідини насіннєвих пухирців виявляється велика кількість лейкоцитів і еритроцитів. Далі проводять ультразвукове дослідження, яке показує збільшення насінних бульбашок.
Лікування гострого везикуліту
Лікування гострого везикуліту починають з призначення антибіотиків широкого спектру дії, болезаспокійливих препаратів, іноді призначають послаблюючі.
У деяких випадках везикуліт може ускладнитися, коли насінні бульбашки повністю заповнюються гноєм і розтягуються. При цьому необхідне оперативне втручання. Операція полягає в пунктируванні насіннєвих пухирців, видаленні гною, після чого вводиться дренажна трубка, щоб гній не накопичувався.
Скарги при хронічному везикуліт підрозділяються на загальні та місцеві симптоми.
До загальних симптомів відноситься слабкість, підвищена стомлюваність, регулярне підвищення температури тіла до 37°C.
До місцевих симптомів відносяться болі над лобком або в промежині, що віддають у пахові області, крижі або поперек. Біль посилюється при наповненому сечовому міхурі та при дефекації. Під час дефекації можуть з’являтися виділення з уретри. Еякуляція стає болючою, в спермі з’являється кров. Всі ці прояви можуть бути виражені незначно або відсутні.
При відсутності лікування запальний процес може прогресувати — температура тіла підвищується до 38-39°C, болі та всі інші прояви захворювання різко посилюються. Далі, при відсутності лікування, може розвинутися нагноєння насінних пухирців, і допомогти хворому можна буде тільки операцією. Інший варіант — хронічне запалення насінних бульбашок пошириться на придатки яєчка, викличе двосторонній хронічний епідидиміт, що може ускладнитися закупорочною формою безпліддя.
Діагностика грунтується, перш за все, на даних ректального пальцевого дослідження. Воно проводиться в позі хворого, який присів навпочіпки на табуреті або стільці. Лікар також присідає, спершись правим ліктьовим суглобом об коліно. Нормальні насінні бульбашки зазвичай не промацуються. Якщо вони запалені, то над передміхуровою залозою вдається промацати веретеноподібні хворобливі утворення. У секреті насіннєвого бульбашки при везикуліт можливе виявлення желеподібної маси (сперма, гній, кров). У нормі в секреті насіннєвого бульбашки лейкоцити відсутні або містяться в кількості не більше 3-4 у полі зору. При везикуліт визначаються лейкоцити у великій кількості, еритроцити, бактерії, патологічні форми сперміїв.
Везікулографія (контрастне дослідження насінної бульбашки) є традиційним методом діагностики захворювань бульбашок. Однак характерних для неспецифічного запалення везікулограм не існує. Проводять її лише для диференціальної діагностики з туберкульозом і саркомою насіннєвих пухирців. Метод є інвазивним, тобто пов’язаним з розрізом, і його проведення, по суті, є діагностичною операцією.
На відміну від везікулографії, ультразвукове дослідження абсолютно неінвазивне і нешкідливе. Зазвичай воно проводиться із застосуванням ректальних датчиків. На ультразвукових сканограммах виявляються збільшені і деформовані насінні бульбашки.
Лікування полягає в усуненні основного захворювання (хронічного простатиту) та усуненні чинників, що сприяють розвитку захворювання. Намагайтеся не переохолоджуватися, при запорах користуйтеся проносними засобами, при сидячій роботі обов’язково влаштовуйте собі паузи активного відпочинку, ведіть регулярне статеве життя без тривалих періодів утримання і без надмірностей, лікуйте наявні хронічні захворювання і просто живіть здоровим, повноцінним, радісним життям.
При пухлинах насінного бульбашки на ранніх стадіях симптоматика не виражена. Можливо, єдиними характерними ознаками захворювання можуть бути гемоспермія і хворобливі відчуття в глибині малого тазу, пов’язані з обструкцією екскреторних і сім’явивідних шляхів. В інших проявах клінічна картина схожа на прояви пухлини передміхурової залози.
Суттєвою ознакою пухлин насінного бульбашки є збільшення і ущільнення передміхурової залози та насінних бульбашок при ректальному дослідженні в положенні хворого сидячи навпочіпки. Велике значення має аналіз секрету передміхурової залози і насінних бульбашок, одержуваних окремо, а також дослідження еякуляту. При цитологічному аналізі секрету, отриманого при ректальному дослідженні, можуть бути виявлені комплекси злоякісних клітин. Трансректальне ультразвукове дослідження передміхурової залози та насінних бульбашок є дуже цінним методом, що дозволяє запідозрити пухлину на ранній стадії і виявити поширеність процесу. Рентгенівська комп’ютерна томографія, пункційна трансперинеальна везікулографія та генітографія необхідні при визначенні поширеності процесу і диференціальної діагностики з поширеними запальними захворюваннями, обструктивними станами та їх ускладненнями. Трансперинеальна біопсія передміхурової залози та насінних бульбашок під трансректальним ультразвуковим контролем дозволяє підтвердити діагноз морфологічно.
Диференціальна діагностика з туберкульозним процесом, гострим і хронічним везикулитом, абсцесом і емпієм насінного бульбашки, як і з пухлинами передміхурової залози, проводиться в першу чергу.
При лікуванні пухлин насінного бульбашки використовується такий же підхід, як і при хірургічних втручаннях при раку передміхурової залози. Виконують розширені операції простатовезікулоектомії з навколишньою клітковиною та регіонарними шляхами лімфатичного відтоку.
При злоякісних пухлинах насінних пухирців прогноз несприятливий, що пов’язано з виявленням пухлинного ураження, як правило, на пізній стадії.
Насінні бульбашки є парним органом, що знаходиться у чоловіків у порожнині малого таза зверху передміхурової залози, зовні від ампули сім’явивідної протоки та збоку і ззаду від підстави сечового міхура.
Вони виробляють рідину, що є одним із компонентів складу сперми.
У житті чоловіка вони грають важливу роль. У разі збільшення розмірів фахівець діагностує захворювання, яке може завдати значної шкоди здоров’ю чоловіка.
Методи діагностики органу
УЗД – ефективний метод діагностики розміру передміхурової залози
Існує кілька методів діагностики передміхурової залози. До основних відносяться:
- УЗД – призначається досить часто, оскільки дає найбільш достовірний результат. У розшифровці вказані всі параметри органу (довжина, товщина, ширина, обсяг, межі та структура залози). Також є опис сусідніх тканин. Перевіряти простату краще за допомогою ректального датчика.
- МРТ або комп’ютерна томографія – використовуються в рідкісних випадках. Призначають після трансректального УЗД.
- Пальцеве дослідження – вказує на приблизні розміри передміхурової залози, її норму або патологічні процеси.
- Простатографія. Метод полягає у введенні контрастної речовини, яка на зображенні сприяє фарбуванню органів таза. Особливо точною дану діагностику є при визначенні наявності кісти, каменів, новоутворень.
Пальцеве дослідження зазвичай проводять при планових оглядах. Метод полягає в тому, що фахівець перевіряє передміхурову залозу, обмацуючи пальцем, який вводить ректально. Якщо спостерігаються патологічні зміни, тоді призначають інші методи діагностики. Крім того, показаннями для досліджень передміхурової залози вважаються наступні скарги пацієнта:
- Хворобливість в мошонці, нижньої частини живота.
- Статева дисфункція.
- Порушення сечовипускання.
Якщо захворювання виявлено на ранніх стадіях, його лікувати легше. При цьому можна запобігти різним небажаним ускладненням і своєчасно діагностувати онкологію. Ось чому важливі проходження медичних оглядів та консультація фахівця при симптомах хвороб простати.
Хід процедури
Як така підготовка не потрібна. Попередньо лікуючий лікар опитує пацієнта, переглядає історію хвороби, пальпує зону занепокоєння.
Дослідження проводиться за наступною схемою:
- Хворий роздягається нижче пояса.
- Лягає на кушетку.
- На поверхню шкірного покриву наноситься гель. Це необхідно для кращого ковзання приладу та запобігання проникнення повітря.
- Якщо чоловік відчуває болюче прояв, вводиться знеболювання.
- Недоброякісні утворення бувають односторонніми. Тому лікар спочатку візуалізує одне яєчко, потім друге.
- Оцінюються параметри та будова сім’яників. Збільшення розміру органів свідчить про наявність запального процесу. Зменшення говорить про фіброз або недорозвиток.
- Розглядається кожне яєчко у всіх проекціях: поздовжній, поперечній, косому розрізі.
- За допомогою доплера оцінюється функціонування судин.
- Результати вносяться в протокол дослідження.
- Висновок видається пацієнту.
За допомогою УЗД досліджується будова репродуктивних органів. Оцінка стану дозволяє виявити патологічні процеси, що проходять всередині.
Розшифровка УЗД яєчок: норми і відхилення
Діагност проводить обстеження і дає свій висновок. Розшифровує кожен показник лікар.
Норма показує:
- Чіткість країв.
- Паренхіма органу однорідного складу.
- Розмір кожного сім’яника дорівнює 25 куб. см.
- Обсяг рідини повинен становити до 2 мл.
- У верхній частині насінники видніється тільки головка – тіло і хвіст знаходяться в нижній частині.
- Канатик розташовується над придатком.
- Доросла людина має середню ехогенність.
Дослідження надає можливість детально вивчити захворювання на самих ранніх стадіях розвитку і своєчасно почати усунення проблеми. Будь-які відхилення в ту чи іншу сторону вважаються патологією.
Всі стани діляться на види:
- наявність пухлин;
- інші утворення;
- аномальне будова;
- запальні процеси;
- патологічні явища.
Виявлені утворення неоднорідної структури, неправильної форми доводять наявність пухлин. Контури, як правило, розмиті. Діагност застосовує допплер і виявляє, що новоутворення забезпечується кров’ю. Цей факт сигналізує про наявність недоброякісного процесу. Щоб підтвердити діагноз, проводиться біопсія. Результати її допоможуть визначити характер пухлини: добрий чи ні.
До інших утворень відносяться водянка та кістка. Про наявність першої говорить скупчення рідини, що перевищує норму. Кіста візуалізується у вигляді чорної плями з рівними краями.
Аномальне будова може означати відсутність одного або обох яєчок, неопущення. У разі ненормального розташування, воно залишиться в паху.
Серед запальних явищ виділяється орхіт. На УЗД видно збільшена насіннєва заліза неоднорідної структури з розпливчастими контурами. Також діагност встановлює епідидиміт. Коли придатки запалені, вони виглядають неоднорідними, темними і великими.
Якщо в ході діагностики виявлено будь-яку патологію, пацієнту необхідно пам’ятати, що кінцевий вердикт ще не винесений. Лікуючий лікар, щоб встановити точний діагноз, після розшифровки ультразвукового дослідження призначає здачу аналізів. І тільки зібравши всі результати, призначає курс лікування хвороби.
Можливі ускладнення везикулита
Важким ускладненням захворювання є нагноєння пухирців, відоме під назвою емпієма. Це ускладнення має яскраво виражену симптоматику. В області паху і крижів виникають сильні больові відчуття.
Спостерігається різкий підйом температури. Хворий відчуває слабкість, його морозить. У такому випадку показана невідкладна госпіталізація для проведення операції. Зволікати з лікуванням не можна, інакше процес почне поширюватися далі, аж до розвитку сепсису.
А це вже загрожує смертельним результатом.
Ще одним ускладненням везикулита є безпліддя. При тривалому запаленні бульбашки можуть усохнути і більше не виконувати свою функцію. У такому випадку втрата фертильності стане незворотною.
Також запалення насінних бульбашок призводить до проблем в інтимному житті. У чоловіка можуть виникнути проблеми з ерекцією та знизитися якість оргазму.
Розмір передміхурової залози: норма і відхилення
Нормальний розмір простати у чоловіка залежить від індивідуальних особливостей та віку.
Простата зовні схожа на волоський горіх – плоскою і округлої форми. При відсутності патологій передміхурової залози її розміри мають такі норми:
- Від 1 см 5 мм до 2 см 3 мм – товщина залози.
- Нормальною довжиною є показник від двох з половиною до чотирьох з половиною сантиметрів.
- Ширина простати при нормальному функціонуванні становить не менше 2,2 і не більше 4 сантиметрів.
Можна сказати, що при нормальному функціонуванні передміхурової залози її ширина майже однакова.
Максимально допустимими межами вважаються такі показники при діагностиці простати:
- Довжина – 4 см 5 мм;
- Товщина – 2 см 5 мм;
- Ширина – 4 см.
Нижні межі норми розмірів залози є:
- Довжина – 2 см 5 мм;
- Товщина – 1 см 5 мм;
- Ширина – 2 см 2 мм.
Більше інформації про передміхурову залозу можна дізнатися з відео:
Ультразвукове дослідження показує обсяг органу в тривимірному вимірюванні. Нормальним показником вважається межа від 18 до 27 сантиметрів кубічних. Оскільки розмір залежить також від віку, то 21,6 мл є нормою для сорокарічних чоловіків, 24,2 мл – для шістдесятирічних.
Для визначення норми обсягу органу використовують спеціальну формулу: 0,13 помножити на вік і додати 16,4.
Отриманий результат вказує на норму простати у чоловіків певного віку. Також достовірною формулою, призначеною для встановлення ваги залози, є множення обсягу на 1,05.
абсцес
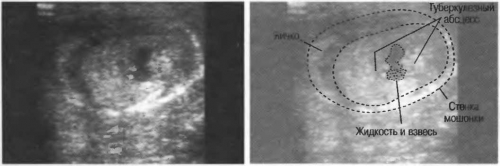
Абсцес яєчка виглядає як локалізоване утворення, з рівними контурами, має іншу ехогенність, ніж кісти і пухлини яєчка.
УЗ-діагностика дозволяє оцінити поширеність процесу і визначити тактику лікування: консервативне чи хірургічне.
результати
У нормі передміхурова залоза має наступні розміри: поперечний – 4-4,5 см, поздовжній – 3,5-4 см, передньозадній – 2-2,7 см. Незначні відхилення від цих розмірів не є показниками патології в разі відсутності видимих аномалій. Природна форма простати – трикутна, з увігнутою задньою поверхнею, утворює междолеву борозну. При нормальному розвитку залози її тканини відрізняються однорідністю, порожнини і судинні зміни відсутні.
За результатами діагностичного обстеження передміхурової залози у пацієнта можуть бути виявлені наступні проблеми:
- Кіста передміхурової залози.
- Простатит в гострій або хронічній стадії.
- Аденома простати.
- Гіпертрофія.
- Злоякісні новоутворення.
- Рубці.
- Абсцеси і запалення.
- Простатит.
Однак варто розуміти, що лікар не може поставити діагноз лише за результатами трансабдомінальної діагностики, оскільки для цього необхідні комплексні дані. Щоб затвердити конкретний діагноз, фахівець повинен проаналізувати результати аналізів або направити на повторні, провести огляд і вислухати скарги пацієнта. Наприклад, якщо фахівець виявляє наявність утворення, він повинен оцінити, наскільки воно злоякісне. Це можна визначити за допомогою гістологічної експертизи. Тільки після комплексного обстеження може бути призначено будь-яке лікування.
васкуляризация
Ця характеристика визначається допплерографією (один з режимів ультразвуку) і потрібна для оцінки кровотоку передміхурової залози. Оцінюється: симетричність кровотоку, діаметр основних судин, напрямок руху крові, гіллястість кровоносної системи в межах залози. За результатами дослідження може призначатися біопсія областей, де процеси ангіогенезу (утворення нових кровоносних судин) протікають особливо інтенсивно. Це один з найнадійніших методів діагностики раку простати на ранній стадії, тому допплерографію повинен проходити кожен чоловік старше 40 років.
Норма: судинний малюнок не змінений, васкуляризація звичайна.
Діаметр судин:
- Центральна зона … не більше 1,4 мм
- Периферична зона … не більше 1,2 мм


