Відшарування плаценти на ранніх і пізніх термінах, відшарування нормально распложенной плаценти: симптоми, діагностика, лікування
Плацента: поняття та її важливість
Орган, що виникає під час вагітності в матці і зв’язує матір і плід, зв’язується плацентою (дитячим місцем). Його значення дуже велике. Орган відповідає за біологічні процеси, завдяки яким малюк нормально розвивається в животику. Саме від плаценти залежить життя дитини. Відхилення, патології, пов’язані з нею, можуть призвести до його загибелі.
Можна виділити наступні функції плаценти:
- газообмін. Малюк в утробі матері потребує кисню: він потрапляє в кров плода з материнської крові через плаценту. Через неї також передається вуглекислий газ від дитини до матері. Невелика відшарування плаценти може порушити газообмін;
- поживну і видільну. Для нормального розвитку малюка потрібні вітаміни, корисні речовини, вода. Все це він отримує за допомогою плаценти. Через неї ж видаляються продукти життєдіяльності;
- гормональну. Плаценту можна порівняти з ендокринною залозою. У ній виробляються дуже важливі гормони (хоріонічний гонадотропін, плацентарний лактоген, пролактин, прогестерон та ін.), без яких нормальний перебіг вагітності неможливий;
- захисну. Плацента забезпечує плоду імунологічний захист. Антитіла матері, що проходять через дитяче місце, оберігають малюка від різних захворювань.
Відшарування плаценти: що це, як виглядає і відбувається?
Відшарування плаценти – це її відділення (часткове або повне) від слизової оболонки матки. При цьому між дитячим місцем і стінкою матки накопичується кров, яка відштовхує плаценту. Плацента не повинна відходити під час вагітності. Її відділення від матки має відбуватися в третьому пологовому періоді. Однак бувають випадки, коли плацента відходить передчасно.
Чим загрожує відшарування плаценти під час пологів? Даний процес небезпечний для малюка, так як може позбавити його кисню і корисних речовин.
Причини передчасного відшарування нормально розташованої плаценти
З передчасним відходженням плаценти стикаються жінки в 0,4-1,4% випадків. Воно може виникнути як під час вагітності, так і під час пологів в першому або другому періоді. Чому відбувається відшарування плаценти? Причини цього процесу різні.
Відділення дитячого місця може бути викликано порушеннями в судинній системі. Капіляри матки і плаценти можуть стати більш крихкими і ламкими. Через це можливе порушення прохідності крові. Подібні зміни в жіночому організмі можуть виникнути при гестозі. Також вони спостерігаються при наявності деяких захворювань: серцево-судинної патології, гіпертонічної хвороби, хвороби нирок, ожиріння, цукрового діабету та ін.
Загроза відшарування плаценти може виходити від запальних, дегенеративних та інших патологічних процесів, що протікають у дитячому місці і матці. Порушення можуть спостерігатися при міомах матки, вадах її розвитку, переношуванні.
До передчасного відходження плаценти привертають шкідливі звички: надмірне вживання напоїв, що містять алкоголь, пристрасть до сигарет, наркотиків. Ситуація може погіршитися при анемії (недокрів’ї, зниженні числа еритроцитів, низькому гемоглобіні).
Найчастіше симптоми відшарування плаценти на ранніх термінах вагітності або більш пізніх спостерігаються у жінок, для яких майбутні пологи не перші. Причина цього криється в зміні слизової оболонки матки.
Найбільш рідко зустрічаються випадки відшарування плаценти через аутоімунних станів, при яких в жіночому організмі до власних клітин виробляються антитіла. Це може спостерігатися при такій хворобі, як червоний вовчак.
Алергія до медикаментозної терапії – ще одна з причин відшарування плаценти на пізніх термінах або ранніх. Зазвичай у вагітних жінок виникає алергічна реакція при переливанні донорської крові та її компонентів, введенні білкових розчинів.
До ускладнень може призвести травма живота, отримана при падінні, ударі або в аварії. Відшарування плаценти можуть також сприяти різкі зміни артеріального тиску, що виникають при стресах і інших нервово-психічних впливах.
Симптоми відшарування плаценти
На ранніх термінах вагітності і на пізніх термінах симптоми відшарування плаценти можуть бути наступними:
- кровотеча;
- напруга матки і біль при відшаруванні плаценти;
- порушення серцевої діяльності у малюка.
Кровотеча може бути зовнішнім (видимим), внутрішнім (прихованим) або змішаним. Зовнішня кровотеча легко помітити, так як з піхви з’являються при відшаруванні плаценти коричневі виділення. Воно спостерігається при відшаруванні країв плаценти. Якщо ж дитяче місце від’єднати від матки в центрі, а країв залишилися прикріпленими до її стінки, то кровотеча в такому випадку буде називатися внутрішнім. Рідина буде накопичуватися між маткою і плацентою.
При відшаруванні дитячого місця відчувається напруга матки. При її пальпації відчувається біль. Вона може бути тупою, прістуобразною. Іноді біль віддає в області стегна і лона, а також у поперекову область. Найбільш сильно вона відчувається при внутрішній кровотечі.
У плода при передчасному відшаруванні плаценти може бути порушення серцевої діяльності. Його стан залежить від об’єму крові, який втратила жінка, і від розмірів відшарування плаценти. Ознаки внутрішньоутробного страждання починають проявлятися при відшаруванні 1/4 площі плаценти. Якщо відходить 1/3 її частина, то дитина починає відчувати важку кисневу недостатність. Його смерть настає при відшаруванні 1/3-1/2 частини плаценти.
Відшарування плаценти в різні терміни вагітності
Відділення дитячого місця від матки проявляється по-різному в залежності від терміну вагітності. Досить часто лікарі стикаються з передчасним відшаруванням плаценти в першому триместрі. При своєчасній постановці діагнозу і правильному лікуванні можна уникнути страшних наслідків. Вагітність може далі тривати, а виділення будуть відсутні. В майбутньому втрачена площа зіткнення плаценти зі стінкою матки може бути компенсована за рахунок зростання плаценти (її збільшена площа).
Відшарування плаценти в другому триместрі властиві такі ознаки, як високий м’язовий тонус і напруга. Дії медичних працівників перебувають у прямій залежності від терміну вагітності. Наприклад, плацента може продовжувати рости до середини другого триместру і компенсувати втрачену раніше площу.
Найбільш небезпечно відділення дитячого місця в третій триместр, адже всі її компенсаторні можливості повністю вичерпані, і вона вже не може рости. Ознаки відшарування плаценти на пізніх термінах типові: наявність болю в животі, напруженість і болючість матки, кровотеча, страждання плода.
Єдиний вихід – проведення розродження. Однак варто зазначити, що якщо площа відшарування не велика, кровотечі немає і процес не прогресує, то можна доносити дитину до покладеного природою терміну, перебуваючи при цьому в стаціонарі під пильним наглядом лікаря.
Передчасне відшарування плаценти під час пологів – досить поширене явище. В ідеалі це має статися на третьому етапі даного природного процесу. Однак буває і таке, що відшарування відбувається на першому або другому етапі. У такій ситуації лікарі або виконують стимуляцію пологів, або починають операцію кесаревого розтину.
Діагностика передчасного відшарування плаценти
При наявності яскраво виражених симптомів з’ясувати, що відшаровується плацента, абсолютно не складно. Якщо ж симптоми проявляються не в повній мірі, наприклад, відсутній больовий фактор, не спостерігається зовнішня кровотеча, то діагноз ставлять, виключаючи наявність інших хвороб, які можуть викликати подібні симптоми. Допомагає в діагностуванні відшарування плаценти УЗД. Завдяки йому можна визначити площу плаценти, яка відійшла від стінки матки, розміри ретроплацентарної гематоми.
При обстеженні може бути поставлений один з трьох можливих діагнозів відходження дитячого місця:
- не прогресуюча часткова;
- прогресуюча часткова;
- тотальна.
Плацента може частково відійти від стінки матки на невеликій ділянці. У таких ситуаціях досить часто закупорюються пошкоджені кровоносні судини. Кровотеча зупиняється, і подальшого відшарування не відбувається. Вагітність може протікати абсолютно без будь-яких ускладнень, а дитина народиться здоровою.
Прогресуюча часткова відшарування плаценти становить небезпеку для плода. Розміри гематоми збільшуються. Якщо від стінки матки відійде велика частина плаценти, то плід загине. У такій ситуації дуже сильно страждає і сама жінка, яка виношує дитину, адже вона втрачає великий обсяг крові. Крововтрата може призвести до геморагічного шоку. Справитися з таким становищем можна завдяки терміновому розродженню.
Може спостерігатися і тотальна (повна) відшарування дитячого місця. Це відбувається в дуже рідкісних випадках. Плід практично відразу ж гине, так як припиняється газообмін між ним і матір’ю.
Наслідки
На ранніх термінах патологія викликає викидень. Передчасне відшарування «дитячого місця» – основна причина мертвонародження в третьому триместрі.
Наслідки патологічного процесу:
- гіпоксія плода;
- неврологічні порушення;
- затримка в розвитку дитини та ін.
Ознаки відшарування
Диференціюють 3 ступеня патології:
- Легка форма практично не проявляється характерною симптоматикою і виявляється лише при ультразвуковому обстеженні.
- Середня форма супроводжується хворобливими відчуттями в зоні малого тазу, а також незначними виділеннями крові.
- Важка форма діагностується при розпиральній болю в зоні живота, запамороченнях до непритомного стану, різкої слабкості.

При сильному відшаруванні можливе підвищене потовиділення, тахікардія, задишка, падіння артеріального тиску, а також зниження температури тіла, відзначається виражене кровотеча.
Маткова кровотеча супроводжує 4 випадки з 5-ти при відшаруванні плаценти на ранніх термінах. Інтенсивність кровотечі прямо залежить від площі змін, згортання крові і місця відшарування.
Наприклад, при патології центральної частини плаценти кров буде накопичуватися за отделившимся ділянкою.
Це найбільш небезпечний випадок, так як внутрішня кровотеча не проявляється зовнішніми ознаками, проте в порожнині матки розвивається ретроплацентарна гематома. Тому зовнішня кровотеча не завжди є обов’язковою ознакою.
Хворобливість проявляється практично завжди. Зазвичай біль має тупий або нападоподібний характер і може віддавати в промежину, поясницю, стегно.
Хворобливі відчуття спостерігаються і при пальпації матки. Найбільш яскравий симптом при внутрішній кровотечі, що провокує розтягнення м’язових маткових тканин.
Лікарські дії при відшаруванні
В останньому триместрі вагітності відшарування дитячого місця зустрічається частіше і гірше переноситься дитиною. Плацента вже не збільшується в розмірах, тому неминуче розвиток фетоплацентарної недостатності.
Стратегія лікарського втручання при виникненні цього відхилення залежить від терміну вагітності, сили кровотечі і самопочуття матері та плоду.
При певних умовах лікар може прийняти рішення про пролонгацію вагітності:
- термін вагітності не перевищує 36 тижнів;
- площа відшарування невелика і не збільшується;
- обсяг крововтрати невеликий;
- у дитини немає ознак гіпоксії;
- задовільне самопочуття вагітної.
До пологів жінка повинна залишатися в лікарні під наглядом фахівців, які будуть контролювати стан плода і прогресування відшарування. Для цього регулярно призначаються процедури УЗД, КТГ і допплерометрії.
Обов’язково проводиться терапія препаратами заліза, кровоспинними засобами, спазмолітиками і вітамінами.
Якщо лікування не допомагає і з’являються ознаки прогресування відшарування, вичікування закінчується і жінку готують до пологів.
Збереження після великої відшарування плаценти неможливо.
Якщо дитина доношена і родові шляхи готові, жінці роблять амніотомію (прокол плодового міхура) і запускають процес природних пологів. Під час пологів лікарі за допомогою апаратури контролюють серцебиття дитини.
Після його народження матка обстежується вручну і проводиться профілактика кровотечі за допомогою препаратів, що підсилюють маткові скорочення.
У разі прогресуючої відшарування, яка супроводжується погіршенням стану дитини, проводиться екстрене кесарів розтин.
Після вилучення дитини лікар оглядає стінки матки і оцінює стан її м’язового шару.
Якщо він просякнутий кров’ю, проводиться гістеректомія (видалення матки).
Лікування

Лікуватися вагітній можна вдома або в стаціонарі. Все залежить від тяжкості перебігу патологічного процесу.
Як проходить
Після детальної діагностики і чітко встановленого уточненого діагнозу вирішується питання, яке лікування врятує вагітність. На різних термінах надходять по-різному:
- Якщо це 6-а тиждень і раніше, лікар виписує медикаментозні препарати, спокій, відправляє жінку на амбулаторне лікування. Це буде доцільним, якщо гематома не росте.
- Якщо йде кровотеча і розмір відшарування збільшується, жінку розміщують в лікарні. За нею ведеться чуйний нагляд.
- Якщо відшарування органу на 50% і більше, доведеться робити чистку, переривати вагітність, робити кесарів розтин. Все залежить від терміну.
- Якщо плід вже сформований і в стані самостійно дихати, проводиться операція. Дитину рятують.
- Якщо відшарування відбулося під час пологів, йде сильна крововтрата, то можуть видалити матку.
Що роблять

Боротися з патологічним станом можуть за допомогою:
- свічок з папаверином;
- дюфастона;
- гемостатиків;
- кровоспинних препаратів;
- Утрожестану;
- Но-шпи;
- дезагрегантів, наприклад, курантил;
- залізовмісних засобів при кровотечах.
Та все це виписується строго за показаннями індивідуально кожній жінці.
Як народжують
Якщо гематома була часткова на ранньому терміні, то після лікування все заживає, жінка народжує через родові шляхи.
Якщо відшарування велике, потрібно запобігти гіпоксію і завмирання плода. На терміні більше 35-го тижня робиться операція. Вона ж доцільна, якщо відторгнення дитячого місця сталося під час сутичок.
Виділення
Так, часткова відшарування з невеликим дефектом більш характерна для виявлення на ранніх термінах. У цьому випадку, після утворення гематоми маткові судини тромбуються і плацента перестає відшаровуватися. У пізні терміни (на 38, 39 тижні) або при великому обсязі відшарування кров просочує стінки матки. Формується так звана матка Кувелера.

Спостереження
Сильне відшарування, що протікає у важкій формі, завжди буде супроводжуватися сильною кровотечею. У вагітної відчуваються болі розлитого характеру, що володіють високою інтенсивністю. У будь-якому випадку, при появі таких проявів, перше завдання лікаря – госпіталізувати вагітну жінку. Це необхідно для надання першої допомоги і проведення діагностичних заходів, які дозволять розпізнати захворювання.
Профілактичні заходи
Немає ніяких методів, які б гарантовано допомогли нормальному прикріпленню плаценти при зачатті. Причини плацентарної відшарування важко визначити, тому можна лише спробувати знизити ризик патології за допомогою таких заходів:
- при плануванні вагітності жінці рекомендується пройти повне обстеження, при якому перевірять її фертильність, наявність яких-небудь захворювань та інфекцій в організмі, які проліковуються до початку вагітності;
- під час виношування плоду потрібно регулярно проходити обстеження, відвідувати лікаря;
- будь-які медикаменти дозволено приймати тільки за згодою лікаря;
- вагітній потрібно уникати травм, відмовитися від шкідливих звичок, стежити за станом власного здоров’я;
- жінці рекомендується регулярно гуляти на свіжому повітрі, правильно харчуватися, уникати стресів.
Рекомендації вагітної
Що робити жінці, якщо у неї почалося відшарування плаценти? Якщо термін вже великий, і до пологів залишилося недовго, краще погодитися на швидке розродження. Справа в тому, що відшарування може почати прогресувати, а це буде загрожувати дитині загибеллю.
Якщо ж до закінчення терміну ще далеко, стан матері і дитини не викликає серйозних побоювань, а процес відшарування знаходиться в статиці, то краще відкласти розродження. Тут потрібно виходити зі співвідношення ступенів ризику передчасних пологів і можливої прогресії відшарування. У цьому випадку, можна звернутися до лікаря, щоб він визначив ступінь небезпеки для дитини і матері при виборі того або іншого рішення.
Симптоми, які повинні насторожити
До типових симптомів відшарування дитячого місця на останніх тижнях вагітності відносяться:
- кровотеча;
- біль;
- порушення серцевої діяльності дитини;
- зниження рухової активності плода.
Залежно від розташування відшарування кровотеча буває зовнішнє і внутрішнє.
Крайова відшарування (коли від стінки матки відшаровується край плаценти) завжди супроводжується кров’яними виділеннями з піхви.
Якщо плацента відокремилася від оболонки матки в центрі, а її краї і раніше прикріплені до стінки, почнеться внутрішня кровотеча.
При цьому кров буде накопичуватися в порожнині між плацентою і маткою і просочувати її стінку. Іноді це призводить до розвитку ускладнення, яке називається матка Кювелера.
Після пологів просочена кров’ю маткова стінка не може нормально скорочуватися, через що лікарям не вдається зупинити кровотечу. В цьому випадку для порятунку життя породіллі їй проводять операцію з видалення матки.
Відшарування дитячого місця завжди супроводжується больовими відчуттями. При цьому жінка відчуває тупий, приступообразную біль, яка може віддавати в стегно, поперек або промежину. Сильніше вона відчувається в разі внутрішньої кровотечі.
Больові відчуття супроводжуються напруженістю матки, яка визначається лікарем при пальпації.
Порушення серцевої діяльності плода, викликане нестачею кисню, визначається при відшаруванні 25% загальної площі дитячого місця. Якщо процес захоплює 30% площі плаценти, дитина відчуває критичний недолік кисню, при відшаруванні 50% площі він гине в утробі.
Хронічна гіпоксія проявляється в зміні рухової активності плода.
На самому початку патологічного процесу дитина починає активно ворушитися, намагаючись прискорити рух крові по судинах і отримати більше кисню.
При важкої гіпоксії дитина затихає.
Профілактика
Спеціальної профілактики запобігання відшаровування органу не існує. Важливо уникати провокуючих чинників.
Варто відмовитися від шкідливих звичок, не перевтомлюватися. Не слід приймати будь-які ліки без попередньої консультації з лікарем.
Профілактичні заходи:
- контроль артеріального тиску;
- регулярне відвідування лікаря;
- проходження досліджень в призначений час;
- прогулянки на свіжому повітрі;
- уникнення стресу;
- попередження травм;
- повноцінне харчування;
- здоровий спосіб життя;
- відпочинок.
Виживання плода при різних варіантах і ступенях відшарування плаценти: в формі таблиці по тижнях
Залежно від ступеня ураження органу, варіанти подальших подій відрізняються. Розглянемо в таблиці, який результат очікується в тій чи іншій ситуації.
Період
Вид плацентарного відторгнення
Що буде
Менше 6-ти тижнів
Плацента відшарувалася частково, патологія не прогресує
Прийти все в норму може само собою. Лікування потрібно не завжди. Шкоди для плоду немає.
Відшарування часткове з натяками на погіршення
Лікувати обов’язково. Стаціонарне лікування можна минути. Зазвичай лікуються вдома.
Від 6-ти до 12-ти тижнів
Часткове відторгнення дитячого місця
Незначного розміру гематоми обов’язково повинні лікуватися. Родоразрешення проходить через родові шляхи.
Від 13-ти до 36-ти тижнів
Часткове відшарування
На такому терміні потрібна госпіталізація.
Більше 36-ти тижнів і до пологів
Часткове відторгнення
Рішення проблеми – кесарів розтин або стимуляція родового процесу.
Якщо має місце повне відшарування дитячого місця, плід гине. У такій ситуації показано оперативне втручання.
У чому причина відшарування плаценти в першому триместрі вагітності?
Причини патології на ранніх термінах досить різноманітні. До них відносяться:
- Васкулопатія.
Захворювання призводить до підвищення крихкості капілярних стінок. Втрата еластичності тканин веде до ламкості судин, що і провокує відшарування плаценти.
- Підвищений тонус матки.
Матка складається з м’язових тканин, здатних скорочуватися. У нормі спостерігається нейтральний тонус, розслаблений стан м’язів. Однак в першому триместрі нерідко відбувається підвищення тонусу. У цьому випадку скорочення м’язової тканини здатне привести до відшарування плаценти і відторгнення плоду.
- Травмування.
Одна з причин відшарування – тупі травми в області живота.
- Хронічні захворювання.
Серед патологій, які впливають на перебіг вагітності, особливо відзначають захворювання серця, щитовидної залози, судин, а також цукровий діабет.
Варто пам’ятати, вагітність – важке випробування, часом приводить до загострення хронічних хвороб.
Набряки, білок у сечі, підвищення артеріального тиску негативно позначаються на стані жінки і можуть спровокувати відшарування плаценти в першому триместрі.
- Аномальне будова матки.
Наявність сідлоподібної або дворогій матки, а також аномальне будова розташованих у глибоких м’язових шарах органу кровоносних судин здатні підвищити ризик відшарування.
- Сечостатеві захворювання.
Помічено, що у 30% жінок із сечостатевими захворюваннями істотно зростає ризик відшарування. Наприклад, сечокам’яна хвороба і гострий пієлонефрит здатні привести до підвищеного тонусу матки.
- Різкі стрибки артеріального тиску.
Це одна з найбільш частих причин патології, так як різка зміна тиску негативно позначається на еластичності кровоносних судин.
Систематичне розтягування і скорочення стінок призводить до підвищення їх ламкості.
Як правило, зростання артеріального тиску спостерігається при стресових ситуаціях, нервово-психічних розладах і при положенні плода, що приводить до здавлення порожнистої нижньої вени в матці, коли жінка довгий час перебуває лежачи на спині.
- Багаторазові пологи.
Виявляється, численні пологи призводять до дегенерації слизової внутрішньої поверхні матки.
Це стає причиною ненадійного кріплення плода і слабкого з’єднання плаценти зі стінкою органу.
- Аутоімунні реакції.
Організм жінки сприймає розвиток плода, як вторгнення чужорідного елементу. Тому намагається позбутися від нього, продукуючи антитіла.
Наростання аутоімунних реакцій часто відбувається при перенесених інфекційних захворюваннях, що провокують розвиток ендокринних патологій.
- Алергічні реакції.
Відшарування плаценти може розвинутися в разі непереносимості організмом жінки компонентів фармакологічних засобів або як відповідна реакція на переливання крові, а також білкових препаратів.
- Післяопераційний рубець в місці кріплення плаценти.
Подібна патологія розвивається тільки у жінок, які раніше перенесли кесарів розтин.
Що залишився після операції рубець є перешкодою для кріплення плаценти і здатний привести до її відшарування.
Всім жінкам, що завагітніли повторно після кесаревого розтину, необхідно особливо ретельно контролювати вагітність при наявності рубця в області плацентарної площадки.
- Наявність підслизової фіброміоми в зоні кріплення плода.
Фіброміома невеликих розмірів може і не надавати негативного впливу на плід.
Однак гормони, присутні в тканинах пухлини, здатні підвищувати тонус матки, провокуючи відшарування плаценти. Розростається фіброміома також перешкоджає росту плода.
- Шкідливі звички.
Тютюнопаління, вживання наркотичних речовин та алкоголізм викликають зниження еритроцитів і гемоглобіну в крові, приводячи до анемії, що також негативно впливає на формування плаценти і розвиток ембріона в цілому.
Фактори, що призводять до відшарування плаценти на пізніх термінах
У нормі плацента повинна відшаровуватися від поверхні матки після того, як дитина з’явилася на світ.
Якщо вона відділяється від епітелію матки раніше покладеного терміна, має місце її передчасне відшарування.
Вона може початися в період виношування дитини або в процесі пологів; буває частковою або повною.
При цьому відбувається пошкодження матково-плацентарних судин і виникає кровотеча різної інтенсивності. Ризик виникнення цієї патології у майбутньої матері – 0,5-1,5%.
В даний час відомі далеко не всі причини, що призводять до відшарування плаценти на пізніх термінах вагітності. Вважається, що ця патологія виникає в результаті сукупного впливу кількох несприятливих чинників. До них відносяться:
- матково-плацентарна недостатність, в результаті якої плацента перестає правильно функціонувати;
- тонус матки, який може спровокувати порушення прохідності її судин;
- травми живота в результаті падіння, удару або автомобільної аварії;
- гестоз, який провокує патології судин матки;
- хронічні захворювання, які ускладнюються в процесі вагітності;
- гіпертонія. Цей фактор ризику відзначається у 40% породіль, у яких сталося передчасне відшарування плаценти;
- приношення вагітності. У цьому випадку ризик патології збільшується через старіння плаценти;
- запальні захворювання сечостатевої системи;
- численні пологи в анамнезі, які можуть стати причиною стоншування слизової оболонки матки;
- прийом медикаментозних препаратів, які можуть мати подібні побічні ефекти;
- шкідливі звички, які призводять до витончення стінок кровоносних судин;
- передчасний розрив оболонок плодового міхура;
- подслизиста фіброміома або післяопераційний рубець в області плацентарної площадки.
Негативний вплив багатьох цих факторів можна запобігти або послабити.
Для цього досить постійно спостерігатися у лікаря і вчасно лікувати відповідні захворювання.
Які варіанти відшарування плаценти бувають

Плацента може відшаруватися частково або повністю (тотально). Другий варіант – найнебезпечніший і вимагає негайного медичного втручання.
Залежно від місця розташування, відшарування буває:
- периферичним або крайовим;
- центральним.
Якщо говорити про центральне відшарування, то крові на білизні може і не бути. Кровотеча внутрішнє і ще більш небезпечне.
Чим небезпечна часткове відшарування при нормальному розташуванні
Якщо плацентарне відшарування часткове, має нормальне розташування, то патологія ніяк про себе не сигналізує – симптоматика відсутня. На дитину немає негативного впливу. Важливо виявити цю дисфункцію і почати негайне лікування. Тільки вірна терапія запобіжить негативні наслідки.
Для часткового відшарування характерне незначне відторгнення. Воно може прогресувати або залишатися незмінним. Якщо погіршення активно розвивається, то з’являються проблеми в ході самої вагітності та під час пологів.
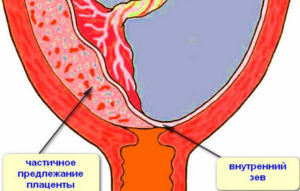
Як виглядає крайове відшарування при передлежанні плода
Якщо є передлежання і відшарування часткове (крайове), то виникає сильна кровотеча.
Як проявляється відшарування в області маточного зіва
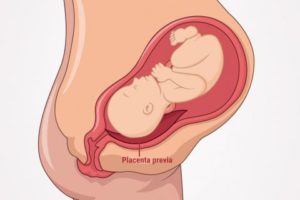
Відшарування в районі маточного зіва спостерігається частіше під час пологів.
Якщо відшарування часткове, то з’являються коричневі виділення. Вони можуть бути в незначному або великій кількості. Все залежить від тяжкості патологічного процесу.
Наслідки і причини появи відшарування плаценти під час вагітності на різних термінах
При несвоєчасному відшаруванні плаценти спостерігається часткове або повне згасання функціонування органу. У важких випадках плід гине.

Це патологічний стан може мати місце як на початку вагітності, так і в середині або наприкінці.
Відшарування на ранніх термінах: чим небезпечна в першому і другому триместрі
Період першого триместру, а точніше проміжок від зачаття до 12-го тижня, – це ранній термін вагітності.
В цей час ембріон активно розвивається в усіх напрямках. Якщо щось піде не так, в тому числі виникне відшарування, то органи можуть закладатися не так, як слід.
Ризики при відшаруванні плаценти на пізніх термінах у третьому триместрі
Якщо відшарування органу відзначається після 13-го тижня і до 27-ї, то спостерігається серйозний недолік кисню у плода. Живильні речовини надходять з працею. Через це плід буде меншим, ніж передбачалося, що говорить про його відставання в розвитку.
Третій триместр – це пізній термін, частіше відшарування з’являється саме в цей час. Це патологічний стан проявляється фетоплацентарною недостатністю. Як наслідок – відставання в розвитку, ризик втрати дитини. Якщо відшарування відзначається перед розродженням, визначається кесарів розтин.
Чим загрожує дитині відшарування плаценти?
Передчасне відшарування плаценти – одна з поширених причин мертвонародження в останньому триместрі вагітності. Приблизно 15% дітей при виникненні цієї патології помирають.
Серйозні порушення, з якими доводиться стикатися дитині в результаті відшарування плаценти – гіпоксія (нестача кисню) та проблеми, спровоковані недоношеністю в разі передчасних пологів.
Підсумком внутрішньоутробної гіпоксії часто стають різні неврологічні порушення й відставання в розвитку.
Як запобігти небезпечній патології

Для профілактики, на жаль, нічого не вийде зробити. Від цього ніхто не застрахований.
Кращі способи запобігти погіршенню і тотальному відшаруванню:
- регулярні обстеження у лікаря;
- прийом вітамінів, макро- і мікроелементів;
- правильне харчування;
- спокій;
- своєчасна терапія.
Якщо жінка в групі ризику, їй повинна приділятися особлива увага з боку лікаря.
Як лікувати відшарування
При виявленні передчасного відшарування плаценти перед лікарем стоїть завдання вибрати відповідний метод лікування, спрямований на підвищення згортання крові, боротьбу з крововтратою і шоком. Терапія плацентарної відшарування на ранніх і більш пізніх стадіях вагітності залежить від таких факторів:
- час розвитку патології;
- обсяг крововтрати, інтенсивність кровотечі;
- загальний стан здоров’я малюка і мами.
Лікар може відмовитися від варіанту оперативного розродження, якщо:
- відшарувався маленький ділянка плаценти, і цей стан не прогресує;
- термін становить не більше 36 тижнів;
- немає ознак гіпоксії у дитини;
- припинилися виділення, обсяг крововтрати незначний;
- жінка відчуває себе добре і перебуває під наглядом лікарів у стаціонарі.
Пацієнтка з відшаруванням плаценти повинна дотримуватися постільного режиму, при цьому її стан здоров’я підлягає постійному лікарському контролю. Слід регулярно проходити УЗД, доплерометрію, кардіотокографію, стежити за згортанням крові, яка визначається за допомогою лабораторних аналізів. При плацентарній відшаруванні можуть призначатися такі препарати:
- кровоспинні засоби;
- спазмолітики;
- ліки, розслаблюючі матку;
- гормони;
- засоби для лікування анемії.
Чому виникає відшарування плаценти
Вченими ще не виявлено жодного чинника, який однозначно приводив би до виникнення відшарування плаценти на пізніх термінах вагітності. Але численні дослідження підтвердили, що ризик розвитку даної патології збільшується в наступних випадках:
- високий артеріальний тиск у майбутньої матері протягом тривалого часу;
- травма живота вагітної жінки (в результаті аварії, нещасного випадку);
- діагностоване відшарування плаценти в минулому підвищує ймовірність виникнення такої ж патології до 25%;
- аномалії матки (наприклад, сідлоподібна форма);
- аномалії плаценти (передлежання, наявність додаткових часточок);
- патології згортання крові у вагітної;
- кесарів розтин в минулому;
- вагітність багатоплідна;
- вагітність приношення;
- многоводдя;
- велика кількість пологів;
- стрімкі пологи;
- вік вагітної більше 34 років;
- токсикоз ранній і пізній;
- аутоімунні та хронічні ендокринні захворювання (вовчак, цукровий діабет).
Важливо: При поєднанні 2 і більше факторів ризик розвитку відшарування плаценти збільшується багаторазово. Таким жінкам слід бути особливо уважними до стану свого здоров’я під час вагітності.
симптоми відшарування
Залежно від того, в якому місці сталося відшарування і наскільки вона велика, симптоматика може бути різного ступеня вираженості. Але основними ознаками відшарування плаценти у вагітної жінки в будь-якому випадку є:
- Маткова кровотеча. Виникає завжди, так як відшарування є розрив зв’язку між плацентою і стінкою матки, який супроводжується кров’яними виділеннями. Кровотеча зовнішнє в більшості випадків, і вагітна жінка може його виявити практично відразу.
Важливо: При виявленні будь-яких кров’янистих виділень з піхви вагітна жінка повинна негайно звертатися до лікаря.
У 20% випадків відшарування плаценти ніяких кров’яних виділень немає, оскільки кров скупчується у вигляді гематоми між плацентою і стінкою матки. Це дуже небезпечний стан, оскільки зростаюча гематома тисне на плаценту і тим самим погіршує її відшарування. У цьому випадку основними симптомами патології будуть:
- Біль в животі, його відчутне напруження. При внутрішній кровотечі виникає гематома, яка поступово збільшується в розмірах і починає тиснути на стінку матки і очеревину, дратуючи їх і викликаючи хворобливі відчуття. Якщо при цьому у вагітної жінки спостерігається і загальне нездужання у вигляді нудоти, слабкості та запаморочення – це тривожна ознака можливого внутрішньої кровотечі. Звернення до лікаря повинно бути негайним!
З боку плода симптомом відшарування плаценти є стан гострої гіпоксії або кисневого голодування. При незначному ступені гіпоксії плід починає активно ворушитися. Таким чином він як би «масажує» плаценту, щоб збільшити приплив кисню і поживних речовин. У міру наростання ступеня кисневого голодування ворушіння дитини стають все більш рідкісними, порушується його серцева діяльність.
Важливо: При підозрі на відшарування плаценти обов’язково необхідно провести кардіотокографічного дослідження, щоб оцінити стан здоров’я плоду.
До загибелі малюка може привести відшарування третьої частини від всієї площі плаценти. При повній відшарування плаценти внутрішньоутробна смерть плоду настає практично миттєво.
Діагностика відшарування плаценти
Цей діагноз рідко викликає у лікарів труднощі, так як найчастіше в наявності є кров’янисті виділення зі статевих шляхів вагітної, біль в животі і підвищений тонус матки, ознаки кисневого голодування у плода.
УЗД-діагностика необхідна для того, щоб класифікувати відшарування плаценти з таких підстав:
Підстава для класифікаціїВиди відшарування плацентиПрогноз
| час виникнення | На ранньому терміні (до 20 тижнів) | Сприятливий, у 80% пологи в строк |
| На пізньому терміні (після 20 тижнів) | Несприятливий, пологи в строк у 20% | |
| Під час пологів | несприятливий | |
| прогресування | прогресуюча | несприятливий |
| Непрогресуюча (відшарування зупинилася) | сприятливий | |
| Площа | часткова | Сприятливий при площі відшарування менше 25% |
| повна | несприятливий | |
| локалізація | Крайова – плацента відділяється по краю, виражено маткова кровотеча | Сприятливий при незначній площі відшарування |
| Центральна – плацента відділяється в центральній частині, маткова кровотеча може бути відсутнім | несприятливий | |
| ступінь тяжкості | Легка – симптоматика незначна, з боку плода відсутня гіпоксія | Сприятливий для плода |
| Середня – помірна симптоматика з боку матері і плода | сприятливий | |
| Важка – стан матері важке, внутрішньоутробна смерть плоду | несприятливий |
Основні симптоми
Найбільш поширеним клінічною ознакою відшарування плаценти в другому і третьому триместрах вагітності є розвиток кровотечі. Пояснити появу кров’янистих виділень або кровотечі можна досить просто. Під час відшарування відбувається механічне відшарування плацентарної тканини від маткової стінки. В цей час і розвивається кровотеча.
Однак не завжди можна точно і швидко визначити кровотеча. У деяких випадках плацента починає відшаровуватися поступово. Це сприяє тому, що у вагітної жінки спочатку можуть з’явитися виділення з піхви, які мають червонуватий або малиновий колір. Виразність кровотечі може бути різною.
Відгуки багатьох жінок, які зіткнулися з відшаруванням плаценти під час вагітності, це підтверджують. Деякі вагітні відзначають, що у них не було якогось сильного або масивної кровотечі, а з’явилися тільки червонуваті виділення з піхви. Інші описують поява кровотечі, яке супроводжувалося розвитком і інших, не менш дискомфортних симптомів. Виразність кровотечі залежить від декількох умов:
- локалізації пошкодження;
- інтенсивності впливає причинного фактора;
- розміру ділянки відшарування;
- індивідуальних особливостей згортання крові;
- наявності супутніх обтяжливих захворювань.
Кровотеча, яке розвивається при відшаруванні плацентарної тканини від маткової стінки, може бути зовнішнім і внутрішнім. При зовнішньому варіанті у вагітної жінки з’являється кровотеча з статевих шляхів або специфічні криваві виділення. Внутрішня кровотеча характеризується відсутністю явних ознак. В цьому випадку кров скупчується всередині порожнини матки, утворюючи гематому. Запідозрити внутрішню кровотечу при відшаруванні плаценти можна.
В цьому випадку у вагітної жінки, як правило, з’являються коричневі або бурі виділення зі статевих шляхів, може розвинутися больовий синдром в животі. Важливо відзначити, що зовнішня кровотеча не завжди виключає внутрішнє.
Буває, що кров накопичується всередині матки, а частина її витікає назовні. Така форма маткової кровотечі досить небезпечна. У цьому випадку, як правило, істотно порушується самопочуття плоду.
Ще одним симптомом, який зазвичай виникає при відшаруванні плаценти, є розвиток больового синдрому в животі. Біль часто носить постійний характер. При часткової відшарування плаценти больовий синдром в животі поступово наростає. Якщо відбувається повне відшарування плацентарної тканини від маткової стінки, біль в животі виникає раптово, часто на тлі повного благополуччя.
Виразність больового синдрому при цій патології буває різною. У важкому випадку при розвитку сильних функціональних порушень вагітна жінка може навіть знепритомніти. Не виключено і розвиток больового шоку.
методи діагностики
Клінічні прояви патології настільки характерні, що додаткові дослідження, як правило, не потрібні.
Діагностика спирається на наявність кров’яних виділень, присутність хворобливих відчуттів, зміна форми матки і підвищення тонусу органу.
З апаратних методів використовують завмер частоти серцевих скорочень плода і УЗД.
При невеликій площі змін ультразвукове дослідження може не показати відшарування. Але в будь-якому випадку буде помітно скупчення крові за плацентою.
Рекомендується також виконати огляд піхви, так як кровотеча необов’язково провокується відшаруванням плаценти. Нерідко його причиною стають ерозія шийки матки, інфекції або доброякісні пухлини.
Як проявляється відшарування плаценти
Розглянемо всю можливу симптоматику, яка виникає в разі плацентарного відшарування.
- Виникнення кровотеч. Кров може виходити з статевих шляхів назовні і всередину. Внутрішні крововиливи видно на ультразвуковому дослідженні. Буває варіант, коли кров виходить і назовні, і накопичується всередині. На білизні можуть бути присутніми червоні та коричневі відтінки в різній кількості.
- Нападоподібний або тупий біль в районі матки. Якщо кровотеча всередині, то хворобливість особливо чутлива. Також відчутніше вона під час промацування, натискань на орган.
- Надмірна активність плода або навпаки. Таким чином реально виявити гіпоксію, яка виникає на тлі відшарування.
- Збій у серцевому ритмі дитини, дисфункцію можна почути за допомогою аускультації або ЕхоКГ.
- Надмірне напруження головного органу – живіт в області матки стає тугим.
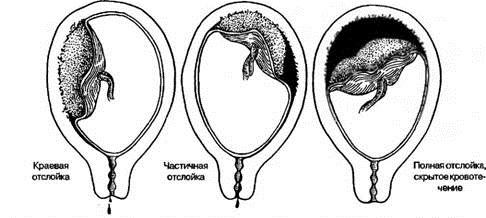
З огляду на всі симптоми, є сенс розділити відшарування плаценти на форми, в залежності від тяжкості перебігу патології буває:
- легка;
- середня;
- важка.

Якщо форма легка, то всі ознаки практично непомітні або зовсім відсутні.
У важкій – має місце:
- різкий і інтенсивний больовий синдром;
- загальна слабкість;
- прискорене серцебиття;
- переднепритомний стан;
- сильна крововтрата;
- виникнення запаморочень;
- шкірні покриви бліді.
У такій ситуації при аускультації серцевий ритм плода відсутній.
Симптоми і відчуття жінки на початкових етапах
Спочатку відшарування незначне. Може бути присутнім незначний біль внизу живота і в попереку. На білизні рідко з’являється коричнева мазня. При УЗ-діагностиці визначається ущільнення.
Яка характерна біль відзначається при патології

Хворобливість буває різнохарактерною:
- тягуча;
- пульсуюча;
- розпираюча;
- ниючий;
- різка;
- іррадіююча в поперекову область.
Місце, де концентрується біль – район матки.
Сила дискомфорту безпосередньо взаємопов’язана зі ступенем тяжкості патології.
Як визначити на пізніх термінах
Якщо на початку вагітності виявити патологічний процес важко, то на пізніх термінах це зробити легко, так як симптоми явні, а саме:
- надмірна активність малюка (так він покращує кровотік, добуваючи брак кисню);
- матковий тонус;
- зниження базальної температури;
- наявність кровотеч, виділень на білизні темно-червоного або коричневого кольору;
- наявність гематоми на плаценті, яка помітна при ультразвуковому дослідженні;
- больовий синдром по всьому животу, найбільше присутній внизу;
- анемія, що виявляється запамороченнями, слабкістю, переднепритомним станом;
- поганий ритм у плода.
За всіх вищеописаних симптомів нескладно розпізнати відшарування плаценти.
Чи буває кровотеча
Кровотечі присутні, але не у всіх випадках виявляються зовні. Якщо вражена центральна частина органу, то йде внутрішній крововилив, який діагностують за допомогою інструментальних досліджень. Якщо вражена крайова частина, то виділення виходять назовні.
Якщо відшарування відбулося в період пологів
Якщо послід перебуває в неправильному розташуванні, то під час пологів також може відбутися відшарування плаценти.
Характеризується це:
- сильною втратою крові;
- значними болями;
- поганим відтінком навколоплідних вод.


