Як перевірити підшлункову залозу: які аналізи потрібно здавати для діагностики, методи обстеження
Кому і навіщо здавати?
Підшлункова залоза – це один з важливих і найбільш вразливих органів травного тракту. Патології підшлункової залози є досить поширеним явищем як серед дорослих, так і дітей.
Головним завданням органу є вироблення панкреатичного соку, інсуліну і глюкагону. Від його роботи залежить функціональна активність інших органів, і це стосується не тільки травної системи.
Незважаючи на те що підшлункова залоза має невеликий розмір, саме на неї покладено головну функцію по розщепленню їжі, її швидкому переварюванню, а також засвоєнню необхідних поживних елементів.
Запалення підшлункової залози може виникнути внаслідок незбалансованого харчування, переїдання, пристрасті до жирної їжі, смажених продуктів, фастфуду, а також захоплення надмірно гострими приправами.
Навіть якщо ви ніколи не відчували дискомфортних станів після прийому їжі, відчуття тяжкості або болю в лівому боці, перевірити підшлункову залозу ніколи не завадить.
На замітку! Своєчасне обстеження підшлункової залози може врятувати життя.
Симптоми захворювань підшлункової залози пацієнти часто недооцінюють. Часом патологія протікає безсимптомно, що істотно ускладнює діагностику. Ось чому важливо уважно стежити за своїм організмом і своєчасно реагувати на перші, найбільш часто недооцінювані симптоми.
Провести дослідження підшлункової залози вас повинні спонукати наступні ознаки:
- біль у верхній частині живота;
- раптова і швидка втрата ваги;
- нудота і блювота;
- порушення стільця;
- здуття живота;
- погіршення апетиту або, навпаки, надмірний апетит;
- свербіж шкіри;
- темна сеча і світлий колір калових мас;
- лихоманка;
- жовтяниця.
Крім аналізів, які призначаються лікарем при підозрі на те чи інше захворювання, обстежити підшлункову залозу необхідно для моніторингу ефективності проведеного курсу лікування і його коригування у пацієнтів, які мають серйозні патології органу.
Аналізи для перевірки роботи підшлункової залози вимагають попередньої підготовки з боку пацієнта. Наприклад, біохімічне дослідження крові проводиться на голодний шлунок, а останній прийом їжі повинен бути закінчений за вісім-десять годин до часу здачі аналізів.
За 24 години до здачі аналізів необхідно утриматися від прийому медикаментів, вживання жирної, смаженої їжі та алкоголю, а також інтенсивних фізичних навантажень. Це дозволить отримати максимально достовірні та об’єктивно відображаючи картину стану органу.
Здавати аналізи необхідно для перевірки стану підшлункової залози
при панкреатиті
Лабораторні аналізи дозволяють визначити наступне:
- ступінь ураження органу;
- стан організму в цілому;
- концентрацію виділяються ферментів;
- ступінь розвитку запальної реакції;
- характер патології;
- наявність ускладнень.
Крім того, діагностика дозволяє побачити динаміку проведеного лікування. Для дослідження беруть кров, сечу, кал.
Панкреатит у дітей діагностують за допомогою таких лабораторних досліджень:
- Загальний аналіз крові. Цікавить рівень лейкоцитів, ШОЕ. При запаленні ці показники будуть вище норми.
- Біохімія крові. Виявляється підвищення кількості амілази, трипсину і ліпази і глюкози.
- Аналіз калу. Виявляються неперетравлені частинки їжі.
кров
За допомогою загального аналізу крові можна виявити ознаки запального процесу. Це буде проявлятися у вигляді прискореного показника ШОЕ і збільшеного числа лейкоцитів і нейтрофілів. Показники швидко приходять в норму при проведенні медикаментозного лікування. ШОЕ стабілізується найостаннішим. Якщо ж ці показники так і не прийшли в норму, це може свідчити про розвиток ускладнень.
Аналіз крові при панкреатиті з геморагічним ускладненням (крововилив) покаже падіння рівня гемоглобіну та еритроцитів. При хронічному запаленні показники крові відрізняються. Число лейкоцитів зменшується, сповільнюється швидкість осідання еритроцитів (ШОЕ). Це пов’язано з нестачею поживних елементів. У важких випадках будуть спостерігатися ознаки анемії.
Загальний аналіз крові проводиться натщесерце. Між останнім прийомом їжі і взяттям біологічного матеріалу має пройти не менше восьми годин. Прийом води не впливає на показники крові. Рекомендується проводити дослідження в ранковий час, так як протягом дня показники можуть змінюватися. Всі лабораторні норми розроблені саме для ранкових годин. За день до здачі аналізу необхідно утримуватися від алкоголю, куріння і інтенсивних фізичних навантажень.
Для постановки точного діагнозу не обійтися без біохімічного дослідження крові. Аналіз обстежує не тільки підшлункову залозу, але і печінку. На точне запитання про те, чи дійсно присутній панкреатит, може відповісти рівень концентрації амілази (фермент для розщеплення крохмалю).
УВАГА! Для отримання максимально точних результатів перевірку підшлункової залози рекомендовано виконувати двічі.
Вже через кілька годин після активізації запального процесу в підшлунковій залозі підвищується вміст цієї речовини в крові. При цьому лікарі не помічали взаємозв’язку між концентрацією амілази і ступенем тяжкості захворювання.
Ще одним діагностичним методом, застосовуваним для виявлення панкреатиту, є аналіз крові на ліпазу (фермент, який розщеплює ліпіди). Це більш специфічне дослідження при панкреатиті, так як ця речовина виробляється тільки підшлунковою залозою, і її рівень підвищується виключно при патологіях даного органу.

Ключовими показниками при первинній постановці діагнозу є концентрація амілази в крові
Для того щоб правильно визначити, чи підвищена у пацієнта ліпаза в крові, необхідно, щоб він не приймав їжу за дванадцять годин до дослідження. На достовірність результату можуть вплинути емоційні переживання і фізичні навантаження.
У разі гострого нападу панкреатиту зростання рівня ліпази може спостерігатися вже протягом перших кількох годин. Це пов’язано з закупоркою протоки підшлункової залози, в результаті чого відбувається різке підвищення тиску, руйнуються тканини органу, а травні ферменти проникають у кровотворну систему.
Це небезпечне для життя стан, так як власні ферменти ушкоджують тканини організму, приводячи до їх загибелі. У хворих швидко розвиваються важкі ушкодження внутрішніх органів, які можуть стати причиною смерті пацієнта.
При панкреатиті велике діагностичне значення набувають і інші маркери:
Ще прочитати: Як швидко зняти напад панкреатиту
- Глюкоза. На тлі недостатнього синтезу інсуліну цей показник буде збільшений.
- Білірубін. Перевищення спостерігається при каменях в жовчному міхурі, що формуються на тлі набряклості підшлункової.
- Трансаміназа. При гострому нападі спостерігається короткострокове збільшення концентрації.
- Трипсин, еластаза, фосфоліпаза. Збільшення кількості характерно для хронічного запалення.
- Альбумін, загальний білок, феритин, трансферин – знижені.
- С-реактивний білок. Виявляється при пухлинних процесах, інфекційних ураженнях.
- Кальцій. Знижений при затяжних ураженнях підшлункової залози.
кал
Пацієнта може насторожити те, що фекалії складно змити з першого разу, вони відрізняються неприємним запахом і блискучою поверхнею, а позиви до дефекації часті.
Копрологічне дослідження дозволяє виявити порушену функцію ендокринного органу, в тому числі і збій у синтезі ферментів. Збільшення концентрації нейтрального жиру у фекаліях вказує на брак ферментів підшлункової залози. Для отримання достовірних результатів пацієнт повинен дотримуватися спеціальної дієти і відмовитися від прийому ферментативних препаратів.
Фахівці в лабораторії звернуть увагу на занадто світлий колір калових мас. Це вказує на проблеми з жовчовивідними шляхами. Вони можуть бути передушені набряклою підшлунковою залозою.
Якщо в калі виявляють підвищений вміст жиру і мила поряд з нормальними показниками жовчних кислот, фахівці мають право діагностувати екзокринну недостатність органу.
Зразок для дослідження повинен вийти після мимовільної дефекації. Для збору біологічного матеріалу забороняється використовувати проносні засоби і робити клізми. Кал збирають з чотирьох різних ділянок за допомогою шпателя в стерильний контейнер. У фекаліях не повинні міститися домішки сечі або менструальних виділень. Жінкам необхідно закрити ватним диском вхід у піхву при зборі зразка.
сеча
При підозрі на панкреатит велике діагностичне значення має аналіз сечі на амілазу. Підвищений рівень цього ферменту тримається довше, ніж в крові. При цьому у пацієнтів з хронічним або тяжким перебігом запального процесу показники амілази знаходяться в межах норми.
Про порушення функціонування підшлункової залози можуть сигналізувати й інші ознаки:
- помутніння урини, пов’язане з присутністю гнійного секрету;
- потемніння біологічної рідини;
- виявлення цукру;
- наявність еритроцитів;
- підвищення концентрації діастази.
Окремо варто сказати про доцільність проведення аналізу сечі на альфа-амілазу. Цей лабораторний показник демонструє, як працює підшлункова залоза і наскільки ефективно вона розщеплює крохмаль.
Діастаза розпадається протягом першої години, тому збирати урину заздалегідь заборонено. Забруднення сечі або посуду може призвести до спотворення результату. І також недостовірний результат можна отримати після зловживання алкоголем.
При раку
Незважаючи на те, що рак підшлункової залози не найпоширеніший, смертність від нього вище, ніж від раку грудей. В результаті дифузних змін органу патологія складно піддається діагностуванню. Патологія проявляється у вигляді болю в животі, погіршення апетиту, жовтяниці, втрати ваги. У дев’яносто відсотках усіх випадків симптоми починають проявлятися, коли хвороба вже активно прогресує. При цьому пухлина встигає досягти досить великих розмірів, призвести до ураження лімфовузлів і появи метастазів. Навіть при ранній діагностиці раку підшлункової залози прогноз залишається несприятливим.
Перевищення онкомаркерів може спостерігатися навіть у здорової людини
Кому необхідно здати аналіз крові на онкомаркер? В першу чергу це стосується осіб, які перебувають у групі ризику:
- курці;
- пацієнти старше шістдесяти років;
- люди, які страждають панкреатитом або цукровим діабетом;
- пацієнти з ожирінням.
ФАКТ! Не існує аналізів, які дозволяють виявляти рак підшлункової залози на ранніх стадіях.
При раку головки підшлункової залози нерідко відзначається лейкоцитоз, виражений зсув лейкоцитарної формули вліво, збільшення ШОЕ, тромбоцитоз, а також різке підвищення білірубіну. Ці дослідження можуть допомогти в диференціальній діагностиці.
При раку тіла і хвоста підшлункової залози в загальному аналізі крові, зазвичай, також має місце лейкоцитоз, тромбоцитоз, прискорена ШОЕ. Підвищення рівня ліпази є важливим маркером під час пухлинного процесу. У багатьох хворих на рак підшлункової залози відзначається підвищена активність лужної фосфатази. При пухлинному процесі показники амілази також можуть перевищувати норму.
Аналізи на CA 242 і CA 19-9 мають досить високу чутливість і специфічність, проте їх рівні можуть підвищуватися навіть у здоровому організмі. Тому тест на онкомаркери – це допоміжний метод діагностики раку. При підозрі на наявність злоякісного утворення застосовують також УЗД, МРТ, КТ.
При цукровому діабеті
Цукровий діабет – це захворювання, яке потребує постійного контролю рівня глюкози в крові. Якщо тримати захворювання під контролем, то можна зберегти якість життя на належному рівні і уникнути розвитку ускладнень.
Деякі аналізи діабетики можуть провести самостійно в домашніх умовах. Наприклад, це стосується визначення рівня цукру крові натще. Дослідження проводиться відразу ж після пробудження. Після останнього прийому їжі повинно пройти не менше восьми годин. Для контролю засвоєння їжі організмом концентрація глюкози може визначатися через дві години після трапези.
Протягом двох діб до аналізу не можна вживати спиртні напої, інакше цукор буде підвищено. З тієї ж причини не слід курити за кілька годин до дослідження. Також краще утриматися від інтенсивних фізичних навантажень.
Варто також враховувати, що стреси здатні вплинути на рівень цукру. Не слід здавати аналіз після таких терапевтичних процедур, як масаж, рентген або фізіотерапія. Це може призвести до того, що результат буде спотворений. Немає сенсу здавати кров під час інфекційного захворювання, рівень глюкози в будь-якому випадку буде підвищено.
У спеціалізованій установі проводять дослідження крові на глікозильований гемоглобін. Це дуже важливий показник, який дає інформацію про середній рівень глюкози в крові за останні три місяці. Однак відстежити коливання цукру не представляється можливим. А адже саме при скачках глюкози формуються всі ускладнення діабету. Ось чому аналіз крові на глікозильований гемоглобін не виключає необхідності в регулярному дослідженні глікемії натщесерце.
Аналіз крові на С-пептид також дає інформацію про роботу підшлункової залози. Підвищення його концентрації є діагностичною ознакою преддіабету.
Аналіз крові на холестерин входить до обов’язкового списку аналізів, за допомогою якого можна контролювати показники ліпідного обміну в організмі. При цукровому діабеті необхідно відстежувати як загальний холестерин, так і його компоненти ( «корисний» і «шкідливий»).
Загальний аналіз сечі допомагає вчасно виявити можливі ускладнення цукрового діабету з боку нирок. При скаргах пацієнта на погіршення зору проводиться огляд очного дна.
Тест Лунда
Даний тест, описаний Лундом, заснований на зборі тонкокишкового вмісту за допомогою інтубації після прийому проби стандартної їжі та спрямований на оцінку функції підшлункової залози. Вранці натщесерце хворому вводять виконаний з полівініл рентгеноконтрастний зонд з прикріпленим до його кінця вантажем і дають стандартну харчову суміш, що включає рослинне масло та сухе молоко з додаванням глюкози. Після прийому суміші дуоденальний аспірат збирають протягом 2-х годин, поміщаючи аналізи в контейнери з льодом.
Подібне обстеження підшлункової залози направлено на визначення рівня амілази, який найчастіше завищений при панкреатиті. До переваг даного методу можна віднести простоту, доступність і відсутність необхідності у внутрішньовенних ін’єкціях, до недоліків – можливу похибку результатів внаслідок неминучого приєднання шлункового соку і жовчі. Хибно позитивні результати отримують у хворих з цукровим діабетом, гастростомою, деякими захворюваннями печінки.
Значення біохімічних тестів крові і сечі на ферменти
Методи обстеження підшлункової залози зазвичай починаються з найбільш простих лабораторних аналізів. Суть їх результатів – виявлення підвищеного рівня специфічних ферментів в крові та сечі, які потрапили в незвичайну середу через порушення відтоку секрету в дванадцятипалу кишку.
На патологію підшлункової залози вказує підвищення концентрації ферментів:
- ліпази,
- амілази,
- трипсину.
Підшлункова залоза виробляє близько 20 ферментів. Але найчастіше пацієнтам рекомендують здати кров і сечу на перші 2 види, трипсин досліджують рідко.
Амілаза в нормі надходить в кров в невеликій кількості з слинних залоз. У 78% пацієнтів з панкреатитом рівень амілази підвищено в 2 і більше разів. Біохімічні способи виявлення амілази засновані на реакції розщеплення крохмалю. Використовують способи Вольгемута, Сміта-Роя.

Підсумком визначення амілази є електрофотоколоріметрія пофарбованого з’єднання
Ліпазу визначають способом сталогмометрії. Він показує зміну поверхневого натягу, утвореного під дією ліпази з жирних кислот, в чутливому розчині трібутіріна. У крові міститься кілька різновидів липаз. В діагностиці підшлункової залози найбільше значення має етоксілрезістентний вид, вона підвищена у 90% хворих.
Важливо оцінити обидва результати, якщо амілаза підвищена, а ліпаза на нормальному рівні, потрібно думати про іншу патологію. Аналіз крові здають натщесерце. Сеча повинна збиратися в чистий посуд. Спеціальної підготовки не потрібно. При необхідності роблять аналіз для обстеження підшлункової залози за екстреними показаннями в будь-який час доби.
Ендокринну функцію залози з підтримки оптимального рівня глюкози в крові за допомогою інсуліну та глюкагону має сенс перевіряти всім пацієнтам, оскільки досвід показує, що вона порушена у 75% хворих з панкреатитом і пухлинами.
Вивчення проводиться методами визначення глюкози в крові одноразово натще, тестування на толерантність до глюкози з навантажувальними пробами, оцінки глюкозурії в добовій сечі.
Лабораторна діагностика
При захворюваннях, пов’язаних із запаленням підшлункової залози, основним завданням є визначення її стану. Гострі епізоди супроводжуються підвищеним викидом ферментів, які, в залежності від їх типу, можна виявити в крові, сечі і калі. Також інформативним буде дослідження печінки, адже її функція тісно пов’язана з підшлунковою залозою. Основні аналізи, на основі яких лікар може впевнено говорити про захворювання, зазвичай такі:
- загальний аналіз крові та сечі;
- біохімічний аналіз крові, що включає перевірку на ферменти діастазу і амілазу;
- копрограма (дуже інформативна при панкреатиті);
- УЗД, за допомогою якого можна виявити рідину в черевній порожнині, визначити стан тканин і побачити можливі новоутворення, у тому числі й при раку;
- МРТ і ЕГДС. Ці сучасні методи діагностики можуть прекрасно розповісти про запалення в обстежуваному органі.
аналізи крові
Кожна людина, що страждає панкреатитом, задається питанням, які аналізи потрібно здати для діагностики даного захворювання. Зазвичай лікар призначає відразу кілька.
Ферменти підшлункової залози
- Загальний аналіз крові. Перше, що вкаже на проблеми з підшлунковою залозою – високе число лейкоцитів на тлі збільшення кількості сегментоядерних і паличкоядерних нейтрофілів, а також підвищена швидкість осідання еритроцитів (ШОЕ). Потрібно пам’ятати, що запалена печінка також може давати подібні результати, тому до обстеження потрібно підходити комплексно;
- Біохімічний аналіз крові. Явною ознакою великих проблем з підшлунковою стане збільшення загального і прямого білірубіну, що свідчитиме про наявність жовтушної форми панкреатиту. Тривожними сигналами служить зростання сіалових кислот, серомукоїда і гамма-глобулінів;
- Аналіз крові на альфа-амілазу. У разі збільшення її показника (норма 16-30 г/л на годину) лікар має право запідозрити хронічний або навіть гострий панкреатит, камені в залозі і закупорку її протоки. Якщо ж отримані дані нижче норми, що говорить про недостатнє вироблення цього ферменту, можна припустити панкреонекроз, серйозні патології, пов’язані з руйнуванням органу;
- Аналізи на ферменти підшлункової залози: трипсин і ліпазу;
- Аналіз крові на цукор. У разі серйозних проблем з підшлунковою результати будуть перевищувати 6 ммоль/л, але одні тільки ці дані не свідчитимуть про хвороби, що розвивається.

Як і при інших захворюваннях, обстеження підшлункової залози починається з аналізу крові
аналіз сечі
При захворюванні підшлункової залози в сечі, як і в крові, підвищується рівень амілази. Цей вид діагностики абсолютно не витратний, тому лікарі з радістю його призначають. Крім загального аналізу сечі, використовують такі дослідження:
- Проба Ласуса. Результати цього аналізу показують кількість амілази і її активність в сечі. В даному аналізі вона буде називатися «діастаза»;
- Прозеріновий тест. Суть його зводиться до того, що після одноразового введення прозерину щопівгодини у пацієнта перевіряють концентрацію амілази в сечі. Якщо вона виросла в 2 рази і протягом двох годин не нормалізувалася, то лікар може діагностувати панкреатит. У тому випадку, коли організм не реагує на введення прозерину, лікарі говорять про склерозі тканин підшлункової залози і панкреонекроз.
У різних лабораторіях середні показники нормальних значень можуть відрізнятися, тому в разі необхідності дослідження результатів в динаміці слід здавати аналізи в одному і тому ж закладі.
Аналіз на гормони
Підшлункова залоза – орган, який продукує гормони, тому по їх утриманню в організмі можна судити про його здоров’я.
- Інсулін – гормон, який бере участь у розщепленні глюкози, синтезі білка та жирних кислот. Зниження його вмісту в крові говорить про порушення.
- С-пептид – гормон, що виробляється разом з інсуліном.
- Глюкагон, що виконує функцію, прямопротилежну інсуліну.
- У різних ситуаціях обстежують кров на вміст таких гормонів, як гастрин і амілін.
інструментальні методи
Сучасні думки лікарів на діагностику панкреатиту вимагають, щоб лабораторні показники були доповнені результатами можливих інструментальних досліджень. Не у всіх лікувальних установах є дороге обладнання, але мінімальний обсяг за допомогою рентгенограм та апарату УЗД здатні виконати на рівні районної лікарні.
Що дає оглядова рентгенографія?
На знімку черевної порожнини виявляється роздутий ділянка поперечно-ободової кишки, на тлі панкреонекрозу значно підвищено газоутворення в петлях тонкого і товстого кишечника. Можливо виявлення каменів в жовчному міхурі або протоці. При хронічному панкреатиті нерідко видно кальцинати (відкладення солей кальцію) в підшлунковій залозі.
При огляді грудної клітки видно непрямі ознаки, викликані наслідками панкреатиту: рідина в лівій плевральній порожнині (рідко з обох сторін), стиснення нижньої частки легкого, обмежена рухливість діафрагми. Більш специфічну інформацію отримують при рентгенівському обстеженні шлунка, дванадцятипалої кишки з контрастуючою барієвою сумішшю, при холецистографії.
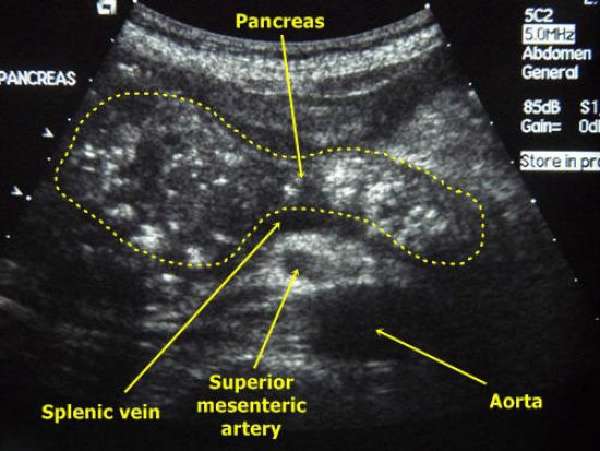
На УЗД при хронічному панкреатиті виявляються кальцинати в жовчних ходах і паренхімі залози.
Можливості ультразвукової діагностики
Висновок УЗД при панкреатиті базується на виявленні:
- збільшення органу;
- рівної лінії контурів на стадії набряку і розмитості, якщо запалення переходить на околопанкреатичну клітковину;
- властивості ехогенності паренхіми, що підвищується на стадії ремісії, падає при загостренні, при панкреанекрозі найбільш вираженою неоднорідності;
- зміненої структури органу, що показує псевдокісти, ділянки розширення центрального протоку.
Додатковими ознаками вважаються:
- здавлювання великих вен черевної порожнини;
- рідина в животі;
- збільшення діаметра загальної жовчної протоки;
- спленомегалія;
- великі лімфовузли в околопідшлунковій клітковині.
При довгостроково протікаючому хронічному панкреатиті підшлункова залоза стає однорідно щільною, зменшується за рахунок фіброзування. УЗД в режимі доплера виявляє відмінності раку і панкреатиту, визначає змінене кровопостачання по судинному малюнку. Лікар-діагност вивчає всі зміни з урахуванням вікових особливостей.
Для більш повного дослідження в спеціалізованих клініках застосовуються методи внутрішньопротокового УЗД (висновок про тонусі, прохідності жовчовивідних шляхів), проводять під контролем УЗД чрескожну панкреатографію, лапароскопічну ехографію.
Що показує комп’ютерна та магнітно-резонансна томографія?
Цими методами найчіткіше діагностується поширення запалення з підшлункової залози на органи черевної порожнини, заочеревинного простору, лімфовузли. Фіксуються чіткіші, ніж при УЗД, порушення за рахунок набряку паренхіми, навіть невеликого збільшення розмірів і інфільтрації підшлункової залози, навколишнього простору, псевдокісти, деформація головного протока, кальцинати.
Комп’ютерна ангіографія дозволяє вивчити кровообіг у підшлунковій залозі. Магнітно-резонансні дослідження не заважає підвищене газоутворення в кишкових петлях 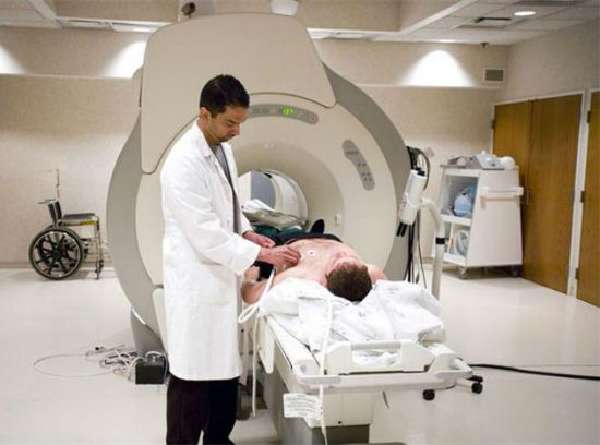
ендоскопічні методи
За допомогою ендоскопічної ретроградної холангіопанкреатографії виявляються кістозні утворення в залозі, деформація центрального протоку в певній частині органу (рідко в хвості). Лапароскопія (огляд черевної порожнини через невеликий розріз) дозволяє помітити зовнішні зміни органів (стеатонекротичні жирові бляшки на брижі і кишках), взяти на аналіз рідину з черевної порожнини, біоматеріал з конкретних ділянок залози.
Як перевірити підшлункову залозу на рак – сучасні методи дослідження.
Рентгенографічні та ультразвукові методи діагностики найбільш інформативні та вносять граничну ясність у клінічну картину:
- Комп’ютерна томографія.
- Магнітно-резонансна томографія.
- Ангіографія.
- Чреспеченочна холангіографія.
- Черезшкірна холангіографія.
Доброякісна пухлина підшлункової залози і її симптоми або злоякісну природу новоутворення допомагає підтвердити або спростувати мікроскопічне дослідження фрагмента тканини – біопсія.
Діагностування хронічної форми
Діагностика панкреатиту у дорослих включає в себе в першу чергу УЗД і КТ. Хворим людям також призначається ендоскопічна ретроградна холангіопанкреатографія. Цей метод дослідження є комбінацією ендоскопії з рентгеноскопічним дослідженням.
Діагностика хронічного панкреатиту також включає в себе визначення екзокринної функції підшлункової залози. Саме з цією метою фахівцями проводиться копрограма – лабораторне дослідження, що дозволяє виявити в калі залишки неперетравленої їжі.
Екзокринну функцію підшлункової залози також можна оцінити за допомогою C-дихальних тестів. Їх головна перевага – це неінвазивний (відсутність необхідності порушувати цілісність природних зовнішніх бар’єрів організму). Така діагностика панкреатиту дозволяє також визначити ефективність замісної ферментної терапії.
Таблиця основних показників крові, що змінюються при панкреатиті
| показник | Значення при панкреатиті |
| амілаза У крові:
У сечі (діастази): |
≥150 од / л
≥320 ОД |
| ліпаза | ≥ 60 МО / л |
| Еластаза в 1 г калу | ≤ 200 мкг |
| лейкоцити крові | ≥9х109 |
| АсАТ | ≥37 ОД / л |
| АлАТ | ≥45 ОД / л |
| Загальний білок | ≥83 г / л |
| С-реактивний білок | ≥5 мг / л |
| ШОЕ | ≥20 мм / год |
| прямий білірубін | ≥8 мкмоль / л |
| непрямий білірубін | ≥19 мкмоль / л |
Дієта при запаленні підшлункової залози
У даній ситуації дієта має особливо важливе значення, так як зняти запалення пошкодженого органу без корекції харчового раціону неможливо. У першу добу гострої форми панкреатиту пацієнт повинен повністю відмовитися від будь-якої їжі і прикладати холод на живіт. При поліпшенні стану хворого дозволяється дробове дієтичне харчування з поступовим його розширенням. Меню столу № 5 дозволяє хворій людині такі продукти:
- хліб пшеничний, але так званий «вчорашній», злегка підсохлий;
- помірна кількість сухарів і галетного печива;
- різноманітні супи з овочів і круп;
- м’ясні і рибні страви тільки з дієтичних складових (кролика, індички, курки), приготовані на пару, перемелені або запечені;
- молочні продукти будь-які, але в помірній кількості і низької жирності;
- страви з круп будь-які (запіканки, традиційні каші, суфле);
- яйця та макаронні вироби в обмеженому обсязі;
- ягоди і фрукти тільки дуже стиглі і обов’язково солодкі;
- з напоїв дозволений неміцний і не дуже солодкий чай, компот, трав’яні відвари;
- мінеральні води найбільш доцільно використовувати в рамках санаторно-курортного лікування при хронічному панкреатиті.
Є хворому необхідно дрібно, тобто невеликими порціями 5 – 7 разів на день, всі страви мають бути кімнатної температури.
Аналіз калу
Перед збором калу необхідно ретельно підмитися з використанням мила або гелю для душу, а потім ретельно витерти шкіру сухим рушником. Це дозволить уникнути попадання в кал води і бактерій з шкіри і значно підвищити достовірність діагностики.
Збирати кал найкраще в невеликий пластиковий контейнер із щільно закривається кришкою. Для проведення аналізу достатньо 1 ч. ложки. При зборі калу рекомендується використовувати медичне судно або качку. Виловлювати кал з унітазу категорично заборонено, так як в цьому випадку він буде забруднений сторонніми домішками.

При аналізі калу у хворого панкреатитом часто спостерігається такий стан, як стеаторея – підвищений вміст в калі жирових компонентів. Стеаторея часто провокує порушення стільця, яке може проявлятися у вигляді проносу або запору.
Крім цього, у людини із запаленням підшлункової залози в калі можуть виявитися часточки неперетравленої їжі. Це пояснюється тим, що хворий орган не може продукувати достатню кількість травних ферментів, що порушує процес перетравлення і засвоєння їжі.
Ще одним показником панкреатиту є низький вміст в калі панкреатичної еластази – протеолітичного ферменту, необхідного для нормальної роботи системи травлення. При запаленні підшлункової залози її секреція значно знижується, що можна виявити в ході аналізу калу.
Найдорожчим методом дослідження калу є аналіз на панкреатичну еластазу, який обійдеться пацієнту приблизно в 2500 гривень. У свою чергу копрограма, що дозволяє виявити в калі підвищений вміст жиру і неперетравлених залишків їжі, буде коштувати близько 450 гривень.
Причини розвитку патологічних змін
Відповісти на питання про те, як дізнатися про самопочуття підшлункової залози, можуть не тільки лікарі. Адже запальні зміни в даному органі супроводжуються вираженими болями і нудотою. Ці симптоми практично завжди пов’язані з попереднім вживанням алкоголю або жирної їжі. Етиловий спирт є головною причиною розвитку панкреатиту і захворювань печінки. Він руйнує панкреатичні клітини, що призводить до порушення вироблення ферментів. Тривале вживання алкоголю може викликати і гормональні зміни, зокрема цукровий діабет.
Інша причина розвитку патологій – це неправильне харчування. Діагностика захворювань печінки і підшлункової залози повинна починатися з опитування пацієнта. Вживання жирів у великій кількості призводить до того, що ферменти не можуть впоратися з навантаженням. Також на стан органу впливає частий прийом гострої і смаженої їжі.
Дослідження структури органу
Дослідження підшлункової залози засноване на властивостях тканини: її не видно при звичайному рентгенологічному огляді, але протоки залози можна оглянути рентгенологічно, вводячи в них контраст. Добре доступна залоза для дослідження ультразвуковим методом, а доплерографія визначає кровотік в її судинах. Комп’ютерна томографія візуалізує її структуру пошарово, але оптимальний для визначення найдрібніших структур органу магнітно-резонансний її аналог. Розглянемо все по порядку.
Рентгенологічні методи
- Оглядова рентгенографія дозволяє візуалізувати тільки звапніння тканини залози, великі конкременти в її протоках.
- Ендоскопічна ретроградна холангіопанкреатографія – введення рентген-контрастної речовини в протоки залози з дванадцятипалої кишки за допомогою оптичного апарату, яким виконують фіброгастроскоп.
- Селективна ангіографія – рентгенологічний огляд судин залози після введення в них контрастної речовини.
- Комп’ютерна томографія допомагає в діагностиці пухлинних і запальних процесів в залозі.
Кожен з методів обстеження вимагає проведення пацієнтом підготовчих процедур.
Ультразвукове дослідження
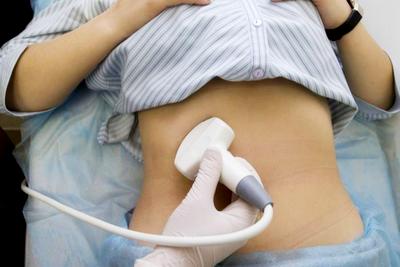
Ультразвукова діагностика – найбільш простий і доступний метод дослідження структури підшлункової залози.
Цей метод не так точний, як томографічне дослідження, але через свою простоту і безпечність є основним для первинної діагностики патологій залози. УЗД дозволяє візуалізувати гостре і хронічне запалення, пухлини, абсцеси, кісти; ультразвукова доплерографія неоціненна для первинної оцінки кровотоку органу. Цей метод вимагає попередньої підготовки. Про те, як її провести, щоб результат дослідження вийшов достовірним, ми розповіли в статті: Підготовка до УЗД при патології підшлункової залози.
Диспепсичні явища
Найчастіше больовий синдром супроводжується нудотою, яка, як правило, передує блювоті. Особливість блювоти в тому, що після неї не настає полегшення.
Також можуть відзначатися і розлади стільця, найчастіше є схильність до діареї.
УЗД підшлункової залози – підготовка до процедури
УЗД підшлункової залози дає можливість в різних проекціях побачити тканини залози і проаналізувати її стан. При діагностиці патологій залози саме УЗД є найбільш затребуваним, безпечним і достовірним методом. Його можна використовувати не тільки для виявлення захворювань, але і для спостереження за ходом призначеного лікування.
Етапи підготовки до обстеження.
Так як процеси активного газоутворення можуть спотворювати дані результатів УЗД, то за два дні до проведення процедури необхідно повністю видалити з раціону:
- молоко;
- рибні консерви;
- дріжджову випічку;
- салати з квасолі і гороху;
- страви з капусти;
- газовані напої;
- жирні соуси.
Весь процес обстеження включає візуальну оцінку форми залози, встановлення її розміру, визначення просторового розташування в черевній порожнині, спостереження за особливостями структури і будовою проток.
При проведенні УЗД лікар пропонує розташуватися пацієнтові горизонтально на спеціальній кушетці. На область залози наносять гелевидну речовину і починають рух датчика по шкірі.
Результати зображення відразу видно на екрані. Їх можна фіксувати за допомогою фотознімків.
Які патології виявляють?
При проведенні УЗД визначають наявність пухлини, кісти, ліпоматозу, запалення, присутність у тканинах залози солей кальцію.
Як бути, якщо у вашої дитини збільшена підшлункова залоза?
Обстеження і захворювання підшлункової залози
Тривожні симптоми можуть вказувати на захворювання підшлункової залози. Найбільш поширеними є: гострий або хронічний панкреатит, аутоімунний панкреатит, цисти (запальні, паразитарні, ракові), а також рак підшлункової залози, включаючи панкреатичні нейроендокринні пухлини. Для того, щоб фахівець поставив діагноз, проводиться серія спеціалізованих досліджень підшлункової залози.
Загальні ознаки патології
Погіршення стану підшлункової не завжди проявляється раптово. Багато людей просто не надають значення відчутного дискомфорту у верхній частині живота, який посилюється після застілля. Вказувати на розвиток захворювання можуть такі ознаки:
- Нудота. Посилюється після вживання алкоголю, жирної і смаженої їжі. У важких випадках супроводжується блюванням без полегшення.
- Болі. Ниючі або гострі болі концентруються в зоні епігастрію, але можуть віддавати під лопатку, за грудину або під ребра.
- Проблеми зі стільцем. Це або запор, або діарея, в залежності від типу патології і передумов для її розвитку. Якщо в калі присутні видимі частинки їжі – це не зовсім нормально.
- Відрижка і метеоризм. Порушення процесу травлення призводить до бродіння залишків їжі і накопичення газів. Відрижка супроводжується відчуттям неприємного присмаку в роті.
- Температура. Підвищення температури є очевидною ознакою запального процесу. В цьому випадку діяти потрібно негайно – викликайте «швидку допомогу».
При розвитку ускладнень можливі прояви таких симптомів, як жовтяниця, погіршення зору, розлади координації. Також помітно знижується вага, пропадає апетит.
Важливо! Одних скарг пацієнта і поверхневого огляду недостатньо. Тільки після того, як буде проведена комплексна діагностика підшлункової залози, лікування може бути призначено вашим лікуючим лікарем.
Які дослідження входять в схему діагностики?
При виявленні під час розпитування та огляду підозрілих на захворювання підшлункової ознак лікар призначає повне обстеження підшлункової залози. Для цього використовуються:
- аналіз крові на біохімічні тести;
- біохімічне дослідження сечі, що виявляє рівень діастази;
- аналіз калу на копрологію для виявлення неперетравлених харчових залишків, жирів (стеаторея);
- УЗД допомагає у виявленні розмірів, форми, пухлин і кіст;
- діагностичні тести надають інформацію про порушені функціональні здібності органу;
- в якості додаткових джерел у пошуку непрямих ознак використовують рентгенівське дослідження, магнітно-резонансну томографію (МРТ) і комп’ютерну томографію підшлункової залози, сусідніх органів;
- біопсія тканини.
Клінічні методи
Діагностика підшлункової залози починається з відвідування лікаря. В першу чергу необхідно записатися на прийом до терапевта. Тільки після візуального огляду хворого і пальпації живота він направить пацієнта до гастроентеролога або ендокринолога та дасть направлення на ряд аналізів.
Клінічні методи вважаються не менш важливими, ніж лабораторні та інструментальні. Дослідження підшлункової залози кваліфікований фахівець почне з розмови з хворим. В першу чергу необхідно визначити всі симптоми, які турбують пацієнта. Лікар визначає характер болю, інтенсивність, зміни больового синдрому протягом доби.
Не менш важливо правильно пальпувати живіт. Досвідчений фахівець може за допомогою пальпації попередньо визначити запальні процеси в органах черевної порожнини.
Зібравши всю інформацію, отриману від пацієнта про його відчуття, включивши власні спостереження, лікар починає попередньо розробляти план діагностики. Обстеження починають з лабораторних аналізів. У більшості випадків результати дають лікарю підстави для призначення інструментальних методів обстеження.
Нетрадиційні методи лікування
При гострій формі запалення підшлункової залози єдиним правильним рішенням є звернення до лікаря. Експериментувати з народними засобами при цьому різновиді захворювання не варто. Якщо ж симптоми і діагностика панкреатиту вказують на хронічну форму недуги, то можна спробувати способи лікування, пропоновані нетрадиційною медициною.
Позитивний ефект у більшості випадків дає фітотерапія. Застосування трав’яних зборів дозволяє помітно поліпшити стан людей, які страждають на хронічний панкреатит. Ось рецепт одного засобу народної медицини:
- змішати в рівних частинах кукурудзяні рильця, квітки ромашки та календули, листя подорожника і траву м’яти;
- взяти 1 ч. л. з отриманої суміші і залити 2 склянками окропу;
- поставити відвар на водяну баню на 15 хвилин;
- готове засіб настояти протягом 45 хвилин і процідити.
Відвар рекомендується пити тричі на день за 15 хвилин до вживання їжі по 0,4 склянки, попередньо розбавляючи теплою водою до об’єму склянки. Зберігати засіб можна в холодильнику до 5 днів.

Біль
Вона є основним симптомом при запаленні залози (панкреатит). За своїм характером біль може бути різною:
- тягне,
- ріжуча,
- тупа,
- гостра.
Ступінь вираженості больового синдрому, як правило, залежить від обсягу ураження органу, а також від залучення в запальний процес очеревини. В останньому випадку додатково розвивається гострий перитоніт, що виявляється сильними і нестерпними болями, в цьому випадку потрібне негайне лікування. Тупий біль більш характерний для хронічного панкреатиту.
Окремо варто сказати про локалізацію болю – при панкреатиті вона відзначається в епігастральній ділянці (праворуч – при ураженні головки залози, в центрі – тіла, зліва – хвоста). Нерідко біль може віддавати в спину.
Може відзначатися зв’язок між прийомом гострої, жирної їжі та виникненням болю. Тому лікування повинно включати в себе і зміна раціону харчування.
Клінічна картина гострої форми хвороби
Симптоми запалення підшлункової залози відрізняються швидкістю розвитку і значною інтенсивністю. Вони обумовлені порушенням анатомічної структури органа (набряком і руйнуванням клітинної структури), а також порушенням його функціональних здібностей (синтез гормонів і травних ферментів). Для гострої форми характерні такі ознаки:
- біль різної інтенсивності, але у більшості хворих вона варіюється від дуже сильної до практично нестерпної;
- больові відчуття концентруються у верхній зоні живота, нерідко поширюються на верхню частину поперекової опори, загрудну область (нагадує больовий синдром при стенокардії), ліву лопатку і верхню кінцівку;
- біль при панкреатиті має схильність до наростання, зазвичай пульсуюча або розпираюча, не знімається звичними анальгетиками і не змінює своєї інтенсивності при зміні положення тіла;
- відсутність апетиту (аж до відрази до їжі), болісна тривала нудота навіть при одному згадуванні про харчові продукти, повторні епізоди блювання неперетравленою, недавно з’їденною їжею;
- у більшості відзначаються більш виражені симптоми порушення травлення – рясна діарея без домішок крові і слизу, калові маси смердючі з домішками жирових вкраплень;
- змінюється загальний стан хворого – підвищується температура нерідко до високих цифр, виникає озноб і виражена слабкість.
Хронічний варіант панкреатиту за клінічними ознаками багато в чому схожий з гострим. Однак вираженість окремих симптомів значно менша. При хронічному варіанті запалення підшлункової залози людина скаржиться на:
- зміни апетиту (погіршення, відраза до певних страв);
- періодичні напади нудоти й повторюваної блювоти погано перевареною їжею;
- больові відчуття в животі, які є ниючими, а не розпираючими, в верхній зоні живота (іррадіація болю в спину й у ліву руку спостерігається рідко);
- рідкі випорожнення, що виникають через порушення травних процесів, а не приєднання мікробного агента.


