Жировий гепатоз печінки: симптоми і лікування гепатозу, дієта
Жировий гепатоз: що це таке?

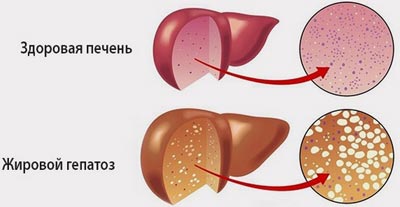
Жировий гепатоз — це хронічне захворювання, при якому відбувається переродження функціональних клітин печінки (гепатоцитів) у жирову тканину.
При жировому гепатозі клітини печінки (гепатоцити) втрачають свої функції, поступово накопичуючи в собі прості жири та перероджуючись у жирову тканину. При стеатозі або жировій інфільтрації маса жиру перевищує 5%, невеликі його скупчення розрізнені, так виглядає дифузний жировий гепатоз печінки. При його вмісті більше 10% від загальної ваги печінки вже більше половини гепатоцитів містять жир.
Дізнатися про жировий гепатоз спочатку практично не буває можливим. На жаль, особливо яскраво симптоми виражаються на останній стадії, коли захворювання вже прогресує. У хворого з’являються:
- в感ання тяжкості в області печінки;
- висипання на шкірі та тьмяний її колір;
- розлади в травленні, часта нудота, можлива блювота;
- погіршення зору.
Один із симптомів, які характеризують дифузні зміни печінки за типом жирового гепатозу, — збільшення її розмірів — гепатомегалія. Хвора печінка займає велике місце у внутрішній порожнині людини, викликаючи дискомфортні відчуття. Причинами збільшення розмірів слугують:
- зростання числа клітин для боротьби з токсичними речовинами;
- примноження тканин для відновлення втрачених функцій;
- надлишкова чисельність жирових клітин.
Причини
Виходячи з того, які причини призвели до гепатозу, захворювання можна поділити на дві групи: спадкове і отримане в результаті порушення обмінних процесів в організмі.
До основних причин жирового гепатозу відносяться:
- ожиріння;
- захворювання обміну речовин;
- гіподинамія;
- переїдання;
- вегетаріанство з порушенням вуглеводного обміну;
- дієти для зниження ваги;
- тривалий прийом деяких лікарських препаратів;
- кордарон, дилтіазем, прострочений тетрациклін, тамоксифен;
- дефіцит в організмі альфа-антитрипсину;
- противірусне лікування при ВІЛ;
- передозування вітаміну A;
- захворювання органів внутрішньої секреції;
- систематичне зловживання спиртними напоями;
- вплив радіації;
- захворювання органів травлення.
Прогресування дистрофії клітин призводить до запального процесу, а воно, у свою чергу, — до загибелі й рубцювання тканин (цирозу). Одночасно розвиваються супутні патології шлунково-кишкового тракту, серцево-судинної системи, метаболічні порушення:
- цукровий діабет;
- жовчні камені;
- дефіцит травних ферментів;
- дискінезія жовчних проток;
- запалення підшлункової залози;
- гіпертонічна хвороба;
- ішемія серця.
При жировому гепатозі печінки хворий важко переносить будь-які інфекції, травми і втручання.
Існують фактори ризику для утворення жирового гепатозу, серед них:
- підвищений артеріальний тиск;
- жіноча стать;
- знижені тромбоцити;
- підвищена лужна фосфотаза і ГТГ;
- поліморфізм гена PNPLA3 / 148M.
Виходячи з причин, можна сказати, що розвиток гепатозу цілком можна попередити. Зміна способу життя не тільки не допустить появи хвороби, а й усуне її на початковому етапі.
Ступені
У міру накопичення жиру жировий гепатоз печінки поділяють на три ступені розвитку:
- Перша ступінь характеризується невеликим накопиченням клітин простих жирів. Якщо ці накопичення відзначені в кількості кількох вогнищ і між ними діагностується велика відстань, то це — дифузний жировий гепатоз.
- Друга ступінь ставиться в разі, коли обсяг жиру в печінці збільшується, а також в будові органу з’являються ділянки сполучної тканини.
- Найважча третя ступінь хвороби відзначається, коли явно видно площі заростання клітин печінки сполучною тканиною і великі відкладення жиру.
Лікування хвороби
Захворювання печінки, які можуть призвести до гепатомегалії, дуже різноманітні. У лікуванні важливо точно встановити причину недуги та усунути дію негативного фактора на печінку.
Крім того, в терапії дуже важливо усунути будь-яке негативне вплив на печінку. Необхідно повністю відмовитися від вживання алкоголю, шкідливої їжі, за можливості, від медикаментозної терапії. Дуже важливо зберегти залишилися клітини печінки і уповільнити процес заміщення здорової тканини на фіброзну. Важливо дотримуватися щадної здорової дієти та вживати більше вітамінів.
Народне лікування гепатомегалії націлене на відновлення тканин печінки, покращення харчування органу. Також народні засоби надають комплексний позитивний вплив на весь організм, покращують обмін речовин, сприяють виведенню з тканин шлаків і токсинів.
- Цілющий збір №1. Необхідно змішати пустирник, шавлію, корінь півонії, цикорію та кульбаби в рівному ваговому співвідношенні. У 500 мл окропу потрібно заварити 2 столових ложки такого збору. Настій витримують на водяній бані півгодини, потім наполягають ще кілька годин і профільтровують. Це — денна порція зілля. Відвар випивають в кілька прийомів невеликими порціями.
- Цілющий збір №2. Необхідно вмішати в рівному ваговому співвідношенні траву чистотілу, котячих лапок, мати-й-мачухи та звіробою, листя подорожника і квіти календули. У 500 мл окропу запарити 2 столових ложки такого збору, настоювати в термосі дві години, після чого профільтрувати. Стандартне дозування по 50 мл настою 3 рази на день. Лікування триває три тижні, потім роблять двотижневу перерву.
- Мед. Цей засіб має цілющу дію на весь організм. Мед з’їдають вранці на голодний шлунок по 2 чайних ложки. Мед можна розчинити в склянці холодної кип’яченої води і додати 2 чайних ложки свіжовіджатого лимонного соку.
- Гарбуз. Цей овоч має сприятливу дію на клітини печінки. У лікуванні використовують свіжу терту гарбуз. Її можна змішувати з медом або додавати в овочевий салат. У день з’їдають 500 г свіжого гарбуза. Також з цього овоча можна віджимати сік або готувати запечену гарбуз з медом.
- Буряк. Ось ще один корисний для печінки овоч. Із сирого буряка віджимають сік, витримують його 15-20 хвилин і змішують зі свіжовіджатим морквяним соком у співвідношенні 3:10. В день випивають 100 мл такого соку. Також буряк можна класти в салати або вживати у відвареному вигляді.
- Суниця. Влітку можна пити свіжовіджатий суничний сік. Добова доза — 200 мл. В інші пори року з сушених плодів суниці готують настої (1 ст. л. плодів на склянку окропу). П’ють по склянці такого настою двічі на день.
- Ягоди ялівцю. Приймають до 15 сирих ягід на день у кілька прийомів на голодний шлунок. Лікування краще починати з 3 ягід на день, по 1 перед кожним прийомом їжі. Поступово кількість ягід збільшують, поки не доведуть до 5 перед кожним прийомом їжі три рази на добу.
Для лікування захворювання печінки дуже важливо дотримуватися дієти. Харчування має бути здоровим і збалансованим, насичувати організм всіма необхідними речовинами і не перевантажувати печінку.
- Приймати їжу потрібно 5-6 разів на день невеликими порціями.
- Їжа повинна бути відвареною, приготовленою на пару або запеченою. Смажена їжа заборонена.
- Слід скоротити вживання жирів. Слід повністю відмовитися від жирів тваринного походження, замінити їх на рослинні.
- Заборонено вживати «легкі вуглеводи»: цукор і кондитерські вироби, випічку, хлібобулочну продукцію, макарони та інші вироби з тесту, а також картоплю. У помірній кількості дозволені мед і варення.
- Рекомендується скоротити вживання м’яса і риби, повністю виключити жирні сорти.
- Слід відмовитися від маринованої їжі, скоротити вживання солі, перцю, спецій.
Їжа повинна бути домашнього приготування, свіжою. Не рекомендується їсти напівфабрикати, консерви, ковбаси.
- Основу харчування повинні складати овочі та каші.
- Корисно вживати сезонні фрукти. У будь-який час року корисні сухофрукти і горіхи.
Без правильного харчування неможливо відновити функції печінки. Дієту потрібно дотримуватися до повного одужання хворого. І навіть після лікування необхідно буде дотримуватися певні обмеження: назавжди відмовитися від алкоголю і не перевантажувати печінку жирною і шкідливою їжею.
Симптоми і характерні ознаки
Гепатомегалія печінки — це патологічне збільшення органу та дифузні зміни її тканин. При цій патології печінку можна легко пропальпувати під ребрами, в той час як здоровий орган важко промацати. При пальпації пацієнт відчуває біль, що також є ознакою захворювання. Гепатомегалія виступає симптомом, який вказує на те, що печінка потребує лікування.
Хворого можуть турбувати такі симптоми:
- Хворобливі відчуття або відчуття тяжкості в правому боці, особливо при зміні положення тулуба.
- Шкірні висипання, які супроводжують сверблячкою. Іноді з’являються червоні точки на шкірі, що нагадують павучків – з судинними «лапками», що розходяться в сторони. Їх навіть називають «печінковими зірочками».
- Скупчення рідини в черевній порожнині.
- Порушення травлення (не тільки діарея, але і запор).
- Збільшення обсягів живота.
- Часта печія, до якої приєднується неприємний запах з рота.
- Нудота.
Ліва частка збільшена буває рідко, в основному – права. Ліва частка знаходиться поруч з підшлунковою залозою, тому збільшення цієї частини печінки зазвичай пов’язують з порушеннями залози.
Права частка печінки частіше схильна до гепатомегалії. Відбувається це через найбільше навантаження, яке виявляється на неї. Причому зростання частки може бути природним, а не наслідком захворювання. При діагностиці велика частина уваги приділяється саме правій частині печінки, так як вона відповідає за основне навантаження і функціональність.
Симптоматика хвороби в залежності від причини поразки печінкового відділу
- інтоксикаційні симптоми,
- пожовтіння шкіри,
- нудота, блювота,
- слабкість,
- підйом температури,
- головний біль,
- хворобливі відчуття при натисканні.
- поява кровотеч,
- температура,
- головний біль,
- слабкість,
- загальне погіршення стану організму,
- нудота,
- постійне поколювання в області печінки,
- придбання землистого відтінку шкіри,
- сильні больові відчуття при пальпації.
- зниження тиску,
- поява слабкості,
- стомлюваності,
- сильне схуднення,
- хворобливість в суглобах,
- гіперпігментація шкірних покривів.
- занепад сил,
- поява жовтого відтінку шкіри,
- інтоксикація,
- болі.
Симптоми жирового гепатозу у дорослих
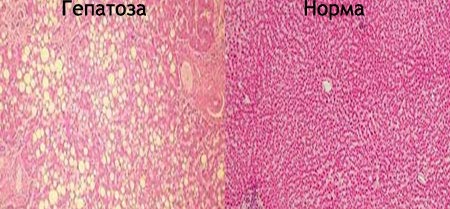
Гепатоз печінки – хвороба тиха. Часто до того моменту, як процес стає запущеним, у людини розвивається цироз печінки, що не помітно нічого. Однак це лише видимість. Якщо уважно прислухатися до власного організму, можна помітити те, чого раніше не спостерігалося. Перші симптоми жирового гепатозу печінки включають в себе:
- Хворобливість в правому боці.
- Збільшені розміри печінки, помітні при пальпації.
- Розлади травлення: блювання, пронос, нудота або запори.
- Погіршення стану шкіри і волосся.
- Схильність до простудних захворювань, поганий імунітет і алергічні реакції.
- Порушення репродуктивної функції, неможливість зачаття.
- У жінок відзначається відхилення менструального циклу, рясні або нерегулярні кровотечі.
- Погіршення згортання крові.
Зазвичай тривожні симптоми не з’являються одномоментно, а наростають протягом часу. Спочатку пацієнти скаржаться на хворобливість і дискомфорт, потім проявляються симптоми інтоксикації організму, адже уражений орган перестає виконувати свою функцію.
Якщо лікування на початковому етапі не проводиться, починають проявлятися симптоми, характерні для різних стадій печінкової недостатності:
| жировий гепатоз | симптоми |
| 1 стадія |
|
| 2 стадія |
|
| 3 стадія |
У важких випадках можливе:
|
Якщо жировий гепатоз печінки не лікується, з’являються симптоми цирозу печінки і печінкової недостатності:
- зміна поведінки; жовтяниця;
- монотонність мови;
- слабкість;
- відраза до їжі;
- асцит;
- порушення координації.
Важливо на ранній стадії діагностувати жировий гепатоз печінки – симптоми і лікування визначаються і призначаються тільки лікарем. Тоді вище ймовірність повністю відновити її функції. Хворий може скоротити час лікування, якщо буде дотримуватися всіх розпоряджень. На жаль, на ранньому етапі симптоми жирового гепатозу не виявляються.
Люди в зоні ризику повинні періодично проходити перевірку, щоб виявити дифузні зміни і почати лікування.
Що покаже діагностика
У 50-68% пацієнтів з жировим гепатозом симптоми печінкового захворювання не виявляються. Часто вони звертаються до лікаря з приводу інших патологій, таких, як гіпотиреоз, гіпертонія, жовчнокам’яна хвороба, міокардіальної недостатність тощо. Ознаки жирової дистрофії печінкової тканини нерідко виявляються випадково при плановому медогляді.

Жировий гепатоз діагностується при наявності п’яти і більше відсотків жиру в загальній масі печінки.
Щоб визначити форму гепатоза і стадію інфільтрації паренхіми, проводять ряд обстежень. Методи діагностики підбираються гастроентерологом відповідно до анамнезом і зовнішніми проявами хвороби:
- клінічний аналіз крові і сечі;
- УЗД черевних органів;
- біопсія паренхіми;
- еластографія;
- біохімічний аналіз крові;
- магнітно-резонансна томографія (вогнищева МРТ при локальних жирових скупченнях в печінці).
Гепатомегалія (збільшення печінки) визначається під час ультразвукового обстеження. На патологію вказують ехопризнаки – надмірне відображення хвиль від паренхіми. Спеціаліст встановлює остаточний діагноз, якщо виявляє і інші ознаки жирового гепатозу печінки:
- зниження рентгенівської щільності печінки через жирового переродження (при КТ);
- патологічні порожнини з ліпідами в органі (при МРТ);
- структурні зміни в печінковій тканині (при еластографії).
За результатами біопсії визначають тип жирового гепатозу і стадію захворювання. Після цього лікар складає схему лікарської терапії, призначає дієту і допоміжні терапевтичні процедури.
Прогноз
Прогноз визначається причиною синдрому і ступенем пошкодження гепатоцитів, оборотністю процесу. Прогностично несприятливі гепатомегалії при цирозі печінки, токсичному пошкодженні, первинному неопластичному процесі. Помірне збільшення органу при загальних захворюваннях, в тому числі вірусних інфекціях, транзиторна гепатомегалія у дітей характеризуються швидко регресуючим плином.
Сумнівний прогноз в разі гепатомегалії виставляється тільки пацієнтам з онкологічною патологією на 2-4-й стадії процесу, а також хворим з генетичними захворюваннями.
Печінка досить швидко повертається до колишнього нормального розміру в таких випадках:
- при вірусних інфекціях;
- при так званій транзиторній гепатомегалії (минуще збільшення без лабораторних змін) в дитячому віці.
Нормальні розміри печінки у дорослих
Говорячи про розміри органа, необхідно домовитися про те, якими методами їх оцінюють. При визначенні параметрів методом вистукування (перкусії), їх нормальні показники становлять 9х8х7 см. Вони можуть варіювати в залежності від зростання пацієнта. При значеннях вище середнього, вимірювання печінки можуть бути на 1 см більше. При невеликому зростанні вони зменшуються на 1 см.
При обмацуванні (пальпації) в стані відсутності захворювань цей паренхіматозний орган розташовується в правому підребер’ї і не виходить за межі реберної дуги. Якщо край виявляється нижче, то це може служити ознакою гепатомегалії або опущення органу внаслідок ентероптозу або захворювань органів грудної клітини (емфізема тощо). Для уточнення причин виходу краю печінки нижче ребер необхідно скористатися перкусією, УЗД або рентгенографією органів грудної клітини.
Нормальні параметри органу при дослідженні його за допомогою ультразвукового апарату в передньо-задньому напрямку становлять 12,5 см при вимірюванні правої частки і 7 см – лівої частки. Поперечний розмір становить 20 – 22 см. Значення також мають розміри судинного пучка печінки.
Ризики для хворого
При запізнілому лікуванні гепатозу виникають небезпечні для життя ускладнення.

Так як захворювання на перших стадіях протікає безсимптомно, зазвичай трапляється так, що лікування починається дуже пізно.
Жирове переродження печінки загрожує переходом патологічних процесів в хронічну форму і такими наслідками:
- жовтяниця – пожовтіння і свербіж шкіри, викликані скупченням в крові жовчного пігменту;
- фіброз – оборотний процес заміни гепатоцитів рубцевою тканиною;
- цироз – необоротне заміщення тканини з гепатоцитів клітинами сполучної тканини;
- печінкова недостатність – комплекс патологічних змін в організмі, викликаний дисфункцією печінки.
Найбільшу небезпеку становлять циротичні зміни, які не піддаються ефективній терапії. На тлі цирозу виникає асцит (водянка живота), гепатоцелюлярна карцинома, печінкова кома. Всі вони призводять до летального результату.
Що таке помірна гепатомегалія?
Під помірною гепатомегалією мається на увазі незначне збільшення метричних параметрів печінки, що не перевищує 20 мм, діагностувати яке можна тільки при застосуванні інструментальних методів візуалізації. Клінічні ознаки помірної гепатомегалії, як правило, мінімальні, що ускладнює ранню діагностику даного стану. Клінічні прояви помірної гепатомегалії з’являються тільки при тривалому перебігу і органічному ураженні паренхіми, що супроводжується порушенням функції органу. Таким чином, помірна гепатомегалія схильна прогресувати і провокувати значний розлад здоров’я пацієнта.
Типовими ознаками помірної гепатомегалії є общеінтоксікаційні прояви у вигляді невмотивованої слабкості, швидкої стомлюваності, які не мають нічого спільного з фізичною активністю людини. Помірна гепатомегалія практично ніколи не викликає інтенсивний больовий синдром в черевній порожнині, однак частина пацієнтів, які страждають на дану патологію, відзначають періодичну появу неприємних відчуттів тяжкості в епігастрії справа, печії і порушення апетиту у вигляді його зниження. Поява навіть таких неспецифічних проявів помірної гепатомегалії має стати причиною подальшого інструментального обстеження пацієнта з метою усунення причини його виникнення. Початковою ланкою в діагностиці помірної гепатомегалії є ультразвукове сканування черевної порожнини, однак слід враховувати, що у частини хворих ехографія може бути утруднена, в зв’язку з чим, додатково слід пройти комп’ютерне томографічне обстеження органів черевної порожнини.
Ознаки помірної гепатомегалії найчастіше можуть носити парціальний характер, тобто збільшення печінки відбувається не дифузно, а за рахунок зміни обмежених ділянок печінкової паренхіми, ехопрізнаками якої є виявлення ділянок порушення однорідності структури у вигляді абсцесів, пухлин, метастазів.
Помірна гепатомегалія найчастіше провокується таким захворюванням як жировий гепатоз, патоморфологічною основою якого є переродження гепатоцитів на жирові клітини. Основним етіопатогенетичним фактором у розвитку помірної гепатомегалії, обумовленої жировим гепатозом, є аліментарне ожиріння, тобто вживання людиною великої кількості простих жирів. Жировий гепатоз відноситься до повільно прогресуючої форми гепатомегалії і в патогенезі його розвитку виділяється кілька стадій.
Дієта для людей з гепатомегалією
При гепатомегалії дотримуються принципи лікувального харчування за М. Певзнером. Це так званий стіл №5 – щадна дієта, яку призначають при всіх захворюваннях, пов’язаних зі збільшенням печінки і селезінки, а також жовчного міхура. Показаннями для її застосування є гострий гепатит, цироз печінки, ЖКХ.
Основними принципами лікувального харчування є:
- фізіологічна харчова повноцінність раціону харчування по всьому макро/мікронутрієнтів;
- щадний характер харчування;
- регулярність і дробовий характер прийому їжі.
Дієта при збільшеної печінки включає наступний дозволений асортимент продуктів:
- вівсянку, перловку, вермішель, гречку або рис;
- рибний асортимент представлений нежирними сортами;
- знежирену молочку;
- молочні супи з додаванням макаронних виробів, овочів і крупи. Не можна їсти перші страви на основі наваристого бульйону;
- м’ясну продукцію нежирних сортів. Це можуть бути тефтелі, котлети або сосиски. В рідких випадках дозволяється приготування м’яса у вигляді великих шматків;
- білковий омлет з одного яйця;
- овочеве розмаїття включає моркву, кабачки, буряк, картоплю і гарбуз. У меню можна додавати страви з запечених, відварних або свіжих овочів;
- сухофрукти;
- масло (рослинне, вершкове);
- хлібобулочний асорті з вчорашньої випічки без додавання здоби;
- мед, желе, суфле;
- відвар шипшини.
Дієта при гепатомегалії печінки передбачає виключення з раціону харчування таких продуктів:
- Жирні сорти червоного м’яса, субпродукти, м’ясо водоплавної птиці, жирну рибу, сало, кондитерські вироби, шоколад, торти, тістечка, листкове/здобне тісто.
- Бобові і все грубі овочі, кисло-квашену капусту, соління й маринади.
- Кулінарні/тваринні жири, копченості, морепродукти.
- Шпинат, щавель, редис, цибулю, гриби, редьку, часник, майонез, кетчуп, гострі соуси – хрін, перець, оцет, гірчиця.
- Незбиране молоко, солоний/гострий сир. Обмежується вживання жирного сиру, сметани, вершків і солодких сирків.
- Сирих курячих яєць, варених всмятку – до трьох штук в тиждень.
- Міцний чай/кава, какао, шоколад, морозиво.
- Алкогольні і газовані напої, пакетовані соки.
Дієта і правила харчування
Дієта при збільшенні печінки вкрай ефективна і призначається всім пацієнтам. Головна її мета – нормалізувати роботу органу і зняти з нього зайве навантаження.
Обмежують або виключають такі продукти:
| Білки, г | Жири, г | Вуглеводи, г | Калорії, ккал | |
| Овочі та зелень | ||||
| овочі консервовані | 1,5 | 0,2 | 5,5 | 30 |
| бруква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| цибуля ріпчаста | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька біла | 1,4 | 0,0 | 4,1 | 21 |
| квасоля | 7,8 | 0,5 | 21,5 | 123 |
| хрін | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
| ягоди | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
| гриби | ||||
| гриби | 3,5 | 2,0 | 2,5 | 30 |
| гриби мариновані | 2,2 | 0,4 | 0,0 | 20 |
| Горіхи і сухофрукти | ||||
| горіхи | 15,0 | 40,0 | 20,0 | 500 |
| мигдаль | 18,6 | 57,7 | 16,2 | 645 |
| снеки | ||||
| чіпси картопляні | 5,5 | 30,0 | 53,0 | 520 |
| Борошно та макаронні вироби | ||||
| вареники | 7,6 | 2,3 | 18,7 | 155 |
| пельмені | 11,9 | 12,4 | 29,0 | 275 |
| Хлібобулочні вироби | ||||
| булочки здобні | 7,9 | 9,4 | 55,5 | 339 |
| житній хліб | 6,6 | 1,2 | 34,2 | 165 |
| Кондитерські вироби | ||||
| крем кондитерський | 0,2 | 26,0 | 16,5 | 300 |
| тісто пісочне | 6,5 | 21,6 | 49,9 | 403 |
| морозиво | ||||
| морозиво | 3,7 | 6,9 | 22,1 | 189 |
| шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
| Сировина і приправи | ||||
| гірчиця | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
| Молочні продукти | ||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| вершки 35% (жирні) | 2,5 | 35,0 | 3,0 | 337 |
| вершки збиті | 3,2 | 22,2 | 12,5 | 257 |
| Сири і сир | ||||
| сир пармезан | 33,0 | 28,0 | 0,0 | 392 |
| М’ясні продукти | ||||
| свинина жирна | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
| Ковбасні вироби | ||||
| ковбаса с/копчена | 9,9 | 63,2 | 0,3 | 608 |
| птах | ||||
| курка копчена | 27,5 | 8,2 | 0,0 | 184 |
| качка | 16,5 | 61,2 | 0,0 | 346 |
| качка копчена | 19,0 | 28,4 | 0,0 | 337 |
| гусак | 16,1 | 33,3 | 0,0 | 364 |
| Риба та морепродукти | ||||
| риба копчена | 26,8 | 9,9 | 0,0 | 196 |
| ікра чорна | 28,0 | 9,7 | 0,0 | 203 |
| ікра лососева зерниста | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рибні консерви | 17,5 | 2,0 | 0,0 | 88 |
| сьомга | 21,6 | 6,0 | – | 140 |
| форель | 19,2 | 2,1 | – | 97 |
| Масла і жири | ||||
| жир тваринний | 0,0 | 99,7 | 0,0 | 897 |
| жир кулінарний | 0,0 | 99,7 | 0,0 | 897 |
| напої алкогольні | ||||
| вино червоне сухе | 0,2 | 0,0 | 0,3 | 68 |
| горілка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
| напої безалкогольні | ||||
| вода содова | 0,0 | 0,0 | 0,0 | – |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кава розчинна сухий | 15,0 | 3,5 | 0,0 | 94 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
Відкладення жирових утворень, починаючи з маленьких жирових кульок у клітинах печінки, її порожнини. Неалкогольний тип відносить до захворювання – стеатоз печінки. Жировий гепатоз у даному випадку становить небезпеку для організму, адже найчастіше його перебіг абсолютно безсимптомний протягом тривалого часу, яскравих ознак, що вказують на складне захворювання, немає.
У випадках пізнього визначення захворювання в ролі ускладнень виступають серйозні захворювання – печінкова недостатність, цироз печінки. Надмірна вага, надмірне споживання їжі, особливо солодкого і жирного, призводить до ожиріння печінки.
Не можна не відзначити, що жировий гепатоз виникає при супутніх захворюваннях, таких як цукровий діабет другого та третього типів, метаболічний синдром.
Лікування в даному випадку, це перш за все дотримання строгої дієти, призначеної лікарем, з можливими призначеннями медичних препаратів групи гепатопротекторів з одночасним курсом вітамінів В, В6, В12, С. Хірургічне втручання призначається у випадках, коли перераховані методи не є достатньо ефективними та тривалими для одужання, або абсолютно не застосовні в разі важкого ступеня запущеної хвороби.
При різкому зниженні ваги, синдромі кахексії, дієтичне харчування не є пріоритетом через серйозні збої в системі травлення, і запальні процеси в печінці виявляються у некротичних, метаболічних проявах органу. У кожному конкретному випадку, лікування може призначити тільки лікар.
Причини розвитку болензі
Всі причини, що призводять до розвитку гепатомегалії печінки, можна розділити на три групи:
- Захворювання печінки. У цьому випадку спостерігається ураження гепатоцитів (клітин печінки), що запускає механізм або набряку тканини, або її регенерації. Збільшення печінки внаслідок набряку проходить після зняття запалення. При посиленою регенерації гепатоцитів справа дещо складніша. У цьому процесі відновлюється лише частина клітин печінки, а решта заміщуються сполучною тканиною. В результаті цього печінка поступово збільшується в розмірах і стає горбистою, щільною. Причинами гепатомегалії можуть стати різні захворювання печінки: аутоімунні і вірусні гепатити, ехінококоз, полікістоз, цироз і фіброз, злоякісні новоутворення та ін.
- Хвороби накопичення. Внаслідок порушення обміну речовин у печінці починають накопичуватися глікоген, залізо, вуглеводи, жири та інші речовини, що призводять до збільшення розмірів органу. До подібних захворювань відносяться гепатолентикулярна дегенерація, амілоїдоз, жировий гепатоз, гемохроматоз. Багато з них є спадковими. Але деякі, наприклад жирова інфільтрація, можуть виникати в результаті загального ожиріння, зловживання спиртними напоями, тривалого використання деяких лікарських препаратів.
- Серцево-судинні захворювання, що супроводжуються недостатністю кровообігу, призводять до кисневого голодування гепатоцитів і застою в печінці крові. Причиною гепатомегалії в цьому випадку є загибель клітин печінки і розвиток на їх місці сполучної тканини.
Збільшення печінки
Шкідливі фактори навколишнього середовища постійно впливають на сучасних людей, що негативно позначається на їхньому здоров’ї. Інфекційні захворювання, радіація, травми, токсичні речовини порушують функціональність багатьох органів, в тому числі печінки.
Печінка виконує захисну, кровотворну, синтезуючу, накопичувальну функцію. При найменших збоях у її діяльності порушується робота всього організму. Гепатомегалія (збільшення печінкових розмірів) – це тривожний сигнал, який може свідчити про небезпечні захворювання (цироз, рак тощо). Важливо своєчасно виявити причини збільшення печінки і провести грамотну терапію.
Нормальні розміри органу і патологічні зміни
Деякі пацієнти не знають, що таке гепатомегалія печінки. Це стан, при якому розміри залози збільшуються. Цей симптом вказує на наявність багатьох захворювань.
Існує 3 форми гепатомегалії:
- Невиражена. Орган збільшується на 1-2 сантиметри. Цей стан проявляється слабкістю, дискомфортом у животі, печією, неприємним запахом з рота, шкірним свербінням і т. д. Діагностувати невиражене збільшення залози допоможе УЗД.
- Помірна. Розмір органу трохи збільшений, спостерігаються незначні зміни структури, які не відповідають нормі. Виявити патологію можна за допомогою пальпації, УЗД, КТ.
- Виражена. Залоза сильно збільшена (на 10 см і більше), присутні дифузні зміни тканин. Цю форму гепатомегалії визначають за допомогою пальпації або навіть по контурах живота.
Нерідко печінка збільшується разом із селезінкою, це стан називають гепатоспленомегалією. Тоді орган можна промацати в епігастрії (верхня частина черевної порожнини).
У дорослих здорових пацієнтів діаметр органу досягає 20 см, ліва частка – від 6 до 8 см, права частка – близько 12,5 см, а ширина залози – від 23 до 27 см. Розмір органу від тупого заднього краю до гострого переднього становить 14-20 см. Діаметр загального печінкового протоку – від 3 до 5 см. Якщо людина здорова, то консистенція печінки м’яка. З нормальними розмірами печінки у дітей різного віку можна ознайомитися.
Якщо печінка збільшена на 5 см і більше, то це явна ознака патологічного процесу.
Причини гепатомегалії
Досить актуальним є питання про те, чому збільшена печінка.
Медики виділяють наступні чинники розвитку патології:
- Гепатити вірусного походження.
- Жирова інфільтрація печінки.
- Дисфункція жовчовивідних шляхів, при якій порушується відтік печінкового секрету.
- Інфекційні захворювання бактеріального походження.
- Цироз.
- Закупорка тромбами печінкових вен.
- Обструкція вен залози, яка супроводжується порушенням кровообігу і венозним застоєм.
- Амебіоз.
- Хвороба Філатова.
- Запалення венозних стінок з утворенням у їх просвіті тромбів.
- Запалення жовчних проток.
- Новоутворення доброякісного характеру.
- Наявність кіст у тканинах або органах.
- Онкологічне захворювання.
- Алкогольна залежність.
- Отруєння організму медикаментами.
- Захворювання, при яких порушується білковий обмін.
- Патології, пов’язані з порушенням функціонування імунної системи.
- Різні травми.
- Гемохроматоз (спадкова хвороба, при якій порушується обмін заліза).
- Функціональна недостатність серця з гострим або хронічним перебігом.
- Малярія.
- Паразитарні захворювання, які провокують лейшмании.
- Лейкоз.
- Лімфома Ходжикіна (злоякісне захворювання лімфатичної системи).
- Гемолітична хвороба новонароджених (несумісність резус-фактора матері і плоду).
- Гельмінтози.
- ЖКХ (наявність каменів у жовчному міхурі або його протоках).
Звідси можна зробити висновок, що гепатомегалія не завжди свідчить про захворювання печінки. У багатьох пацієнтів заліза збільшується на тлі паразитарних хвороб, які провокують ехінококи, лейшмании, амеби тощо.
Цей симптом часто проявляється у новонароджених внаслідок вроджених патологій, запальних захворювань або інтоксикації. У дитини молодше 7 років випинання органу з-під правого підребер’я на 1-2 см вважається нормою. У міру дорослішання малюка розмір залози нормалізується.
При гепатиті
Нерідко гепатомегалія проявляється при запаленні залози. Орган може збільшуватися при хронічному, лікарському, алкогольному, вірусному або аутоімунному гепатиті. При захворюванні спостерігаються дифузні зміни печінкових структур. Гепатит з хронічним перебігом може протікати протягом року. Гостра форма захворювання швидко прогресує і проявляється вираженими симптомами.
Запалення і збільшення органу при гепатиті провокують такі негативні фактори:
- Тривале зловживання алкоголем.
- Порушення санітарно-гігієнічного режиму в дитячих садах і школах.
- Вживання брудних продуктів або сирої води.
- Гемотрансфузія, під час якої використовується біологічний матеріал зараженої людини.
- Безладні статеві зв’язки без застосування презерватива.
- Використання нестерильних інструментів під час косметологічних або лікувальних процедур.
- Вживання ін’єкційних наркотиків.
Симптоми збільшення печінки при гепатиті неспецифічні: жовтяниця, дискомфорт або біль справа під ребрами, дрібні крововиливи на шкірі, свербіж, слабкість, жар і т. д. Оцінити стан залози можна на УЗД, КТ або за допомогою біохімії крові.
При жировому гепатозі
Не всі пацієнти знають, від чого збільшується печінка на тлі жирового переродження органу. При стеатозі гепатоцити заміщуються жировою тканиною. Як правило, захворювання провокують такі чинники: алкогольні напої, жирні страви, медикаменти тощо. Після проникнення в залозу токсини нейтралізуються і трансформуються в прості жири. При надлишку жирних кислот заліза поступово збільшується.
Як правило, гепатомегалія на тлі гепатозу виникає внаслідок порушення метаболізму або ожиріння. Однак медики виділяють інші чинники розвитку патології:
- Хвороби, що провокують розлади обміну жирів (діабет 2 типу, ожиріння, гіперліпідемія).
- Токсичне ураження залози. Через постійне надходження токсинів орган перестає справлятися зі своїми функціями, внаслідок чого він запалюється і збільшується. Гепатомегалія є ознакою алкогольного жирового гепатозу.
- Розлади функціональності травних органів і супутні патології. При порушенні засвоєння жирів або відтоку жовчних кислот печінка страждає.
- Хвороби ендокринних залоз. Стеатоз і гепатомегалія проявляються при надмірному продукуванні стероїдних гормонів і при дефіциті гормону щитовидної залози.
- Порушення правил харчування. Якщо пацієнт нерегулярно приймає їжу, вживає мінімальну кількість білкової їжі, регулярно голодує або часто експериментує з дієтами, функціональність гепатоцитів порушується.
- Тривалий прийом лікарських препаратів, пробіотиків, а також іонізуюче випромінювання провокують хвороби печінки.
Гепатомегалія на тлі стеатозу проявляється нудотою, блювотою, болем праворуч під ребрами, погіршенням стану шкіри, зниженням гостроти зору тощо. Виявити патологічні зміни можна при ультразвуковому дослідженні.
Паразитарні захворювання
Гепатомегалію можуть спровокувати паразити. Нерідко причиною випинання органу є ехінококоз, який викликають паразити з групи цестодозів. При захворюванні на печінкову тканину утворюються кісти. Людина заражається після вживання м’яса хворих тварин, немитих фруктів і овочів тощо.
Ехінококоз проявляється незначним збільшенням залози, субфебрильною температурою (від 37,1 до 38 °), висипом на шкірі, зниженням маси тіла, втратою апетиту, відчуттям ваги в області печінки тощо. Перші ознаки спостерігаються через кілька місяців або років після зараження.
Гепатомегалію іноді провокує малярія. Це інфекційне захворювання викликають плазмодії, які передаються через укуси комарів. Патологія супроводжується гепатоспленомегалією (одночасне збільшення печінки і селезінки на 1 см і більше).
Амебіаз – це паразитарне захворювання, при якому утворюються множинні абсцеси. Як наслідок, відбувається збільшення залози. Лабораторне дослідження крові показує, що концентрація печінкових ферментів підвищується.
На тлі лейшманіозу проявляється гепатоспленомегалія. Інфікування відбувається після укусу москітів, які є переносниками лейшманії. Печінкова тканина збільшується внаслідок розмноження паразитів у печінці. При відсутності лікування виникають фібротичні зміни (розростання сполучної тканини, поява рубцевих змін).
Гепатомегалія на тлі недостатності серця
Причиною збільшення печінки може стати правошлуночкова серцева недостатність. Ця патологія загрожує небезпечними ускладненнями.
Причини декомпенсації правого шлуночка серця:
- Захворювання, при якому відбувається звуження між легеневою артерією і правим шлуночком.
- Тромбоемболія (закупорка судини тромбом).
- Трикуспідальна недостатність (нещільне змикання стулок тристулкового клапана).
- Функціональна недостатність клапана легеневої артерії.
- Запалення перикарда (навколосерцевої сумки).
Гепатомегалію при серцевій недостатності можна виявити за набряками ніг, дискомфортом в правому підребер’ї, випинанням вен на шиї, задишкою, посинінням шкіри, болем у серці. Хронічна серцева недостатність проявляється зниженням обсягу сечі, збільшенням окружності живота. Межі печінки розширюються, що визначається під час перкусії. Гепатомегалія при серцевій недостатності виникає через застій крові в малому колі кровообігу.
Після вживання алкоголю
Печінка починає рости після тривалого вживання спиртних напоїв. Етиловий спирт, який регулярно надходить до органу, провокує жировий гепатоз і гепатит. Дифузні зміни спостерігаються через 5-7 років після регулярного зловживання алкоголем. При патології підвищується ймовірність цирозу.
Як правило, гепатомегалія при алкогольному гепатиті виникає після жовтяниці. Тоді пацієнти скаржаться на пронос, нудоту, біль справа під ребрами, фізичне виснаження, підвищення температури. Під час пальпації лікар зауважує, що заліза сильно збільшується. Якщо цироз відсутній, то орган гладкий на дотик.
Гепатомегалія при стеатозі має стерте перебіг. Як правило, збільшену печінку виявляють випадково під час УЗД. Тоді з’являється ниючий біль справа під ребрами, знижується працездатність, концентрація уваги, підвищується дратівливість тощо.
Гепатомегалія правої і лівої частки
Збільшення лівої частки печінки виникає рідко. Ліва частка знаходиться поруч з підшлунковою залозою, тому патологію можуть спровокувати різні захворювання цього органу. Крім того, гепатомегалія за рахунок лівої частки з’являється при інфекційних захворюваннях.
Збільшення правої частки печінки діагностується частіше. Інфекційні захворювання, негативний вплив токсичних речовин, неправильне харчування негативно позначаються на цій частині органу. Патологія може мати природний характер, оскільки права частка виконує велику частину функцій залози.
Буває так, що окремі частини або частки органу збільшуються нерівномірно, тоді йдеться про парціальну гепатомегалію. Найчастіше збільшується права чи ліва частка органу, трохи рідше деформується його нижній край. Під час пальпації відчуваються нерівності і горби. Для виявлення парціальної гепатомегалії проводять УЗД.
Новоутворення, кісти або абсцеси також свідчать про парціальні зміни залози і розвиток хвороби.
Дифузна гепатомегалія
При дифузних змінах змінюється структура залози. Гепатомегалія на тлі дифузних змін свідчить про запалення органу. Заліза має однорідну структуру, деформації або ущільнення відсутні. Спостерігаються помірні порушення структури, при цьому функції печінки зберігаються. Як правило, дифузна гепатомегалія супроводжується функціональною недостатністю органу, вираженою інтоксикацією, крововиливами. Заліза може збільшитися на тлі печінкових хвороб або поразок загального характеру, через які порушується метаболізм і розвивається запалення.
Дослідити печінкову тканину на предмет дифузної гепатомегалії можна під час УЗД. Незначне збільшення залози і рівномірне ущільнення її структури може свідчити про гепатит. Щоб уточнити діагноз, проводять біохімію крові. Якщо контури органу змінилися, його структура нерівна або присутні горби, лікар підозрює цироз.
Причини гепатоспленомегалії
Іноді трапляється так, що одночасно збільшуються печінка і селезінка. Це обумовлено тим, що дані органи мають тісний функціональний зв’язок і часто провокують збільшення один одного.
Причини гепатоспленомегалії:
- Захворювання печінки з хронічним перебігом, а також патології, які провокують порушення кровотоку в печінкових або селезінкових венах.
- Гемохроматоз, амілоїдоз, глюкозілцірамідний ліпідоз (порушення метаболізму в лізосомах), хвороба Вільсона-Коновалова (поєднане ураження печінки і мозку).
- Інфекційні захворювання, які провокують віруси, бактерії, паразити: абдомінальний туберкульоз (специфічне ураження травних органів), малярія, хвороба Філатова, альвеококоз.
- Лейкоз, лімфогранулематоз, гемолітичні анемії.
- Ішемія, пороки серця, запалення навколосерцевої сумки.
Гепатоспленомегалію частіше діагностують у дітей внаслідок анатомічних і фізіологічних особливостей їх організму.
Виявити патологію легко за допомогою перкусії або пальпації. Головне – виявити причину основної хвороби.
Методи лікування
Багато пацієнтів задаються питанням про те, що робити, якщо збільшена печінка. В першу чергу потрібно провести комплексну діагностику, щоб визначити захворювання-провокатор. Лікувальна тактика визначається лікарем залежно від первинної патології та тяжкості її перебігу. До складу комплексної терапії входять дієта, противірусні препарати, відмова від шкідливих звичок.
Пацієнти цікавляться, що робити при збільшенні печінки на тлі гепатиту А. Пацієнт повинен правильно харчуватися, дотримуватися постільного режиму, пити побільше рідини, відмовитися від спиртних напоїв. Рекомендується приймати спазмолітики, препарати, що містять лактулозу, а іноді жовчогінні засоби. Хворому призначають стіл №5, про нюанси дієти проконсультує лікар.
Досить актуальним є питання про те, як лікувати гепатомегалію на тлі гепатиту В. Головна мета терапії – очистити організм від токсинів. Для цієї мети використовують сорбенти, противірусні засоби, препарати α-інтерферонів. На останній стадії патології зменшити печінку неможливо.
Лікування гепатомегалії печінки на тлі цирозу починається з дієти. Якщо у пацієнта з’являються ускладнення, то необхідно зменшити кількість продуктів, багатих білком. Багато пацієнтів не знають, які ліки застосовуються при захворюванні. Як правило, лікар призначає Дюфалак, Нормазе, а також гепатопротектори (Ессенціале Форте, Гептрал, Гепамерц). Нерідко хворі приймають Лів 52 і Галстену.
Лікування збільшення печінки при хворобі Філатова проводиться із застосуванням противірусних засобів: Арбідол, Ацикловір, Валтрекс тощо. Крім того, призначаються препарати, які зміцнюють імунітет.
Якщо печінка трохи здулася і присутні симптоми вторинного інфікування, то для лікування використовують антибактеріальні засоби.
При алкогольному гепатиті пацієнт повинен правильно харчуватися, виключити з життя спиртні напої, приймати жовчогінні препарати, інгібітори тканинних протеїназ, гепатопротектори. Після дотримання цих правил печінка зменшується в розмірах.
Якщо орган збільшився на 3 см і більше або присутні кісти, абсцеси, то лікарі приймають рішення про проведення операції.
Якщо печінка збільшувалася раніше, то пацієнт повинен дотримуватися суворої дієти, приймати лікарські препарати, які призначив лікар, та вести здоровий спосіб життя. Схема терапії залежить від первинного захворювання.
Народні засоби використовують для посилення терапевтичного ефекту медикаментів. Для цієї мети застосовують лікувальні суміші на основі меду з корицею або волоськими горіхами, відвар з кукурудзяних рилець або варену буряк. Однак перед тим як користуватися народними засобами, потрібно проконсультуватися з лікарем.
Виходячи з усього вищесказаного, можна зробити висновок, що гепатомегалія – це тривожна ознака, яка часто свідчить про розвиток небезпечних хвороб. При появі підозрілих симптомів слід відвідати лікаря, який з’ясує причину збільшення печінки і визначить лікувальну тактику. Важливо якомога раніше почати лікування і періодично проходити медичні огляди, в тому числі УЗД, щоб контролювати стан ураженого органу.
Профілактика
Профілактика стану також підрозділяється на комплекс заходів, що залежать від причини синдрому. Але, загалом, можна скласти наступний звід правил:
- Здоровий спосіб життя – ніщо не губить печінку (аналогічно й інші органи і системи) настільки сильно, як алкоголь, куріння і наркотики. Тому, щоб уберегти орган від небезпечних хвороб, потрібно вилікуватися від даних залежностей або, що краще, навіть не пробувати їх.
- Профілактика вірусних гепатитів – віруси гепатиту також не менше руйнівно позначаються на тканинах органу. Профілактичні заходи виключають будь-які контакти з чужою кров’ю, припускають вкрай ретельну дезінфекцію предметів багаторазового користування, що контактують з людськими виділеннями і травмують шкірний покрив, а також проводяться за допомогою захищених статевих контактів.
- Профілактичні заходи, що запобігають жировий гепатоз: вести активний спосіб життя, частіше гуляти на свіжому повітрі і якісно харчуватися.
- Адекватний і виключно рецептурний прийом лікарських препаратів, оскільки багато препаратів при неправильній дозуванні надають згубний вплив на печінку.
- Раціональне, правильне харчування, що виключає тваринні жири, але припускає харчування з дієтичного столу №5.
- Посильні фізичні навантаження.
Симптоми жирового гепатозу, які може відчути людина
Незважаючи на істотні зміни в гепатоцитах, стеатоз часто проходить безсимптомно. У чоловіків хвороба зустрічається в 2 рази рідше, ніж у жінок. Це пов’язано з майже повною відсутністю гормональних збоїв, на зразок таких, які виникають при вагітності, менструаціях, менопаузі, прийомі протизаплідних засобів тощо.
Симптоми жирового гепатозу печінки у жінок виявляються вже на 2-3 стадіях хвороби:
- ниючі болі в правому боці;
- тяжкість в правому підребер’ї;
- швидка стомлюваність;
- відраза до їжі;
- швидке насичення;
- надмірне слиновиділення;
- зниження маси тіла;
- геморагічна висип;
- жировики на століттях;
- ломота в тілі;
- часті застуди;
- кожний зуд.
При жировій інфільтрації печінкові частки сильно збільшуються в розмірах. Через це у пацієнтів болить правий бік трохи нижче ребер. При підвищенні в крові білірубіну (жовчного пігменту) шкіра набуває жовтуватого відтінку. У зв’язку з роздратуванням нервових закінчень з’являється свербіж, який посилюється в нічний час.
Порушення функцій печінки при стеатоз тягне за собою зниження імунітету. Тому у людей з жировим переродженням паренхіми часто виникають простудні захворювання і загострюються хронічні інфекції. Також до ознак хвороби відносять відсутність почуття голоду і відчуття здавлювання внутрішніх органів.
Класифікація захворювання
У печінки виділяють дві частки: ліву і праву. У цих часток самостійна система кровообігу і іннервації. У деяких випадках патологія вражає тільки одну з часток печінки. При цьому у людини розвивається парціальна гепатомегалія. Залежно від того, яка частина печінки вражена, виділяють три типи гепатомегалії.
- Гепатомегалія лівої частки печінки.
Це – рідкісний стан. Така патологія розвивається на тлі інфекційного процесу, що зачіпає тканини печінки, або системних хвороб. Зокрема, причиною збільшення лівої частки можуть стати інфекційні або неінфекційні захворювання підшлункової залози, оскільки ліва частка печінки розташована поруч з цим органом.
- Гепатомегалія правої частки. Такий стан розвивається досить часто. Права частка органу більш функціонально активна, інтоксикація або інфекційне ураження припадає в першу чергу саме на неї.
- Збільшення всієї печінки. При такій формі гепатомегалії спостерігаються дифузні зміни всієї паренхіми.
Залежно від ступеня розвитку гепатомегалії і вираженості клінічних проявів розрізняють:
Розмір органу збільшується незначно: на 1-2 см. Хворий не відчуває болю, немає і інших яскраво виражених клінічних проявів гепатомегалії. Невиражена гепатомегалія, втім, виявляється погіршенням загального стану організму: постійна втома, слабкість, симптоми з боку шлунково-кишкового тракту (печія, відчуття важкості після їжі). Діагностувати цей стан можна тільки при проведенні ультразвукової діагностики. Таке дослідження може бути плановим або пов’язаним з іншими захворюваннями. Без лікування хвороба прогресує і переходить у наступну стадію.
- Помірна гепатомегалія. При помірній гепатомегалії у хворого виявляють незначні дифузні зміни тканини печінки. Симптоми печінкової недостатності поступово посилюються. Точно діагностувати захворювання також можна при УЗД органів черевної порожнини.
- Виражена гепатомегалія. Дифузні зміни паренхіми носять більш широкий характер, хоча відновлення органу все ще możливо. У печінці також виникають вогнища некрозу і заміни загиблих клітин на з’єднувальні або жирові клітини. Розміри печінки значно збільшуються, вона легко пальпується при обстеженні. У хворого виявляються характерні симптоми порушення роботи печінки, а також порушення функціонування інших внутрішніх органів.
Діагностика
При огляді та пальпації лікарем печінка не збільшена, без особливостей. Тільки коли жиру накопичується велика кількість, печінка може стати збільшеною з м’якими, закругленими краями, болючою навпомацки. На ранніх стадіях жирового гепатозу яскраво виражених симптомів зазвичай не виявляється. У хворих на цукровий діабет у зв’язку з гепатоз.
У перелік необхідних заходів для встановлення точного діагнозу входять:
- УЗД печінки. Традиційно, ультразвукове дослідження печінки допомагає виявити її збільшення, а це майже завжди говорить про проблеми з органом.
- Томографічні дослідження. МРТ дозволяє оцінити структуру печінки. Якщо в органі відкладається жир, на МРТ це буде видно.
- Біохімічний аналіз крові. Оцінюються показники АЛТ і АСТ. При їх підвищенні мова йде про захворювання печінки.
- Біопсія. Проводиться не так часто. Дозволяє дізнатися, чи присутній жир в структурі органу.
Як лікувати жировий гепатоз печінки?
Основне лікування жирового гепатозу націлене на усунення факторів, що викликали захворювання, поліпшення відновлювальних здібностей печінки, поліпшення метаболізму, детоксикацію. При жировому гепатозі потрібно не тільки приймати ліки, але й скоригувати спосіб життя та режим харчування. Медикаментозні препарати застосовуються в комплексі – необхідно дієве засіб мембраностабілізуючої властивості і антиоксиданти.
Медикаментозна терапія при жировому гепатозі включає в себе прийом препаратів для поліпшення функції печінки і її клітин:
- есенціальні фосфоліпіди (Есслівер, есенціале форте, берлітіон),
- група сульфамінокислот (таурин або метіонін),
- рослинні препарати-гепатопротектори (карсил, ЛІВ-52, екстракт артишоку),
- прийом антиоксидантних вітамінів – токоферолу або ретинолу,
- прийом препаратів селену,
- препарати групи В внутрішньом’язово або в таблетках.
Добре себе зарекомендувала фітотерапія – застосовуються препарати холагол, гепабене, екстракти куркуми, розторопші, кучерявого щавлю.
Особливості застосування:
- Берлітіон призначають в дозі до 300 мг (1 табл.) два рази на добу до 2 місяців. При важкій динаміці берлітіон вводять внутрішньовенно до 600 мг протягом двох тижнів з наступним переходом на прийом 300-600 мг на добу в таблетках.
- Есенціале призначають до 2 капсул (600 мг) 3 рази на добу. Тривалість лікування становить до 3 місяців. Поступово знижуючи дозування до 1 капсули 3 рази на день.
- Ефективним мембраностабілізуючим препаратом є артишок – Хофітол. Призначають до їжі (3 рази на день) по три таблетки курсом 3 тижні.
Перед застосуванням проконсультуйтеся з лікарем, оскільки є протипоказання.
Рекомендації для пацієнтів
Пацієнт в домашніх умовах зобов’язаний:
- Дотримуватися дієти, яка виключає жири, але багата білком;
- Вести активний спосіб життя, що буде сприяти схудненню при необхідності, а також прискорювати обмін речовин;
- Приймати препарати, призначені лікарем, в тому числі фолієву кислоту, вітамін B12 і ін. для поліпшення травлення;
- Відвідувати лікаря;
- Вживати варену і приготовлену на пару їжу, при можливості дрібно рубану або перетерту в пюре.
Гепатомегалія і серцево-судинна система
Не дарма кажуть, що рух – це життя. Тому життя в русі значно зменшує ризик гепатомегалії.
Народні засоби лікування
Методи нетрадиційної медицини активно застосовуються при лікуванні печінки. Народні засоби використовуються в якості допоміжного методу терапії при лікуванні жирового гепатозу ліками і медикаментами.
Лікарські засоби слід приймати лише після попереднього схвалення лікуючого лікаря.


