Гемоліз крові при здачі аналізів – що це таке?
Де відбувається гемоліз?
Види гемолізу в залежності від локалізації:
- Внутрішньосудинний гемоліз. Відбувається в циркулюючої крові, де на еритроцити діє навколишнє середовище.
- Внутрішньоклітинний гемоліз. Відбувається в печінці, селезінці, в кістковому мозку – органах, що беруть участь в кровотворенні або в нагромадженні формених елементів крові.
В окремих випадках гемоліз може статися поза людським організмом, коли згусток крові розчиняється і забарвлює плазму в умовах лабораторії.
Причини гемолізу в аналізах крові:
- недотримання техніки забору біоматеріалу, правил його зберігання;
- умисне провокування процесу лізису еритроцитів, необхідного для отримання популяції інших елементів крові.
Для гемолізу дуже важливі властивості плазми крові і сироватки, їх відмінності. Фібриноген (надалі фібрин) плазми – основа кров’яного згустку, що опускається на дно пробірки, що перетворює плазму в сироватку. У кровоносній системі кров в нормі не згортається. Це відбувається у виняткових випадках – при дисемінованому внутрішньосудинному згортанні, коли життя людини знаходиться під загрозою. Але навіть там сироватка не утворюється, вона формується лише поза організмом людини з ниток фібрину, що перетворюються в кров’яний згусток.
Аналіз на біохімію крові, взятий з антикоагулянтом, або відібраний в суху пробірку без застосування антисвертиваючих препаратів, матиме некоректні результати через гемоліз еритроцитів.
Природний процес гемолізу – норма
Під час природного гемолізу в здоровому організмі відбувається фізіологічна загибель старих еритроцитів. Цей процес йде в червоному кістковому мозку, в печінці і селезінці.
При патологічному гемолізі еритроцити гинуть передчасно через розтягування і розрив клітинної мембрани. На еритроцити впливають несприятливі фактори, завдяки чому гемоглобін виходить в плазму крові.
Після виходу червоного пігменту плазма набуває неприродний вигляд, стає блискучою. Ця ознака гемолізу легко побачити неозброєним поглядом.
Прояв гемолізу
Хронічний гемоліз, який супроводжує такі захворювання, як лейкоз, серпоклітинна анемія, протікає без вираженої симптоматики, як багато інших фізіологічних процесів.
Причини гострого гемолізу, що вимагає невідкладної допомоги:
- Переливання крові, несумісної за групою та резус-фактором;
- Аутоімунна гемолітична анемія, або анемія, викликана отруєнням;
- Гемолітична хвороба новонароджених, коли кожен вдих новонародженого погіршує ситуацію.
Якщо хворий знаходиться в свідомості, він відчуває такі симптоми:
- Відчуття спека;
- Сильне здавлення грудей;
- Біль в попереку, можливо, в грудях і в животі.
Інші симптоми:
- Різке зниження артеріального тиску;
- Гіперемія шкіри обличчя, що переходить в ціаноз;
- Мимовільне сечовипускання і дефекація;
- За даними лабораторних досліджень, в кровоносній системі відбувається внутрішньосудинний гемоліз.
При променевій та гормональній терапії, під час анестезії ознаки можуть бути стерті. Через кілька годин гострі симптоми стихають, залишаючи біль в попереку.
Через нетривалий час настає рецидив з наступними проявами:
- гіпертермія;
- Жовтяниця шкіри та склер очей;
- Виражений головний біль;
- Розлад функціонування нирок: білок і гемоглобін в сечі, припинення сечовипускання, далі анурія, уремія, летальний результат.
Показники коагулограми:
- Анемія, викликана виходом гемоглобіну в плазму після руйнування еритроцитів;
- тромбоцитопенія;
- Високий рівень білірубіну;
- Порушення процесів згортання крові.
Сеча стає червоного або чорного кольору, в ній виявляють білок, калій, гемоглобін.
Лікування гемолізу
Терапія гемолітичного кризу залежить від ступеня тяжкості стану хворого, від викликаних його причин.
Призначення:
- Замініть переливання крові (при гемолітичній хворобі новонароджених);
- Введення кровезамінних розчинів;
- Плазмаферез;
- Введення гормонів;
- Гемодіаліз.
Ефективність заходів відстежується постійними лабораторними дослідженнями.
Патологічний гемоліз: причини і види
Види гемолізу і викликані його причини:
- Імунний. Викликаний аутоімунними захворюваннями, гемолітичною анемією, несумісністю при переливанні крові.
- Механічний. Виникає при розмозжуванні тканин, великих травмах, необережному поводженні зі зразками крові.
- Термічний. Його викликає заморожування і нагрівання розчинів.
- Хімічний. Виникає при контакті з агресивними середовищами, які проникли через дихальну або травну систему, в результаті ін’єкцій. У лабораторії проби можуть бути зіпсовані при контакті з кислотою або лугом.
- Електричний. Виникає при ураженні струмом, в лабораторії – при поміщенні крові в електричне поле.
- Біологічний. Розвивається через вплив отрут тваринного або рослинного походження: укус змії, контакт з блідою поганкою і іншими отруйними грибами, проникнення в організм малярійного плазмодія.
- Осмотичний. Виникає через вплив на еритроцити гіпотонічного розчину (0,48%, 0,32%) хлориду натрію, що застосовується для збільшення об’єму циркулюючої крові і руйнує еритроцити.
Аналіз на осмотичну резистентність еритроцитів
Цей аналіз крові спрямований на визначення стійкості еритроцитів при поміщенні їх в гіпотонічний розчин.
Параметри дослідження:
- Мінімальна ОСЕ – еритроцити руйнуються в 0,45-0,48% р-ре NaCl;
- Максимальна ОСЕ – руйнування еритроцитів відбувається в 0,32-0,34% р-ре NaCl.
Показники осмотичної резистентності залежать від форми клітин і ступеня їх зрілості. У нормі відношення товщини до діаметру (індекс сферичності) становить 0,27-0,28.
Зрілі еритроцити, що знаходяться на межі свого існування, мають кулясту форму, низьку міцність мембрани. При гемолітичній анемії велика кількість сфероїдних форм говорить про швидку загибель еритроцитів, скорочення їх життя в 10 разів, до 12-14 діб.
Куляста форма еритроцитів при анемії свідчить про підвищення індексу сферичності – симптом передчасної загибелі червоних кров’яних клітин.
Найбільш стійкі до гіпотонії ретикулоцити, що недавно вийшли з кісткового мозку. Вони мають уплощену форму диска, низький рівень сферичності. Аналіз осмотичної резистентності може служити показником активності червоного кісткового мозку.
Ознаки
Симптоми гемолізу залежать від перебігу патологічного процесу. Ознаки гемолізу гострого типу:
- почуття внутрішнього жару;
- сильний тиск в грудині;
- стрімке зниження артеріального тиску;
- зміна кольору шкіри;
- неможливість контролювати процес дефекації і сечовипускання;
- інтенсивний головний біль;
- придбання шкірою та слизовими оболонками жовтого кольору;
- колір сечі стає червоним через високу концентрацію в ній гемоглобіну.
Гостра патологія характеризується почерговим проявом симптомів, які кожен раз збільшують свою інтенсивність. Через кілька годин ознаки відступають, може залишитися незначне хворобливе відчуття в попереку. Але через час симптоми повертаються знову з ще більшою інтенсивністю.
Шкідливі речовини, що викликають гемоліз
Природа – не тільки друг людини, але одночасно джерело небезпеки, якщо не вміти правильно поводитися. Наприклад, гемоліз еритроцитів часом провокується наступними факторами:
- вживання в їжу отруйних грибів;
- контакт з отрутами і токсинами рослин;
- укус тварин і комах;
- проникнення в кров малярійного плазмодія.
Викликають гемоліз причини, перераховані вище, не миттєво, а в міру дії провокуючого фактора. У будь-якому з таких випадків необхідна консультація медика і лікування, націлене на профілактику ускладнень.
Як беруть проби
Забір крові зазвичай проводиться при проколюванні пальця скарифікатором, якщо потрібна капілярна кров або за допомогою пункції ліктьової вени після накладення джгута. Для того щоб попередити виникнення гемолізу, слід:
- дотримуватися всіх правил стерильності при взятті крові;
- ретельно обробляти лабораторний посуд;
- обережно транспортувати зразки.
При надходженні венозної крові в шприц поршень не можна різко тягнути, краще дочекатися пасивного наповнення, не рекомендується сильно затягувати джгут.
Так як від пацієнта дотримання цих правил не залежить, важливо вибрати лабораторію, яка дорожить своєю репутацією. Слід врахувати всі рекомендації лікаря по виключенню жирів і алкоголю з їжі мінімум за 3 дні, обговорити можливість застосування медикаментів, в тому числі звичайних знеболюючих засобів.
Класифікація
Спираючись на природу формування гемолізу еритроцитів, подібний стан буває:
- фізіологічним;
- патологічним.
Залежно від того, де руйнуються червоні кров’яні тільця, розрізняють:
- внутрішньоклітинний гемоліз – деструкція здійснюється в селезінці;
- внутрішньосудинний гемоліз – процес розвивається в судинному руслі.
Виділяють 2 типи ерітроцітоліза:
- спадковий – зазначається неправильна будова еритроцитів, дисфункція ферментативної системи або дефектний склад червоних клітин;
- придбаний.
Якщо руйнування еритроцитів відбувається через течію якогось захворювання або патологічного процесу, грунтуючись на механізмі розвитку, виділяється:
- осмотичний гемоліз – розвивається в лабораторних умовах;
- біологічний гемоліз – результат переливання несумісних компонентів крові;
- температурний ерітроцітоліз – наслідок потрапляння червоних кров’яних тілець в специфічне середовище (при лабораторному дослідженні вони знаходяться в гіпотонічному розчині);
- механічний гемоліз – спостерігається у осіб, що мають штучний клапан серця, виникає через штучний кровообіг;
- природний гемоліз.

Види гемолізу еритроцитів
Виділяють гемоліз in vitro – еритроцити руйнуються поза людським організмом під час забору біологічного матеріалу для подальших лабораторних досліджень. Як наслідок, аналіз може дати помилковий результат або не вийде зовсім. У таких ситуаціях в якості причини виступають:
- неправильна техніка взяття крові;
- забруднена пробірка;
- неправильне зберігання вилученої рідини;
- багаторазове заморожування або відтавання крові;
- сильна струс пробірки.
На цьому тлі необхідно повторне проведення аналізу, що небажано, особливо для дітей.
Симптоми
Основні симптоми процесу руйнування червоних кров’яних тілець, які відзначають пацієнти в першу чергу:
- Пожовтіння шкірних покривів.
- У деяких випадках відзначається блідість шкіри.
- Гіпотонія (низький) тиск.
- Прискорене серцебиття.
- Розшарування нігтьової пластини.
- Поганий стан волосся.
Буває і так, що людина навіть не підозрює про наявність у нього таких тяжких патологічних процесів як гемоліз. Наявність гемолізу крові виявляється при здачі клінічного аналізу крові.
При загостренні у пацієнта відзначаються наступні ознаки гемолізу:
- Часта нудота.
- Блювота.
- Запаморочення.
- Регулярне почуття надмірної втоми.
- Підвищення температури тіла.

Загострення гемолізу може супроводжуватися запамороченням
Процес розпаду червоних кров’яних клітин у багатьох випадках призводить до розвитку анемії, досить небезпечного захворювання, яке, в свою чергу, може призвести до утворення каменів жовчно вивідних шляхах (жовчнокам’яна хвороба).
Патологічний гемоліз in vitro і in vivo
Які різновиди гемолізу еритроцитів можна віднести до патологічних? Наступні його види, які відрізняються від фізіологічного, і протікають в організмі, in vivo. Зустрічаються також варіанти in vitro, «в пробірці», коли кров відділена від організму. Ось деякі з найбільш часто зустрічаються:
- Механічний процес. Він зустрічається, коли еритроцитам в буквальному сенсі «завдають травми», а точніше їх мембранам. Найпростіше уявити це у вигляді різкого струшування пробірки з кров’ю, але це в лабораторії. У медицині – це знаходження крові поза людським організмом з наступним поверненням. Незважаючи на всі хитрощі і на великі успіхи медичного матеріалознавства, яке наблизило за своїми електрохімічними характеристиками полімерні трубки до ендотелію судин, при операціях з використанням апарату штучного кровообігу, при хронічних процедурах гемодіалізу все одно частина крові піддається гемолізу;
- Термічний гемоліз відбувається при впливі високих або низьких температур. При дифузному переохолодженні або перегріві організму ці процеси можуть бути наслідком впливу фізичних факторів;
- Важливим є хімічний розпад еритроцитів. Гемоліз може виникати при різкому розвитку ацидозу або алкалозу, наприклад, при спробах суїциду і вживання кислот або лугів, під впливом природних токсинів при укусах змій, отруйних риб або павуків, у яких є спеціальні ферменти, що викликають гемоліз. Такий різновид хімічного гемолізу називається біологічним. Також гемоліз можуть викликати паразити – малярійний плазмодій, який зараховується до найпростіших. Розвивається руйнування еритроцитів і при вживанні в їжу деяких отруйних грибів.
- Різновидом хімічного гемолізу можна вважати лікарський вплив на кров. Багато ліків, які вживаються тривалий час або в значних дозах, здатні руйнувати еритроцити. До них відносяться багато протитуберкульозних засобів, наприклад ізоніазид, рифампіцин, парааміносаліцилова кислота, або ПАСК.
Небезпечні в плані гемолізу діакарб, аспірин, деякі нітрофурани, наприклад фурадонін, сульфаніламідні препарати. Навіть деякі засоби, що застосовуються для лікування малярії, яка сама провокує гемоліз, теж можуть його викликати. Це акрихін, делагіл, плаквеніл. Відомо, що деякі пероральні цукрознижуючі препарати також мають гемолітичним ефектом.
- Електричний гемоліз під впливом електричного струму. Зустрічається нечасто, як обтяжуючий фактор при електротравмах тривалої дії;
- Окремо можна виділити протікаючий в організмі імунний гемоліз, який може виникнути при тяжкому перебігу аутоімунної патології, наприклад, системний червоний вовчак, або при неправильному переливанні несумісної донорської крові (ятрогенний шлях), яка має групову несумісність з кров’ю реципієнта.
- Осмотичний гемоліз (не зустрічається в організмі). Всім відомий приклад, коли помідори, що знаходяться в розсолі, зморщуються, згідно із законом осмосу, віддаючи свою вологу в розсіл. Вона прямує в бік високої концентрації солі, оскільки природа прагне врівноважити концентрації всередині і зовні напівпроникної мембрани, роль якої грає шкірка помідора.
Якщо ж в ролі помідора буде еритроцит, то в розсолі, в гіпертонічному розчині солі він буде зморщуватися і зневоднюватися. У тому випадку, якщо еритроцити помістити в ізотонічний розчин з солоністю 0,9% хлориду натрію, з ними нічого не станеться, оскільки саме така концентрація солі властива для крові людини.
А ось якщо концентрація солі буде нижчою, наприклад, 0,3%, або якщо вода взагалі буде дистильованою, то вона, навпаки, кине всередину еритроцитів. В результати клітини крові набухнуть, розтягнуться, а потім і лопнуть. Після цього непрозорий розчин крові з еритроцитами стане прозорим і яскраво-червоним. Цей феномен називається «лаковою кров’ю», і існує лабораторна реакція, яка визначає поріг руйнування еритроцитів. Починається він при концентрації 0,47%, а повне перетворення в «лакову кров» буде при концентрації 0,32% NaCl.
Чому він виникає стосовно до хвороб?
Поділ позасудинного процесу руйнування клітин крові відповідно до причини
Тип in vitro ділиться на 4 групи, засновані на причинах виникнення:
- механічний – занадто сильне струшування, всмоктування при відборі, центрифугування при високій швидкості, транспортування цільної крові на великі відстані;
- осмотичний – мокрі трубки, відбір менше заданої кількості крові в пробірку, що містить антикоагуляційний агент;
- термічний – кров піддається дії дуже низьких або високих температур;
- хімічний – недостатнє висихання дезінфекцій, яка руйнує мембрану еритроцитів.
Чи є привід для паніки?
Бувають випадки, коли пацієнти лабораторій змушені перездавати аналізи через гемоліз еритроцитів. Багато хто починає шукати у себе ознаки небезпечних хвороб, токсичних уражень або просто отруєнь. Але в більшості випадків немає приводу для занепокоєння, адже оболонки еритроцитів можуть зруйнуватися через механічні фактори. Наприклад, кров’яні тільця можуть пошкодитися в процесі переливання крові в пробірку, якщо використовується занадто тонка голка або медсестра досить швидко продавлює кров. Еритроцити б’ються об стінки пробірки і лопаються, в результаті плазма забарвлюється в рожевий колір, і відокремити її на центрифугі стає просто неможливо.
У таких випадках кажуть, що стався частковий гемоліз. Це не хвороба, а результат неправильного забору крові, її зберігання, транспортування або обробки. Для проведення достовірного аналізу необхідно інша порція крові. Пацієнту в такому випадку перед перездачею аналізу радять випити чистої води.
Характерні особливості
Випадки розпаду клітин крові поділяють на дві великі групи залежно від їх причин: фізіологічний розпад і патологічний. У разі патологічного процесу основні чинники можуть бути внутрішніми і зовнішніми. Виходячи з цього, виділяють такі види гемолізу, як поза- і внутрішньоклітинний. В останньому випадку мається на увазі процес руйнування еритроцитів в клітинах кісткового мозку, селезінки і печінки. Цей стан нерідко супроводжується гепатоспленомегалією. Якщо ж червоні кров’яні тільця руйнуються в самих кровоносних судинах, то це буде позаклітинним типом захворювання. Саме ця форма стає причиною розвитку такого важкого недугу, як гемолітична анемія.
Процес розвитку гемолізу може бути дуже різним: біологічним, осмотичним, температурним, природним і механічним. Що стосується осмотичного і температурного типу, то вони спостерігаються в лабораторних умовах. Механізм розвитку гемолізу тут залежить від осмотичного тиску, при якому червоні кров’яні тільця виявляються в гіпотонічному середовищі.
Один маленьке питання
На закінчення хотілося б торкнутися одну маленьку тему, яка, між тим, нерідко цікавить пацієнтів: гемоліз еритроцитів при лікуванні деякими лікарськими препаратами.
Окремі фармацевтичні засоби дійсно викликають посилення руйнування червоних кров’яних тілець. Гемоліз еритроцитів у таких випадках розглядається як побічний ефект ліків, який зникає після відміни препарату. До таких лікарських засобів відносяться:
- Деякі анальгетики і антипіретики (ацетилсаліцилова кислота і аспірин, амідопірин);
- Подібні недоліки є у окремих сечогінних (діакарб, наприклад) і препаратів нітрофуранового ряду (фурадонін);
- Мають схильність передчасно руйнувати оболонки еритроцитів багато сульфаніламідів (сульфален, сульфапірідазін);
- На мембрану червоних клітин крові можуть впливати ліки, що знижують цукор крові (толбутамід, хлорпропамід);
- Викликати гемоліз еритроцитів можуть препарати, спрямовані на лікування туберкульозу (ізоніазид, ПАСК) і засоби проти малярії (хінін, акрихін).
Особливої небезпеки організму таке явище не несе, панікувати не варто, однак про свої сумніви все ж слід повідомити лікаря, який і вирішить проблему.
Лабораторні дослідження
Для підтвердження діагнозу беруться аналізи. Якщо у пацієнта гемоліз, то за результатами дослідження крові будуть виявлені тромбоцитопенія, гемоглобінемія, білірубінемія, зниження антикоагулянтного потенціалу і фібринолізу. У сечі ж у такого пацієнта буде підвищено рівень креатину, буде спостерігатися гемоглобінурія, гіперкаліємія, зниження кількості сечі аж до повної її відсутності.
При підтвердженні того, що кров’яні тільця безконтрольно руйнуються, має бути призначена відповідна терапія.
Гострий
Це дуже серйозний патологічний процес, гострий гемоліз може призвести до тяжких наслідків.
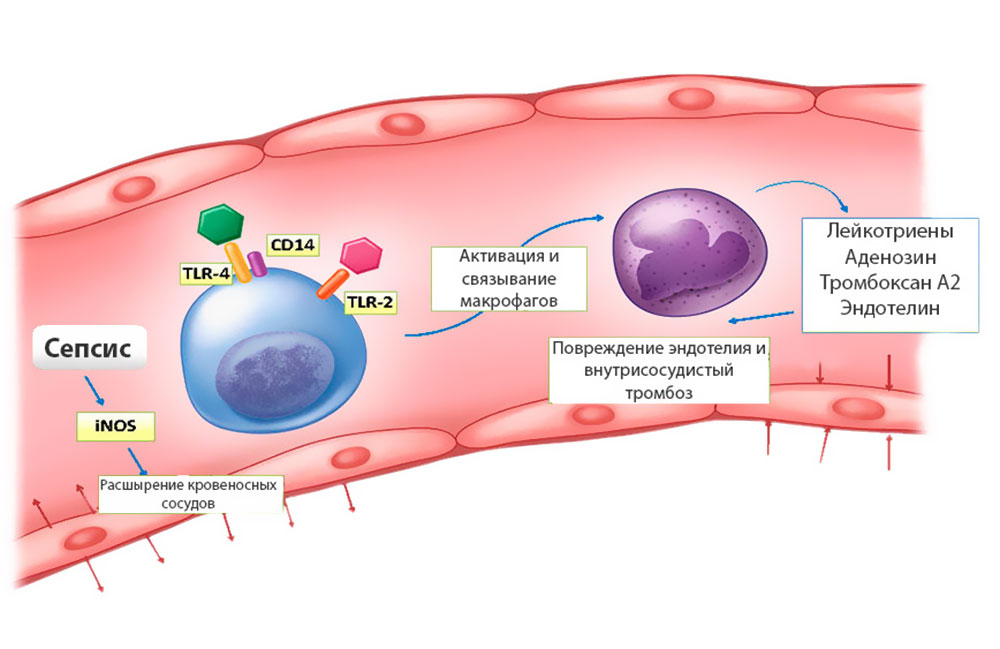
Схема розвитку гострого гемолізу
Якщо пацієнт, на момент діагностування хвороби, знаходиться в свідомості, він може скаржитися на ряд симптомів гострого гемолізу:
- Больові відчуття в грудному відділі.
- Різі в животі.
- Надмірне збудження центральної нервової системи.
- Внутрішній жар.
- Прискорене серцебиття.
- Болі в поперековому відділі.
Причина виникнення гострого гемолізу крові – помилкове вливання неправильно підібраної донорської крові та відчуження її еритроцитів організмом реципієнта.
При розвитку гемолізу гострої форми, під час проведення хірургічної операції із застосуванням загального наркозу, симптомами патологічного процесу будуть – різке кровотеча з рани, а при наявності катетера з мочеприемником, буде видно, що сеча стала червоного кольору. Іноді відзначається виділення чорної сечі.
Чому руйнуються еритроцити
Причин руйнування клітинних мембран еритроцитарних клітин існує безліч. Найбільш часто лікарі називають такі:
- Наявність в організмі паразитів, зокрема малярійного плазмодія;
- Токсоплазмоз, гепатити В, С вірусного походження, стрептокок гемолітичний – призводять до інтоксикації організму;
- Інтоксикація отрутами і токсичними речовинами;
- Патології ревматоїдного типу;
- Черевний тиф, токсини бактеріального типу;
- Грибки;
- Аутоімунні реакції.
Руйнування червоних клітин крові може відбуватися в результаті резус-конфлікту у вагітної. Спровокувати патологічний процес можуть укуси комах, які не є типовими для місця проживання людини.
Найнебезпечнішим є процес розпаду еритроцитів, що виникає внаслідок переливання крові, коли неправильно було підібрано біологічні матеріали. Стрімке знищення тілець крові призводить до миттєвого летального результату.
Причини гемолізу в сироватці, що виникає при взятті крові: недостатня кількість біологічного матеріалу в пробірці, занадто швидкий процес забору крові, нестерильний лабораторний матеріал. Інші причини виникнення гемолізу крові пов’язані з недотриманням пацієнтом рекомендацій при підготовці до здачі крові.
Чим небезпечний показник
Гемоліз еритроцитів призводить до зниження доставки кисню до тканин, викликаючи запаморочення, слабкість, низьку переносимість фізичних навантажень. Але основна небезпека пов’язана з накопиченням гемоглобіну в крові і посиленим перетворенням його в білірубін.
Гіпербілірубінамія негативно діє на роботу головного мозку, підвищує навантаження на печінку і нирки. При важкій формі гемолітичний криз супроводжується шоковим станом, печінковою недостатністю, припиненням виведення сечі.
Руйнування еритроцитів поза організмом ускладнює проведення лабораторного дослідження крові, що вимагає повторення аналізів.
Діагностика патології
Зазвичай пацієнти з гемолізом приходять до лікаря, коли у них вже в серйозній мірі проявилися такі симптоми, як блідість шкіри, зниження кількості що виділяються рідин, перш за все сечі, слабкість та інші ознаки недокрів’я. Сеча в цій стадії захворювання зазвичай набуває червоного або коричневого кольору.

Лікар цікавиться у пацієнта, коли він вперше помітив один або декілька з цих симптомів, чи хворів він раніше гемолізом еритроцитів, чи має родичів з патологіями гемоглобіну. Потім видає направлення на наступні дослідження: загальний аналіз крові, хімічний її аналіз, тест, що визначає наявність неповних еритроцитарних антитіл до резус-фактору (тест Кумбса). Може знадобитися КТ (для вагітних) або ультразвукове дослідження живота або нирок.
Лабораторне дослідження крові – головний аналіз при визначенні гемолізу еритроцитів. Про нього в підсумках аналізу крові вкажуть, перш за все, підвищення рівня білірубіну, а також уробіліна і стеркобіліна. Якщо ж мова йде про гемоліз, то на нього будуть вказувати наявність гемоглобіну в аналізі сечі, гемосідерінурія і гемоглобінемія.
Позасудинне / Екстраваскулярне руйнування еритроцитів (in vitro)
Еритроцити поза судинами руйнуються швидко. З них випускається гемоглобін (або цілі еритроцити), фагоцитований тканинними макрофагами, а що утворюється білірубін проникає в навколишнє середовище, визначаючи колір прилеглих тканин (локальне пожовтіння – типове при підшкірній гематомі, забоях).
Жовтяничне забарвлення згодом знебарвлюється і залишається колір «іржі» (гемосидерин – наприклад, локальні синці в головному мозку).
Наступним пігментом, що виникають в цьому процесі, є цероїд – ліпопігмент, що формується в результаті полімеризації продуктів окислення ліпідів (ліпіди, звільнені з зруйнованих еритроцитів). Суміш цероїду з гемосидерином називається гемофусцином.
Згодом відбувається створення гематоми не специфічної грануляційної тканиною – в периферії присутні сидерофаги і фібрин, уздовж якого в гематому вростає грануляційна тканина, а після гематоми залишається тільки невеликий шрам.
Прискорений позасудинний гемоліз супроводжує, наприклад, гіперспленізм, деякі порушення метаболізму еритроцитів, малярію тощо. Рівень некон’югованого білірубіну може бути підвищений (вище 12 мг/дл). Присутні симптоми гемолітичної анемії:
- Підвищена кількість ретикулоцитів;
- Гемоглобінурія;
- Анемія (гемоглобін менше 120 г/л);
- Знижене число еритроцитів в картині крові;
- Підвищення активності лактатдегідрогенази.
Розшифровка
Як правило, якщо в результаті розшифровки аналізу крові був виявлений гемоліз, призначається повторна здача крові. Пояснюється це тим, що еритроцити в крові могли зруйнуватися під впливом механічного чинника – при неакуратності роботи з пробірковим матеріалом.
Пошкодження клітин крові може бути обумовлено тим, що медсестра занадто швидко продавила кров, або через використання занадто тонкої голки під час проведення аналізу.
Пошкодження червоних клітин часто спостерігається і при неправильному переливанні матеріалу з пробірки в спеціальну колбу. Розбиваючись об скляні стінки, еритроцити забарвлюють плазму рожевим кольором, що призводить до неможливості процесу її відділення в центрифузі. Такі випадки пошкодження еритроцитів називаються частковим гемолізом. Дане явище – не хвороба, а лише помилка при заборі матеріалу і некоректному проведенні аналізу.
Перед повторним забором крові з вени на гемоліз, пацієнту необхідно випити невелику кількість простої води. Якщо повторний аналіз знову показує наявність зруйнованих еритроцитів, ставиться діагноз – гострий гемоліз.
Причини появи гемолізу в біохімічному аналізі крові
При проведенні лабораторної діагностики в результатах дослідження буває висновок – аналіз не виконаний через гемоліз проби крові. Така ситуація може виникнути через недотримання правил забору та зберігання матеріалу. Ймовірні причини руйнування еритроцитів:
- залишилися сліди попередньої порції, погано вимита посуд;
- недостатньо доданий або неправильно підібраний антикоагулянт, слабо перемішаний із зразком;
- при швидкому заборі крові сталося пошкодження оболонки клітин;
- пацієнт не дотримувався рекомендацій щодо обмеження жирних продуктів, алкоголю перед аналізом, не дотримано перерву після останнього прийому їжі;
- кров була перелита в іншу пробірку;
- порушена стерильність витратних матеріалів;
- при транспортуванні проби вона піддавалася вібрації, трясці, впливу тепла або світла, заморожування і відтавання.
Гемоліз еритроцитів крові при захворюваннях
Патологічне пошкодження клітин розвивається при захворюваннях, отруєннях, вроджених аномаліях складу крові. У деяких чутливих пацієнтів привести до руйнування оболонки еритроцитів може холод і медикаменти.
Прояви гемолізу виявляють при таких станах:
- переливання несумісної крові;
- аутоімунні захворювання;
- вакцинація;
- стрептококові інфекції (скарлатина, бешиха, ангіна, ендокардит);
- малярія, токсоплазмоз, черевний тиф, мононуклеоз, сифіліс;
- системний кандидоз;
- гепатити та пневмонії вірусної природи;
- тривале і безконтрольне застосування антибіотиків, цитостатиків, антіпаразітарних засобів, сульфаніламідів, знеболюючих;
- отруєння солями свинцю, миш’яком, оцтовою кислотою, бензином, грибами, ефіром, хлороформом, алкоголем (особливо сурогатами);
- укус гадюки, тарантула або бджоли;
- ушкодження еритроцитів при проходженні через протез клапана або апарат штучного кровообігу;
- резус-конфліктна вагітність;
- гострий лейкоз, лімфогранулематоз.
Механічне руйнування мембран еритроцитів відбувається і при важкому фізичному навантаженні, проведенні гіпербаричної оксигенації, тяжкому перебігу артеріальної гіпертензії, внутрисосудистому згортанні крові (ДВС-синдром).
Вплив на результат аналізу
Гемоліз може вплинути на визначення аналізу крові вивільненням речовин з еритроцитів в плазму або створенням аналітичних перешкод.
Підвищення концентрації в крові
З розпадом еритроцитів в плазму проникають речовини, які в позаклітинній рідині мають інше уявлення, ніж у внутрішньоклітинному змісті червоних кров’яних клітин. Ці речовини можуть при визначенні аналізованого речовини в крові в значній мірі вплинути на результати, оскільки їх концентрація в еритроцитах у кілька разів вище, ніж в плазмі (сироватці крові).
Біологічний підтип
Часто в медичній практиці зустрічається і біологічний підтип. Як би це не звучало лякаюче, але він пов’язаний зі звичайними переливаннями крові, коли в організм реципієнта потрапляють несумісні елементи. Також він має місце при важких формах вірусемії, бактеріємії і при укусах отруйних тварин і комах. Токсини, властиві багатьом мікроорганізмам, потрапляючи в кров, починають руйнувати еритроцити.
Наслідки
Які наслідки гемолізу і чи варто хвилюватися? У багатьох пацієнтів при виявленні патології починає формуватися психосоматичне захворювання. Вони знаходять у себе ознаки неіснуючих хвороб лише тому, що знають про те, що відбувається всередині їх організму.
Зовнішні провокуючі фактори
У нормі гемоліз виглядає наступним чином.
Hemolysis index (HI), або індекс, – це специфічний тест, який спирається в першу чергу на кількісний вміст гемоглобіну в загальному аналізі крові та візуальному вивченні крові в пробірці. Результат стає видимим для неозброєного ока вже при концентрації вільного гемоглобіну – 0,02 г / дл.
Варто звернути увагу на дотримання норми кількісного вмісту еритроцитів: чоловіки – 4,3-5,7 × 106 / мкл, жінки – 3,9-5,3 × 106 / мкл.
Окремий акцент при гемолізі приділяють гематокриту – відношенню сумарного обсягу всіх еритроцитів до обсягу плазми крові. У нормі ці показники повинні знаходитися в межах: у чоловіків – 0,4-0,52; у жінок – 0,37-0,49. Гематокрит може і підвищуватися – при збільшенні обсягу еритроцитів на початковій стадії розпаду, і знижуватися, відповідно, при сморщуванні або руйнуванні червоних кров’яних тілець.
Найпоширеніші чинники, що провокують недугу, – це отруєння миш’яком, оцтовою кислотою, потрапляння в кров кадмію, ртуті та інших солей важких металів, ДВС-синдром, опіки термічні і хімічні, сепсис (гостре зараження крові), інфекційні захворювання, переливання біологічно несумісних компонентів (наприклад, крові іншої групи або резус-фактора).
Іноді причиною гемолізу стає вроджена неповноцінність еритроцитів. Аутоімунні порушення також можуть спровокувати дане захворювання. В цьому випадку антитіла організму стають ворожими до клітин крові. Найбільш часто таке відбувається при системному червоному вовчаку, гострому лейкозі, мієломній хворобі. Також еритроцити можуть почати руйнуватися після зробленої вакцини або ін’єкції будь-якого медичного препарату.
Що таке гемоліз, мало хто знає.
Лікування деструкції червоних кров’яних тілець
Якщо було виявлено гемоліз крові при здачі аналізів, суть лікування буде складатися як в тому, щоб усунути його основні причини, так і в знятті неприємних, а часом і дуже важких симптомів. В якості одного із способів терапії призначають препарати, що пригнічують імунітет (імуносупресори), глюкокортикоїди. Проводять і замісну терапію – переливають еритроцити і інші складові крові. Найефективніше лікування при падінні рівня гемоглобіну нижче критичних меж – це вливання в організм хворого еритроцитарної маси. Якщо консервативні методи терапії не принесли результату, призначається операція з видалення селезінки.
Гемолітична анемія
Як себе проявляє дана патологія?
Результатом розпаду еритроцитів стає гемолітична анемія. У цьому стані еритроцити руйнуються з великою швидкістю, виділяючи при цьому непряму фракцію білірубіну. Термін життя червоних кров’яних тілець скорочується, а час розпаду – зменшується. Такі анемії можуть бути як придбаними, так і вродженими. При вродженій анемії факторами, що запускають патологічний процес, є дефіцит деяких ферментів, аномалія мембран еритроцитів, порушений склад гемоглобіну. Придбані анемії виникають найчастіше в результаті впливу антитіл, токсинів і отрут.
Такого роду анемія завжди супроводжуються жовтяницею, гепатоспленомегалією і анемічним синдромом. Також відчувається висока температура, біль в області шлунка, слабкість і запаморочення, пожовтіння шкірних покривів, суглобний біль, задишка і серцебиття. А при токсичних анеміях додатково виявляються вражені печінка і нирки. Аутоімунна анемія супроводжується підвищеною чутливістю до холоду.
Клініка гемолізу
Якщо у людини немає симптомів атопічного гемолізу, а руйнування еритроцитів не пов’язане з патологією, відбувається в плановому порядку, то ніяких симптомів людина не відчує, і це нормально, оскільки природний гемоліз передбачений природою.
Прояви гемолізу виявляються тільки в разі атипового характеру і походження патології. Патологія протікає в гострій і субкомпенсованій формі, після якої настає період ремісії.
Гострий гемоліз еритроцитів характеризується стрімким розвитком, стан здоров’я людини різко погіршується. Найчастіше гострий стан спостерігається після переливання крові, якщо компоненти не підійшли, а також при отруєнні медикаментами або інфекційному ураженні. Підступність гострого гемолізу полягає в інтенсивності проявів, і організм просто не справляється з відновленням кількості еритроцитів замість знищених. Тому гемоліз еритроцитів в гострій формі проявляється анемією та інтоксикацією билирубином.
При гострому перебігу захворювання шкірний відтінок стає жовтуватим, пацієнта починає турбувати нудота і блювота.
При гострому перебігу гемолізу шкіра стає жовтуватою, пацієнт скаржиться на нудоту і блювоту. У животі відчуваються болі, але точно вказати їх локалізацію пацієнт не може. Важкий перебіг патології супроводжується непритомністю та судомами. Анемія супроводжується слабкістю, блідістю, задишкою. Селезінка збільшується, аналогічне відбувається з печінкою. Сеча стає темною. У результатах аналізів виявляються зміни складу крові і сечі – визначається сильна гемоглобінемія та білірубінемія, тромбоцитопенія. Одночасно підвищується рівень сечовини і креатиніну, знижуються чинники фібринолізу і гемоглобінурії.
Гостра форма небезпечна не сама по собі, а своїми ускладненнями. Це може бути серцево-судинна і ниркова недостатність в гострій формі, ДВС-синдром.
Що стосується субкомпенсованої форми гемолізу, то в цій фазі посилюється процес продукування еритроцитів спеціальним відростком кісткового мозку. З огляду на те, що число еритроцитів потроху компенсується, то в цьому випадку клінічні прояви не такі яскраві, але все ж помітні. Це зростання параметрів печінки і селезінки, дерматологічні прояви. У такій формі анемія практично не виявляється, а лабораторні аналізи показують підвищення числа ретикулоцитів, що свідчить про те, що в крові відбуваються регенераційні процеси.
Гемолітична анемія
Окремо потрібно згадати гемоліз у новонароджених. Перші прояви гемолізу починаються у дітей ще в момент їхнього внутрішньоутробного розвитку. Причина гемолізу полягає в несумісності показників крові мами і дитини.
Те, наскільки сильно проявлятиметься гемоліз, безпосередньо залежить від швидкості збільшення титрів антитіл у материнській крові. Клінічно гемоліз у немовлят може розвиватися за одним з 3 шляхів:
- набряклий. Це несприятливий варіант розвитку патології, оскільки підвищує ризик мертвонародження. Така форма характеризується сильним набряком м’яких тканин, скупченням великого об’єму рідини в черевній порожнині, перикарді та інших природних порожнинах;
- жовтяничний. Цей синдром характеризується зміною кольору шкіри дитини, те ж саме стосується первородного мастила і навколоплідних вод. У немовляти виявляють токсичне ураження ЦНС, що проявляється готовністю до судом, окоруховими порушеннями, ригідністю та іншими станами, які можуть призвести до загибелі;
- анемічний. Цей синдром у новонародженої дитини не проявляє особливих симптомів, помітити патологію можна тільки в результатах стандартних лабораторних аналізів. Анемічний синдром може тривати близько 3 місяців, якщо не виникнуть ускладнення та інші патології.
Гемоліз при здачі аналізів
Для взяття аналізу крові в лабораторних умовах передбачено застосування спеціальної технології забору матеріалу. Використовується, зокрема, метод змішування крові з особливим консервантом, що не допускає виникнення гемолізу. З’єднуються ці речовини безпосередньо в пробірці.
Якщо ж якимось чином технологія забору матеріалу порушується, відбувається природний процес згортання крові. При такому непередбаченому гемолізі кров’яна рідина стає непридатною для подальшого дослідження, і потрібно повторне складання аналізу.
Таким чином, виключається ймовірність неправильної інтерпретації приладами отриманого результату. У більшості випадків гемоліз механічного виду відбувається з вини персоналу лабораторії.
Гемоліз – що це у дітей?
Оскільки процес є дуже небезпечним для життя дитини, необхідно забезпечити оперативне втручання. Лікування залежить від виду гемолізу, а також виявленої клінічної картини. Основні причини гемолізу
Фахівці відзначають, що кров’яні клітини можуть руйнуватися в результаті хімічного і біологічного впливу. У двох випадках еритроцити починають руйнуватися під впливом хімічних реагентів, які можуть бути як природними, так і штучними. Наприклад, причини гемолізу крові можуть ховатися за укусами небезпечних комах. В отруті багатьох змій є певні компоненти, які сприяють прискореному руйнуванню еритроцитів, що може швидко призводити до смерті.
Крім цього, причини виникнення гемолізу можуть ховатися за звичайними грибами, які містять небезпечні речовини. Більшість фахівців не рекомендують підозрілі гриби не просто вживати в їжу, але навіть чіпати руками. Наприклад, бліда поганка навіть через шкіру здатна проникнути в клітини та запустити процес руйнування еритроцитів. Крім цього, виділяють й інші причини гемолізу еритроцитів:
- Поразка крові солями важких металів.
- Поразка організму миш’яком або концентрованою оцтовою кислотою.
- Малярія та інші небезпечні інфекції.
- Поразка організму радіацією.
- Пошкодження шкірного покриву в результаті температурного або хімічного впливу.
- Прискорене руйнування еритроцитів в результаті спадкових патологій.
- Лікування за допомогою деяких медичних препаратів групи сульфаніламідів та інших.
- Терапевтичні препарати, які використовуються для лікування туберкульозу.
Діагностика можливих причин
У діагностичних цілях застосовується кілька методів.
Тест Кумбса
Тест Кумбса – це виявлення антитіл до поверхневих антигенів еритроцитів. Антиглобулінова сироватка додається до відмитих еритроцитів пацієнта. Випадання осаду вказує на наявність імуноглобулінів або компонентів комплементу на еритроцитах.
Тест ділиться на 2 види:
- Прямий тест Кумбса (також званий прямим антиглобуліновим тестом) – дозволяє виявляти червоні кров’яні клітини, покриті імуноглобулінамами та компонентами комплементу in vivo;
- Непрямий тест Кумбса – дозволяє виявляти антиеритроцитарні антитіла, присутні в сироватці крові або плазмі пацієнта – має значення для осіб, яким неодноразово доводилося здавати/приймати кров.
Тести осмотичного опору
За допомогою цих тестів досліджується стійкість клітин проти низького осмотичного тиску навколишнього середовища (т. е. мінімальний осмотичний опір – максимальний осмотичний опір).
- Нормальні значення в середньому: 0,4% NaCl при мінімальному і 0,3% NaCl при максимальному осмотичному опорі.
Причини виникнення патологічного гемолізу
- Паразити, наприклад – малярійний плазмодій.
- Отруєння інфекційними агентами (токсоплазмоз, вірусні гепатити В і С, гемолітичний стрептокок тощо).
- Різноманітні отрути і сильні токсичні речовини (оцтова есенція, бензин, сполуки миш’яку і свинцю).
- Ревматичні хвороби.
- Передозування або хронічне вживання деяких лікарських препаратів.
- Бактеріальні токсини, стрептококовий або черевний тиф.
- Отруйні гриби.
- Аутоімунні реакції.
- Укуси отруйних комах, скорпіонів, змій або тарантулів, що не мешкають на території, де людина живе.
- Конфлікт Резус між малюком і матір’ю (гемолітична жовтяниця плода).
- Гемотрансфузійна реакція – переливання крові різних груп, що може призвести до згортання крові і миттєвої смерті людини.
- Найбільш небезпечним для пацієнта є вироблення організмом антитіл до власних кров’яних клітин, що супроводжується виділенням великої кількості гемоглобіну разом із сечею.


